Wyszukaj w poradnikach
Hiperprolaktynemia
Krótka teoria
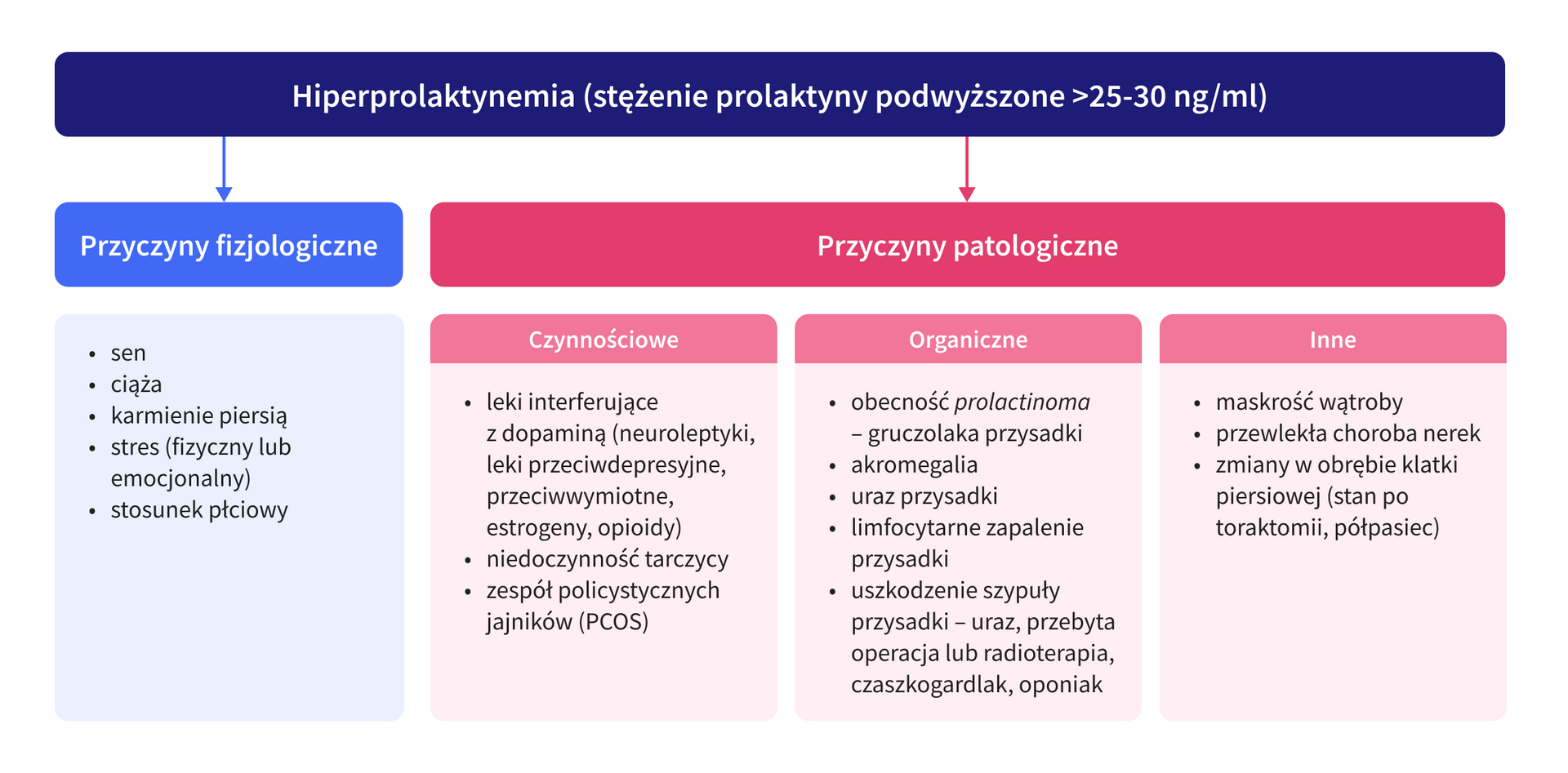
Hiperprolaktynemia oznacza zwiększenie stężenia prolaktyny (PRL) w surowicy powyżej górnej granicy wartości referencyjnych, zazwyczaj 25-30 µg/l u kobiet oraz 15 µg/l u mężczyzn. Stanowi ona jedno z najczęstszych zaburzeń hormonalnych u kobiet w wieku reprodukcyjnym. Wzrost stężenia prolaktyny może towarzyszyć zarówno stanom fizjologicznym, jak również stanowić objaw różnych patologii. Z tego względu nie zawsze wymaga leczenia, a ocena wskazań do włączenia terapii powinna być w każdym przypadku poprzedzona staranną oceną możliwych przyczyn hiperprolaktynemii.
Prolaktyna jest hormonem wydzielanym przez komórki laktotropowe przedniego płata przysadki mózgowej, odpowiedzialnym przede wszystkim za rozwój gruczołów sutkowych w trakcie ciąży i stymulowanie laktacji. Wydzielanie zachodzi zgodnie z rytmem okołodobowym, osiągając maksymalne stężenie w godzinach nocnych i wczesnoporannych, a najniższe po południu i wieczorem, o czym należy pamiętać podczas interpretacji wyników. W warunkach fizjologicznych sekrecja prolaktyny jest efektem równowagi pomiędzy działaniem czynników wyzwalających i hamujących:
- hamujące: dopamina (jest głównym fizjologicznym regulatorem sekrecji PRL; działając poprzez receptory D2, zmniejsza wydzielanie PRL), GABA, somatostatyna, acetylocholina;
- pobudzające: tyreoliberyna (TRH), wazoaktywny peptyd jelitowy (VIP), serotonina.
Procesy chorobowe, które zakłócają działanie szlaku dopaminergicznego lub prowadzą do autonomicznego wydzielania prolaktyny, mogą prowadzić do wzrostu stężenia hormonu w surowicy. Przyczyny hiperprolaktynemii przedstawiono na schemacie poniżej.
Nadmiar prolaktyny zaburza pulsacyjne wydzielanie gonadoliberyn, przez co hamuje uwalnianie hormonów folikulotropowego (FSH) i luteinizującego (LH) przez przysadkę, a także zmniejsza wrażliwość gonad na działanie gonadotropin. Z tego względu hiperprolaktynemia jest przyczyną hipogonadyzmu hipogonadotropowego, odpowiedzialnego za często obserwowane zaburzenia owulacji oraz wtórny brak miesiączki u kobiet oraz zaburzenia płodności u obu płci. Długotrwały niedobór estrogenów prowadzi również do obniżenia gęstości mineralnej kości i wzrostu ryzyka złamań.
Wywiad
- Czy u pacjentki wystąpiły zaburzenia miesiączkowania? – za normę długości cyklu miesiączkowego przyjmuje się 28 ± 5 dni; dla hiperprolaktynemii typowe jest występowanie nieregularnych, rzadkich miesiączek (oligomenorrhoea) lub wtórny brak miesiączki (amenorrhoea);
- Czy u pacjentki/pacjenta wystąpiły objawy ze strony gruczołów sutkowych? – częstymi objawami hiperprolaktynemii u kobiet są: mlekotok, wyciek z brodawki sutkowej, mastalgia (ból gruczołów sutkowych); u mężczyzn natomiast niekiedy obserwuje się ginekomastię;
- Czy u pacjentki/pacjenta stwierdza się zaburzenia funkcji seksualnych? – objawy, takie jak spadek libido, niepłodność, zaburzenia erekcji mogą przemawiać za współistniejącą hiperprolaktynemią;
- Czy u pacjentki wystąpiły objawy hiperandrogenizacji? – u pacjentek z hiperprolaktynemią należy zwrócić uwagę na skargi dotyczące hirsutyzmu (nadmiaru owłosienia typu męskiego u kobiet), trądziku, skłonności do łysienia typu androgenowego;
- Czy wystąpiły objawy neurologiczne? – objawy, takie jak bóle głowy lub zaburzenia widzenia w postaci niedowidzenia dwuskroniowego połowiczego towarzyszące hiperprolaktynemii powinny skłaniać do rozszerzenia diagnostyki w kierunku gruczolaka przysadki; w przeciwieństwie do makrogruczolaków (≥10 mm), mikrogruczolaki (<10 mm) zazwyczaj nie powodują objawów neurologicznych – patrz: Uwaga! Czerwona flaga!;
- Czy pacjentka/pacjent choruje na inne choroby przewlekłe? – podczas zbierania wywiadu należy zwrócić uwagę na występowanie objawów pierwotnej niedoczynność tarczycy (nadmierne wydzielanie TRH stymuluje wydzielanie prolaktyny), zespołu policystycznych jajników (PCOS), marskości wątroby (zaburzony metabolizm prolaktyny) czy przewlekłej choroby nerek (zmniejszony klirens prolaktyny);
- Jakie pacjentka/pacjent stosuje leki? – wiele substancji może powodować hiperprolaktynemię na skutek działania antagonistycznego wobec dopaminy lub bezpośredniego wpływu pobudzającego wydzielanie PRL; do leków, na które należy zwrócić szczególną uwagę, należą: neuroleptyki (np. haloperidol, chlorpromazyna, risperidon), leki przeciwdepresyjne (trójpierścieniowe leki przeciwdepresyjne, inhibitory MAO, fluoksetyna), przeciwwymiotne (metoklopramid), hipotensyjne (metyldopa, werapamil), estrogeny syntetyczne oraz leki opioidowe (np. metadon, morfina);
- Czy możliwe jest zidentyfikowanie czynników fizjologicznych powodujących hiperprolaktynemię? – u pacjentek z hiperprolaktynemią i zatrzymaniem miesiączki należy w pierwszej kolejności wykluczyć ciążę; do innych fizjologicznych przyczyn zwiększonego stężenia PRL, które należy uwzględnić w diagnostyce różnicowej, należą m.in. stres, bolesne pobranie krwi, wysiłek fizyczny, spożycie wysokobiałkowego posiłku czy stosunek płciowy krótko przed pobraniem krwi do badania.

Ocena kliniczna pacjenta
Obowiązuje ogólne badanie internistyczne, jednak wywiad powinien wskazać, które układy należy zbadać ze szczególną uważnością.
- Skrócone badanie neurologiczne:
- orientacyjne badanie pola widzenia – badanie przedmiotowe przy podejrzeniu gruczolaka przysadki powinno obejmować badanie pola widzenia metodą konfrontacyjną przy widzeniu jednoocznym – badający siada naprzeciwko pacjenta w odległości wyciągniętego ramienia, jedno oko pacjenta oraz badającego powinno być zasłonięte (np. lewe oko badającego i prawe oko pacjenta); pacjent następnie fiksuje wzrok na oku badającego, podczas gdy badający umieszcza w połowie odległości między nimi palec lub przedmiot, np. długopis, oceniając widzenie kolejno w każdym z kwadrantów po obu stronach pola widzenia; ucisk gruczolaka na włókna z donosowej części siatkówki, biegnące wzdłuż skrzyżowania nerwów wzrokowych, powoduje obustronne ubytki w skroniowych obszarach pola widzenia, typowo w postaci dwuskroniowego niedowidzenia połowiczego;
- Oglądanie skóry – u kobiet obejmuje poszukiwanie zmian trądzikowych oraz nadmiernego owłosienia (hirsutyzmu) w okolicach androgenowrażliwych, takich jak warga górna, broda, klatka piersiowa, brzuch, wewnętrzne powierzchnie ud, plecy i ramiona; u mężczyzn można niekiedy zaobserwować zmniejszenie zarostu twarzy i owłosienia płciowego, będące objawami hipogonadyzmu;
- Badanie gruczołów sutkowych – ocenę należy przeprowadzić pod kątem obecności mlekotoku, wycieku z brodawki sutkowej wyzwalanego palpacją lub tkliwości gruczołów sutkowych u kobiet oraz w celu poszukiwania ginekomastii u mężczyzn;
- Badanie ginekologiczne – może wykazać cechy hipogonadyzmu, takie jak zmiany zanikowe sromu i pochwy, atrofię endometrium, zmniejszenie wymiarów jajników; w celu oceny narządu rodnego w badaniu we wzierniku oraz wykonania transwaginalnego USG skieruj pacjentkę do ginekologa.
UWAGA! CZERWONA FLAGA!
- Bóle głowy, zaburzenia widzenia – podejrzenie guza przysadki – skieruj pacjenta do poradni specjalistycznej w trybie pilnym (endokrynologicznej, endokrynologii ginekologicznej, neurologicznej) celem wykonania MRI głowy.
- Objawy zaburzeń innych osi hormonalnej, np. współistnienie niedoczynności tarczycy, niedoczynności nadnerczy, niedoczynności w zakresie wydzielania hormonu wzrostu, hipogonadyzmu, moczówki prostej – podejrzenie niedoczynności przysadki mózgowej – skieruj pacjenta do oddziału endokrynologii celem dalszej diagnostyki i leczenia.
Postępowanie diagnostyczne
Diagnostyka hiperprolaktynemii obejmuje:
- ocenę stężenia PRL w surowicy (pojedyncze oznaczenie o dowolnej porze dnia),
- oznaczenie stężenia makroprolaktyny (przy braku lub skąpych objawach klinicznych),
- MRI przysadki – przy podejrzeniu guza przysadki,
- badanie okulistyczne z oceną pola widzenia – przy podejrzeniu guza przysadki.
Należy pamiętać, że wymienione badania nie mieszczą się w zakresie świadczeń gwarantowanych w podstawowej opiece zdrowotnej (POZ). W celu przeprowadzenia pełnej diagnostyki należy w tym przypadku skierować pacjentkę/pacjenta do poradni specjalistycznej (np. endokrynologicznej, endokrynologii ginekologicznej, neurologicznej).
Wynik oznaczenia PRL dostarcza wstępnych wskazówek co do zakresu dalszych badań diagnostycznych. Wysokie stężenia (>200 ng/ml) powinny co do zasady rodzić podejrzenie gruczolaka przysadki i skłaniać do wykonania badań obrazowych z oceną okolicy siodłowej. W większości przypadków stężenia PRL korelują również z masą guza i przy znacznym wzroście (>500 ng/ml) sugerują obecność makrogruczolaków.
U pacjentów z łagodną hiperprolaktynemią wskazane jest wykonanie dalszych badań laboratoryjnych w celu wykluczenia niewydolności narządów. Zakres podstawowy obejmuje ocenę funkcji:
- tarczycy (TSH, FT4),
- nerek (stężenie kreatyniny z oceną eGFR),
- wątroby (AST, ALT, ALP, GGTP, bilirubina).
Przy niższych stężeniach prolaktyny (<200 ng/ml) należy również uwzględnić możliwość występowania fizjologicznych przyczyn hiperprolaktynemii, takich jak stres, wysiłek fizyczny czy wysokobiałkowy posiłek i rozważyć zalecenie powtórzenia badania. U pacjentek z hiperprolaktynemią i wtórnym brakiem miesiączki powinno się wziąć pod uwagę ciążę i zlecić oznaczenie β-HCG w surowicy.
W przypadku niezgodności pomiędzy wynikiem oznaczenia PRL a obrazem klinicznym, w szczególności przy braku lub skąpych objawach, należy uwzględnić możliwość występowania makroprolaktynemii. Cząsteczki makroprolaktyny stanowią duże, pozbawione aktywności hormonalnej kompleksy PRL z przeciwciałami IgG, wykrywane w surowicy krwi w standardowych oznaczeniach. Potwierdzenie makroprolaktynemii można uzyskać, zlecając test z glikolem polietylenowym, który prowadzi do wytrącania kompleksów w badanej próbce. W praktyce pozwala to na uniknięcie zbędnego leczenia u pacjentów ze stwierdzanymi w badaniach nieadekwatnie wysokimi stężeniami PRL i skąpymi objawami klinicznymi.
Algorytm postępowania diagnostycznego w hiperprolaktynemii przedstawiono na schemacie poniżej:
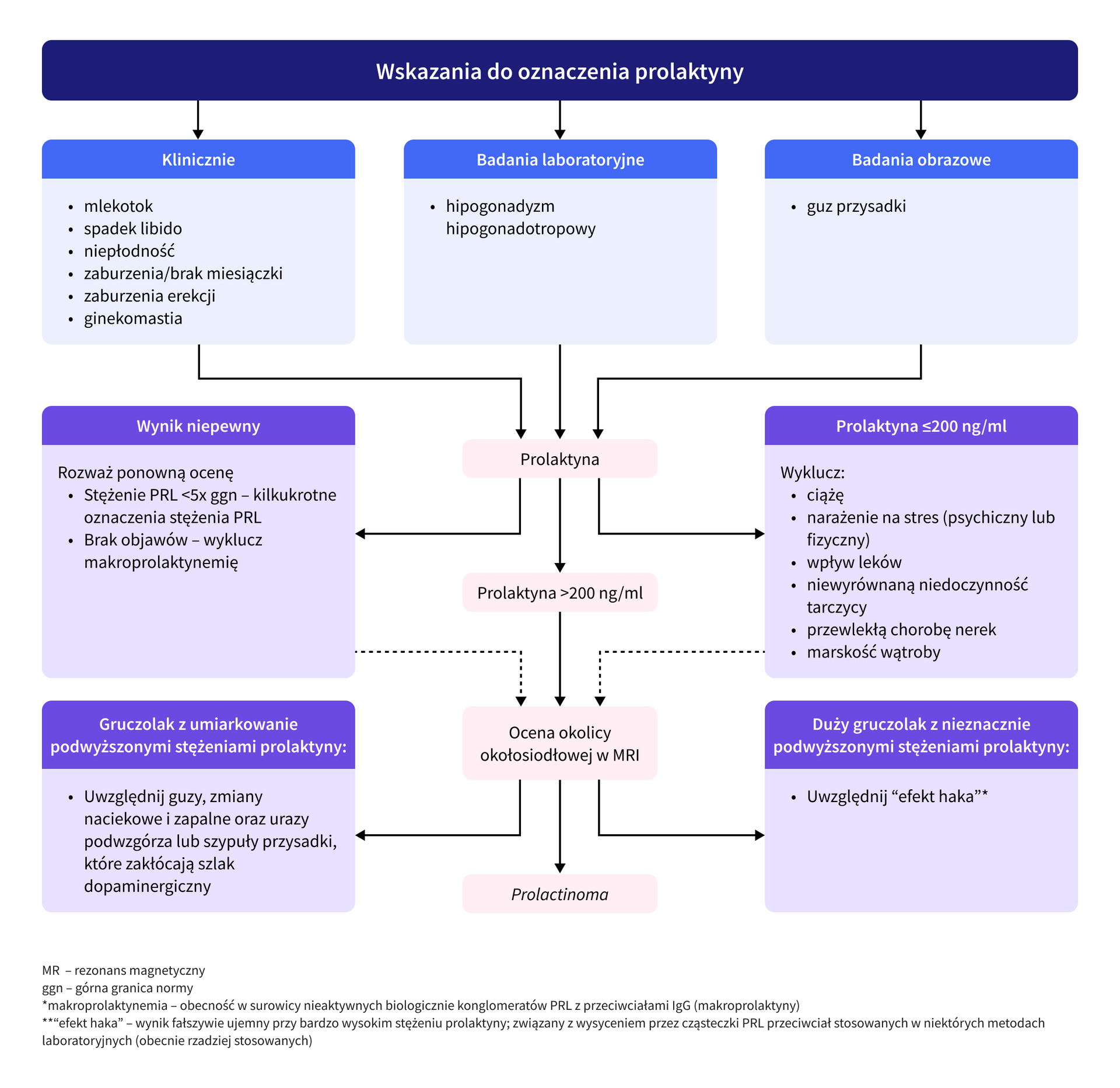
Zalecenia
Nieznacznie podwyższone stężenie prolaktyny (zwłaszcza przypadkowo wykryte), przy nieobecności objawów klinicznych, nie zawsze wymaga leczenia. U takich pacjentów postępowanie można ograniczyć do obserwacji z okresową kontrolą stężenia prolaktyny.
W wielu przypadkach hiperprolaktynemii związanej z przewlekłymi schorzeniami, wyrównanie choroby podstawowej (np. niedoczynności tarczycy) pozwala na normalizację stężenia hormonu i ustąpienie objawów. Również w razie podejrzenia związku między hiperprolaktynemią a stosowaniem określonych leków (np. psychotropowych) zmiana preparatu często prowadzi do spadku stężenia prolaktyny.
Poza wymienionymi wyżej sytuacjami, leczenie hiperprolaktynemii w większości przypadków polega na stosowaniu farmakoterapii z wykorzystaniem agonistów dopaminy. Należy pamiętać, że nawet przy skąpych, akceptowalnych dla pacjentów objawów, leczenie prowadzone jest w celu zapobiegania postępującej utracie gęstości mineralnej kości i złamaniom.
Wśród dostępnych preparatów w leczeniu hiperprolaktynemii zastosowanie znajdują:
W przypadku prolactinoma lekiem z wyboru jest kabergolina, która wykazuje wyższą skuteczność i mniejsze ryzyko działań niepożądanych niż inne leki.
Wymienione wyżej substancje różnią się dawkowaniem i profilem działań niepożądanych. Najważniejsze różnice między lekami przedstawiono w tabeli:
| Lek | Dawkowanie w hiperprolaktynemii | Działania niepożądane |
|---|---|---|
od 1,25 mg 2-3x/dobę, ze stopniowym zwiększaniem dawki do 5-10 mg/dobę | nudności, zawroty głowy, spadki ciśnienia, obniżenie nastroju, bóle brzucha i zaparcia | |
od dawki 25 µg/dobę, stopniowo zwiększanej do przeciętnych dawek podtrzymujących 75-100 µg/dobę | niedociśnienie ortostatyczne, nudności, wymioty i zawroty głowy (mniejsza częstość działań niepożądanych w porównaniu z bromokryptyną) | |
od dawki początkowej 0,5 mg/tydzień w 1 lub 2 dawkach dzielonych, ze stopniowym zwiększaniem do dawek terapeutycznych (średnio 1 mg/tydzień) | bóle i zawroty głowy, zmęczenie, nudności, bóle brzucha, dyspepsja, zachowania kompulsywne, związek z włóknieniem zastawek serca przy długotrwałym stosowaniu wysokich dawek (mniejsza częstość działań niepożądanych w porównaniu z bromokryptyną) |
Pacjentka powinna zostać poinformowana, że leczenie zazwyczaj ma charakter długotrwały, a niekiedy konieczne może być jego stosowanie przez wiele lat. Okresowo należy monitorować stężenie prolaktyny w surowicy krwi oraz skuteczność w zakresie redukcji objawów klinicznych, a w razie potrzeby podjąć decyzję o modyfikacji dawki leku. Warto podkreślić, że za cele leczenia w tych przypadkach należy uznać:
- zmniejszenie wymiarów guza w badaniach obrazowych,
- całkowitą normalizację stężenia hormonu oraz ustąpienie dolegliwości,
- u kobiet w wieku rozrodczym – przywrócenie prawidłowych owulacji i płodności.
W terapii podtrzymującej należy dążyć do stosowania najmniejszych skutecznych dawek leku.
Leczenie operacyjne jest rzadko wskazane i powinno być proponowane pacjentom z potwierdzonym gruczolakiem przysadki wyłącznie w określonych sytuacjach. Należą do nich:
- oporność na farmakoterapię (dotycząca około 10% pacjentów),
- nietolerancja farmakoterapii,
- występowanie objawów ucisku guza na skrzyżowanie nerwów wzrokowych lub inne struktury układu nerwowego,
- macroprolactinoma u kobiet planujących ciążę, u których leczenie farmakologiczne jest nieskuteczne lub nietolerowane.
Obecnie leczenie operacyjne gruczolaków przysadki w większości przypadków wykonywane jest metodą endoskopową z dostępu przez jamę nosa i zatokę klinową.
Przykładowa wizyta
Wywiad
28-letnia pacjentka zgłosiła się na wizytę z powodu wtórnego braku miesiączki 3 miesiące od odstawienia doustnych preparatów antykoncepcyjnych. Podaje dodatkowo miernie nasilone, okresowe bóle głowy, tolerowane bez konieczności stosowania leków przeciwbólowych. W wywiadzie niedoczynność tarczycy z suplementacją lewotyroksyny (50 µg na dobę). Inne choroby przewlekłe, przebyte operacje, alergie, leki na stałe neguje. W dostarczonych przez pacjentkę wynikach badań laboratoryjnych zleconych przez ginekologa stwierdzono: FSH 3,5 mIU/l [1,7-7,7 mIU/l], LH 2,2 mIU/l [2,4-12,6 mIU/l], estradiol 8 pg/ml [12-166 pg/ml], PRL 246 ng/ml [5-25 ng/ml], TSH 2,8 mIU/l [0,3-4,2 mIU/l].
Badanie przedmiotowe
Stan ogólny dobry. Kontakt słowno-logiczny zachowany. Temperatura ciała 36,8 °C. Otyłość I stopnia (BMI 31,7 kg/m2). Zmiany trądzikowe na skórze twarzy i pleców, bez innych wykwitów. W badaniu palpacyjnym piersi obustronny wyciek z brodawek sutkowych, bez wyczuwalnych mas patologicznych. Gardło blade, bez nalotu, migdałki niepowiększone. Węzły chłonne głowy i szyi niewyczuwalne palpacyjnie. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy, opukowo bez zmian. Tony serca ciche. Czynność serca miarowa, o częstości ok. 72/min. BP 129/78 mmHg. Brzuch miękki, niebolesny, bez oporów patologicznych, perystaltyka prawidłowa. Objawy otrzewnowe i objaw Goldflama obustronnie ujemne. Brak obrzęków obwodowych. Neurologicznie bez odchyleń. W orientacyjnym badaniu bez ubytków pola widzenia. Zakres ruchów biernych i czynnych kończyn prawidłowy, siła mięśniowa symetryczna.
Zalecenia i leczenie
Skierowano pacjentkę do poradni endokrynologicznej celem wykonania rezonansu magnetycznego okolicy okołosiodłowej. W badaniu opisano “obecność niejodnorodnego obszaru o wymiarach 14x16 mm zlokalizowanego w tylnym płacie przysadki, mogącego odpowiadać macroprolactinoma; skrzyżowanie nerwów wzrokowych bez uchwytnych zmian patologicznych”. Na podstawie całości obrazu klinicznego oraz wyników badań dodatkowych rozpoznano hiperprolaktynemię wtórną do makrogruczolaka przysadki, z towarzyszącym hipogonadyzmem hipogonadotropowym. Włączono leczenie kabergoliną, w początkowej dawce 0,5 mg 1x/tydzień i zalecono kontrolną wizytę z wynikiem oznaczenia stężenia PRL za miesiąc. Na kolejnej wizycie, biorąc pod uwagę umiarkowaną redukcję PRL (112 ng/ml) oraz dotychczasową dobrą tolerancję leczenia, podjęto decyzję o zwiększeniu dawki kabergoliny do 0,5 mg 2x/tydzień. W kolejnym miesiącu uzyskano ustąpienie objawów oraz normalizację stężenia prolaktyny (18 ng/ml). Zaplanowano wizyty kontrolne w 6. i 12. miesiącu od rozpoczęcia leczenia oraz powtórzenie badania MRI przysadki.
Kody ICD-10
Nowotwory in situ
Zaburzenia wydzielania wewnętrznego, stanu odżywienia i przemiany metabolicznej
Referencje
- Bręborowicz, G. H., Czajkowski, K., Rechberger, T., & Pzwl, W. L. (2020). Położnictwo i Ginekologia. Tom 2.
- Bręborowicz, G. H., Nowak-Markwitz, E., & Rechberger, T. (2017). Sytuacje kliniczne w ginekologii onkologii ginekologicznej i uroginekologii.
- Zgliczyński, W., Płaczkiewicz-Jankowska, E. Guz prolaktynowy. Interna Szczeklika 2024/25. Mały podręcznik.
- Petersenn, S., Fleseriu, M., Casanueva, F. F., Giustina, A., Biermasz, N., Biller, B. M. K., Bronstein, M., Chanson, P., Fukuoka, H., Gadelha, M., Greenman, Y., Gurnell, M., Ho, K. K. Y., Honegger, J., Ioachimescu, A. G., Kaiser, U. B., Karavitaki, N., Katznelson, L., Lodish, M., Maiter, D., … Melmed, S. (2023). Diagnosis and management of prolactin-secreting pituitary adenomas: a Pituitary Society international Consensus Statement. Nature reviews. Endocrinology, 19(12), 722–740. https://doi.org/10.1038/s41574-023-00886-5