Wyszukaj w wideo
Kiedy mózg mówi "jeść"?
Czy wiecie, jaka jest różnica pomiędzy głodem i apetytem? Jak diagnozować jedzenie pod wpływem emocji? W jaki sposób rozmawiać z pacjentami zmagającymi się z otyłością?
Zapraszamy do obejrzenia nagrania z webinaru “Kiedy mózg mówi “jeść”?”, w trakcie którego postaramy się znaleźć odpowiedzi na powyższe pytania. Wydarzenie odbyło się 02.10.2023.
Tematyka webinaru
W trakcie wydarzenia zostały omówione zagadnienia takie jak:
- mechanizmy regulujące pobór pokarmu;
- różnice między głodem i apetytem;
- emocje a pobór pokarmu;
- droga od jedzenia pod wpływem emocji do nałogowego jedzenia;
- jak i dlaczego diagnozować jedzenie pod wpływem emocji i zaburzenia odżywiania;
- jak wyrwać chorego z błędnego koła radzenia sobie z emocjami za pomocą jedzenia;
- odchudzanie czy leczenie otyłości - jak rozmawiać z pacjentem.
O prowadzącej
Webinar poprowadziła prof. dr hab. n. med. Magdalena Olszanecka-Glinianowicz - prezeska Polskiego Towarzystwa Badań nad Otyłością, kierująca Katedrą Patofizjologii oraz Zakładu Promocji Zdrowia i Leczenia Otyłości Śląskiego Uniwersytetu Medycznego w Katowicach.
Pani Profesor, jako specjalistka Chorób Wewnętrznych, od ponad 20 lat zajmuje się leczeniem chorych na otyłość. Jest członkinią Rady Generalnej Europejskiego i Światowego Towarzystwa Badań nad Otyłością i autorką ponad 250 artykułów opublikowanych w recenzowanych czasopismach.
Dlaczego warto obejrzeć nagranie z webinaru?
Nadwaga i otyłość należą do chorób cywilizacyjnych XXI w. Lekarze różnych specjalizacji wielokrotnie mają do czynienia z pacjentami chorującymi na otyłość, których diagnostyka i leczenie wymagają kompleksowego podejścia. Webinar ten jest doskonałą okazją. aby poszerzyć swoją wiedzę w tym zakresie i poznać praktyczne wskazówki przydatne w codziennej praktyce klinicznej. Zachęcamy do zapoznania się z materiałem!
Mateusz Wylaś.Dobry wieczór.Witam państwa bardzo serdecznie nawebinarze zatytułowanym Kiedy mózg mówi jeść.Nagranie z dzisiejszego spotkania będziedostępne już za kilka dni nanaszej stronie internetowej w zakładceMedia i mogą tam Państwo znaleźćrównież inne nagrania i materiałyz wcześniejszych webinarów.A już teraz mam ogromnąprzyjemność przedstawić i zaprosić Panią ProfesorMagdalen-Magdalenę Olszanecką-Glinianowicz, która poprowadzi dzisiejszespotkanie.Dobry wieczór pani profesor.Dobry wieczór panie redaktorze, dobrywieczór państwu.Pani profesor jest prezesem PolskiegoTowarzystwa Badań nad Otyłością, kierownikiem KatedryPatofizjologii oraz Zakładu Promocji Zdrowiai Leczenia Śląskiego Uniwersytetu Medycznego wKatowicach.Dodatkowo pani profesor jest specjalistkąchorób wewnętrznych, która od ponad dwudziestulat zajmuje się leczeniem chorychna otyłość, a dodatkowo członkiem RadyGeneralnej Europejskiego i Światowego TowarzystwaBadań nad Otyłością i autorką ponaddwustu pięćdziesięciu artykułów.Już teraz dużo ciekawych iważnych treści przed nami.Ale jednak zanim rozpoczniemy, chciałbymzaprosić do pań-s-państwa do zadawania pytańprzez czat, które zostaną przedstawionepod koniec naszego spotkania w seriiQ&A.Natomiast wcześniej zostaną przedstawione izadane Pani Profesor pytania, które Państwozadawali wcześniej na naszych mediachspołecznościowych.Zapraszam Pani Profesor.Jeszcze raz dobry wieczór państwu.
Proszę państwa, postaram sięw jakiś w miarę ciekawy sposóbopowiedzieć Państwu o tym, jakto jest z tym, że myjemy, bo wokół tego narosłobardzo wiele mitów.Mówi się przede wszystkim, żeto od nas zależy to, ilejemy, jak jemy.Jest to prawda tylko poczęści.Nasz mózg ma kilka strukturodpowiedzialnych za to, że jemy.Pierwsza z nich to podwzgórze,gdzie znajdują się ośrodki sytości igłodu.I ta regulacja jest odpowiedzialnaza pobór pokarmu niezbędny nam dotego, żebyśmy przeżyli, czyli dostarczylisobie energii niezbędnej do funkcjonowania naszegoorganizmu.I tutaj, proszę państwa, taregulacja byłaby dosyć prosta, bo dopodwzgórza idą sygnały z jelitai żołądka i informują to podwzgórzeo tym, czy my jesteśmygłodni, czy jesteśmy syci.Aktualnie znany jest jeden jedynyhormon, który przekazuje do podwzgórza informacjeo tym, że jesteśmy głodni.To jest hormon wydzielany przezkomórki A błony śluzowej żołądka nazywającysię grelina.Natomiast jak my zjemy ipokarm sobie idzie przez przewód pokarmowy,to stymuluje wydzielanie przez licznekomórki endokrynne jelita, wydzielanie różnych peptydów,których zadaniem jest poinformowanie naszegopodwzgórza o tym, że już sięnajedliśmy i już trzeba przestaćjeść, czyli odczucie sytości wywołać.I do tych hormonów międzyinnymi należy glukagonopodobny peptyd typu pierwszego,peptyd tyrozynowo-tyrozynowy PYY, czy oksyntomodulina,amelina i między innymi również glukosozależny peptyd insulinotropowy, czyli GIP.Proszę państwa, jakby tylko odtego zależało, czy my jemy, czymy nie jemy, to myślę,że ani częstość zachorowań na otyłośćby nie była tak duża,ani leczenie tej choroby nie byłobytak niezmiernie trudne.Obok tej regulacji sytości igłodu mamy również inny ośrodek, któryuczestniczy w tym, czy myjemy, czy my nie jemy.I to jest tak zwanyukład nagrody i on jest odpowiedzialnyza odczuwanie czegoś, co nazywamyapetytem.My bardzo często mylimy dwapojęcia głód i apetyt.To są dwa zupełnie inneodczucia.Głód zależy od tego, czydawno nie spożywaliśmy pokarmu, a apetytnie jest związany z uczuciemsytości w żaden sposób, bo mymożemy być syci, a jednakmożemy odczuwać potrzebę jedzenia.Bo apetyt to jest potrzebajedzenia nie w celu właśnie odczuciasytości i zaspokojenia głodu, alew celu odczucia przyjemności.I proszę państwa, to jestten główny problem w tym, żektoś popularnie tak powszechnie sięmówi, że ktoś ma słabą wolę.Ale to nie jest tak,że on ma słabą wolę.Jak dochodzi do dysfunkcji tegoukładu nagrody i zaburzenia wydzielania wnim jego głównych neuroprzekaźników, takichjak dopamina czy endogenne, do którychnależy dopamina i endogenne opioidy,to niestety my możemy bardzo chcieć,ale my nie potrafimy.I to, proszę państwa, podkreślam,że nie możemy zarzucać pacjentowi, któryma dysfunkcję układu nagrody, żeon nie realizuje naszych zaleceń, bojest, nie ma silnej woli,nie chce, jest krnąbrny, marnuje naszczas i tak dalej, itak dalej.My musimy pamiętać o tym,że to jest coś, co jestsilniejsze od tego pacjenta. I onmoże przyjść do domu ze szczerąwolą zrobienia wszystkiego, co muzaleciliśmy.Ale jeżeli mu nie zaleciliśmyodpowiednich rzeczy, no to niestety samaedukacja żywieniowa niewiele tutaj zdziała.I to o tym będęmówić jeszcze w dalszej części mojegowykładu.No i proszę Państwa, jeszcze
mamy korę mózgową przedczołową, gdzie taknaprawdę zapada ostateczna decyzja, czymy będziemy jeść, czy my niebędziemy jeść.Od czego zależy to, czy,że jak odczujemy apetyt, bo obniżanam się nastrój, to czybędziemy jeść, czy nie będziemy jeść?To, proszę Państwa, zależy odwielu czynników, których my jeszcze niedo końca jesteśmy świadomi.Do tych czynników należą międzyinnymi czynniki, które kształtują naszą osobowośćo podłożu genetycznym i czynniki,które kształtują naszą osobowość pochodzące zzewnątrz.Proszę Państwa, między innymi, jakiecechy osobowości tutaj wpływają na to,czy my podejmujemy decyzję, żezjemy tą czekoladkę z marcepanem, któranas woła, czy jej niezjemy?To jest tak zwana samokontrola,stopień samokontroli.I to jest coś zupełnieinnego niż silna wola tak zwana.Bo silną wolę, to mytak rozumiemy-- to jest takie trochęsłowo, które nic nie znaczy.
Bo samokontrola to jest zupełnieinne pojęcie.Ono dotyczy zupełnie innego mechanizmu.I właśnie kwestia różnych innychcech osobowości, które kształtują ten stopieńsamokontroli u danej osoby, wpewnej mierze zależy i od czynnikagenetycznego, i od czynników zewnętrznych,jakie wpływają na tą osobę wwieku rozwojowym.Poza tym mamy jeszcze jedenczynnik, który tutaj odgrywa istotną rolę,jeżeli chodzi o cechy osobowości.To jest tak zwana zdolnośćdo odraczania nagrody.Proszę Państwa i to teżnie jest takie proste, bo możebyć tak, że człowiek potrafiodroczyć jeden rodzaj nagrody, ale innegonie potrafi.Na przykład potrafi odroczyć nagrodęw postaci tego, że pójdzie nastudia i przeżyje ten trudnyczas, gdzie trzeba zainwestować i środki,i siły.Środki finansowe i siły nanaukę.Jego koledzy w tym czasiebędą już zarabiać pieniądze realne.On ten czas jakoś możnakolokwialnie mówiąc, przebieduje.I potem dostanie lepszą nagrodę.Tak, tak można zakładać iodracza się tą nagrodę.I to może dotyczyć tegotypu dużych decyzji życiowych.Zdolność do odraczania nagrody.Ale wcale nie znaczy, żetaka osoba musi mieć zdolność dotego, żeby powiedzieć, że niezje tej czekoladki z marcepanem.Bo to są tak zwanenagrody krótkoterminowe, które w zależności odstopnia dysfunkcji układu nagrody mogąpowodować, że te mechanizmy samokontroli tudzieżinne działają gorzej.Proszę Państwa, wspomniałam już Państwu
o sytości i głodzie.Ponieważ ja jestem zarówno lekarzempraktykiem, jak i teoretykiem tutaj panredaktor wspomniał, że kieruje KatedrąPatofizjologii.To nie sposób, żebym otej patofizjologii trochę nie powiedziała.Dlaczego to jest takie ważne?Proszę Państwa, ja myślę, żew każdej jednostce chorobowej jest bardzoważna znajomość mechanizmów tego, cosię dzieje, bo wtedy podejmujemy świadomei przemyślane decyzje terapeutyczne.Ja wiem, że lekarze nielubią patofizjologii, studenci też nie lubiąpatofizjologii.A ja uważam po latachpraktyki, że znajomość patofizjologii niejednokrotnie pomogłai moim pacjentom, i mnie,żeby nie mieć kłopotów w trudnychsytuacjach.Proszę Państwa, w leczeniu otyłościpowinno się znać te mechanizmy regulacyjne,bo wtedy jesteśmy w staniepodjąć świadomą decyzję, która nie spowoduje,że my kolejny raz temupacjentowi nie pomożemy i pogłębimy jegoproblemy i psychologiczne, i dotyczącezdrowia fizycznego.
Jak już powiedziałam, grelina wydzielanaprzez komórki A żołądka wpływa naośrodek i znajdujące się neuronyw jądrze łukowatym podwzgórza i stymulujewydzielanie neuroprzekaźników odpowiedzialnych za odczuwaniegłodu, czyli neuropeptydu Y i białkaaguti.Te neuroprzekaźniki blokują aktywność receptoramelanokortynowego typu czwartego, co z koleipowoduje wydzielenie oreksyn w jądrzebocznym podwzgórza i odczucie głodu.Natomiast hormony, które działają przeciwstawniedo greliny, czyli te, które uwalnianesą po posiłku między innymiglukagonopodobny peptyd typu pierwszego czy glukosozależny peptyd insulinotropowy.Je szczególnie podkreślam, bo analogiGLP 1 już są używane wleczeniu otyłości, a niedługo pojawisię lek złożony zawierający analog GLP1 i analog GIP u. Tehormony działają w podwzgórzu przeciwstawnie, czylione hamują uwalnianie neuropeptydu Yi białka aguti, czyli hamują odczuciegłodu, a stymulują wydzielanie propriomelanokortyny i kokaina amfetamin related transcript,które stymulują odczucie sytości.Bo proprio melanokortyna stymuluje receptormelanokortynowy i to jest ten mechanizmbardzo uproszczony, ale wystarczający dotego, żeby rozumieć potem istotę, istotędziałań leków, który powoduje, żete hormony przewodu pokarmowego powodują, żemy nie chcemy już więcejjeść.
Proszę państwa, układ nagrody tostruktura złożona i generalnie to testruktury układu nagrody tutaj wiążąsię w liczne poplątane ścieżki, które,które działają nie tylko waspekcie poboru pokarmu, bo one przedewszystkim są odpowiedzialne za to,że my generalnie mamy lepszy bądźgorszy nastrój.Proszę państwa, poza tym strukturyukładu nagrody zaangażowane są między innymiw takie procesy, jak pamięći uczenie się.Więc to wszystko razem synchroniczniedziała i my na razie nieposiadamy aż tak głębokiej wiedzy,żeby ingerować w ten układ bardzogłęboko, w izolowany sposób.My wiemy, jak ingerować wneuroprzekaźniki tego układu.Te najważniejsze, o których jużPaństwu wspominałam.Ale znowu to nie jestwszystko takie proste, bo poza dopaminąi poza endogennymi opioidami mamytu jeszcze całą gamę innych neuroprzekaźników,które uczestniczą w regulacji poborupokarmu.Ja wszystkich nie będę omawiać.Wspomnę tylko kilka słów odwóch neuroprzekaźnikach, które o tyle sąważne, że już próbowaliśmy wnie ingerować.To jest serotonina, która jestgłównym neuroprzekaźnikiem tak zwanego układu kary.I ten układ kary, proszępaństwa, również jest związany z poborempokarmu.I my mieliśmy lat temuponad dziesięć.Lek, który zmniejszał wychwyt zwrotnyw synapsie nerwowej dopaminy.I generalnie to bardzo tobyło korzystne, jeżeli chodzi o wpływna pobór pokarmu, ale niestetyreceptory serotoninergiczne mamy również w innychmiejscach organizmu, co generalnie okazałosię niezbyt korzystne dla innych strukturnaszego organizmu.
Inny, inny rodzaj neuroprzekaźników tojest-- to są tak zwane endogennekannabinoidy, które również odgrywają dosyćistotną rolę w tym aspekcie związanymz apetytem poboru pokarmu.I tutaj też próbowaliśmy jużingerować.Były-- była cała grupa leków,która była w badaniach klinicznych.Nazwano je BANTy.Jeden z nich został zarejestrowanyi generalnie jego kariera była krótka.Wiązano z nim bardzo dużenadzieje.Ale proszę państwa, to byłlek, który niestety jeszcze bardziej blokowałukład nagrody, bo on bardziejdziałał tutaj przez inne szlaki jeszcze,ale powodował znaczne obniżenie nastroju.I został wycofany niedługo potym, jak został wprowadzony na rynekz powodu prób samobójczych inawet samobójstw.Więc nie jest to takieproste, żebyśmy tutaj działali w tychobszarach neuroprzekaźnikowych, chociaż pokażę państwu,że można i to można bezpiecznie.To w dalszej części mojegowykładu.
Proszę państwa, ja już wspomniałamo trzech słowach, które używane sączęsto zastępczo: hunger, appetite, craving.Proszę państwa, literatura anglosaska rządzisię trochę swoimi prawami.My często tłumaczymy artykuły wprostbardzo.I słowo appetite w językuangielskim może być synonimem słowa głód.Po polsku to nie jestsynonim słowa apetyt.I proszę Państwa, często nawetmy jako lekarze traktujemy te słowajako synonimy.I co więcej, właśnie częstoliteraturowo tak się pisze, więc tosprawia, że część osób utwierdzasię, że to jest w zasadzieto samo.Proszę państwa i tak kiedyśzgłębiając ten temat zerknęłam do tłumaczaGoogle'a i wpisałam słowo głódpo polsku.I tłumacz Google jest jużw tej chwili bardzo udoskonalony.Pojawiło mi się pięć synonimówsłowa głód i żaden z nich--żadne to słowo nie brzmiałoappetite.Natomiast słowo appetite tłumaczone jestjako apetyt lub żądza i-To wynikateż nie do końca ztego, że w literaturze anglojęzycznej takbardzo ściśle rozróżniane są tepojęcia.
No ale proszę państwa, żebyjeszcze bardziej zamieszać w tym wszystkim,czyli żeby jeszcze semantykę wzmocnić,to w literaturze anglojęzycznej, dla określeniatego, co po polsku oznaczasłowo apetyt.Od kilku lat już stosujesię słowo craving.Po polsku to jest pragnienie,pożądanie, żądza, zachcianka niepohamowany.Proszę Państwa i teraz zależy,jakie my sobie wybierzemy znaczenie tegosłowa.Bo jeżeli będziemy mówić ożądzy, to, to by oddawało to,czym jest skrajnie nasilony apetyt.Ale jeżeli sobie wybierzemy znaczenietego słowa zachcianka, to by oddawałocoś trywialnego.Och, zachciało mi się.Jak ci się zachciało, toci się może odechcieć.Co innego-- i znowu tutajużywając niewłaściwego słowa, czasem możemy strywializowaćbardzo istotny problem.
Proszę państwa, mogłoby się wydawać,że słowa wszystko jedno jakie użyjemy.Jakie to ma znaczenie, jeżeliw zasadzie one mówią o tymsamym, bo są podobne?To ma znaczenie, bo częstomoc słowa powoduje, że my jakolekarze rozumiemy.Wagę problemu, z jakim sięzmagamy, jeżeli używamy właśnie takich słówtypu zachcianka po polsku.I takie znaczenie przypiszemy temusłowu craving, no to będziemy totraktować dalej na zasadzie, proszępaństwa, tak jak było zajadanie stresu,takie pojęcie, ono nie istniejejuż w tej chwili w literaturzemedycznej w ogóle.Powinno zniknąć, bo znowu coto jest zajadanie stresu?Brzmi tak trywialnie, prawda?Trochę.
No i proszę Państwa, wzdefiniowaniu słowa głód i apetyt oparłamsię o słownik języka polskiegoPWNowski.Dlaczego?Dlatego, żeby mieć już pewność,że jakoś w miarę dobrze tenjęzyk polski rozumiem ze względuna liczne kontrowersje, czasem w dyskusjachw środowisku medycznym.Co to jest głód, aco to jest apetyt?No i proszę państwa, głódto stan organizmu związany z niedoboremlub brakiem pokarmu.Też uczucie czczości spowodowane brakiempożywienia.A co to jest apetyt?Chęć do jedzenia też.Chwilowa ochota na jakąś potrawę.No chęć do jedzenia.Czyli to jest coś zupełnieinnego niż stan organizmu związany zniedoborem lub brakiem.Co prawda medycznie pod tymsłowem apetyt należy rozumieć znacznie więcej,niż mówi słownik PWN, alegeneralnie to już to jest pewnaistota sprawy.
Proszę Państwa, tak jak powiedziałam,odczucie głodu powstaje w podwzgórzu, jesttłumione przez uczucie sytości, aodczucie apetytu powstaje w mezolimbicznym układziedopaminergicznym, układzie nagrody.I musimy sobie zdawać sprawę,że napędem do powstawania apetytu sąemocje i one powodują, żeposzukujemy konkretnego pokarmu nie w celu,żeby zaspokoić głód.Jeszcze raz to podkreślę, alew celu, żeby odczuć przyjemność zjego zjedzenia.I apetyt nie jest tłumionyprzez uczucie sytości.Z tego trzeba sobie zdawaćsprawę, że może ktoś zjeść pięćminut temu obiad, który kończysię w okolicy gardła, a cośsię wydarza i jego wołata czekoladka z marcepanem w kuchni.
Proszę państwa, nagroda ma trzywzajemnie ze sobą powiązane komponenty chęć,lubienie i uczenie się.Czemu to jest takie ważne,żeby mieć tego świadomość?No bo z chęcią ilubieniem jest łatwiej sobie poradzić niżz uczeniem się czymś, czegosię człowiek wyuczył.Bo tak chęci i lubienieto motywują do poszukiwania nagrody orazodpowiadają za ten hedonistyczny aspektapetytu, czyli za to odczucie przyjemności.A z kolei uczenie sięwiąże się z tym, że namsię budzą mechanizmy takie odruchowe,czyli kojarzymy określony bodziec jako nagrodęi przewidujemy, że ta nagrodanastąpi.I to jest duży problem,do którego zaraz jeszcze wrócę.Proszę Państwa, za chęci iuczenie się odpowiada dopamina, a zalubienie endogenne opioidy i układkannabinoidowy.I pamiętajmy, proszę Państwa, otym, że łatwiej jest wpłynąć farmakologiczniena chęć niż na uczeniesię.Bo nawet jeżeli z tądopaminą już będzie wszystko w porządkuw układzie nagrody, to nawykjest czymś, co się wryło.Można powiedzieć jak w tątabliczkę tym rylcem, takim hieroglify, którymtworzono naszą korę mózgową.I dlaczego też jest takważne, żeby o tym wiedzieć?No bo-Tu jest kwestia podjętychdziałań, o czym później Państwu jeszczepowiem.Bo o ile możemy wpłynąćfarmakologicznie na te aspekty związane zchęcią i lubieniem, to otyle nauczenie się często musimy wykorzystaćmechanizm, mechanizm inny niż farmakologiczny,czyli musimy tutaj włączyć psychoterapię.No i proszę Państwa, istniejąpowiązania między funkcjonowaniem układu nagrody aregulacją sytości i głodu.Ale bardzo ważne jest to,żeby wiedzieć, że lubienie i chęćmogą być zmniejszane przez uczuciesytości, ale nie zostają zupełnie zatrzymane.I to trochę może sięzmniejszyć.
Dlaczego to jest takie ważne?To wrócę za chwilę dotego tematu mówiąc o możliwościach farmakoterapii,którą obecnie mamy dostępną.Sytość może zmniejszać chęć doposzukiwania pokarmu motywowaną lubieniem, ale niepowoduje niechęci do podejmowania takichdziałań, proszę Państwa.I o tym proszę pamiętać.Czyli może się troszkę tamotywacja zmniejszyć, ale jak układ nagrodydalej szwankuje, to dalej tozachowanie będzie występowało.I tak jak wspomniałam, żeczęść czynność układu nagrody może byćkontrolowana przez częściowo, przez kontrolępoznawczą, czyli ukierunkowanie myśli i działańzgodne z celami wewnętrznymi.I tutaj nam jest właśniepotrzebna psychoterapia.Za analizę opcji i wybórtej, która najbardziej jest zbliżona doosiągnięcia celu, odpowiada właśnie koraprzedczołowa.I ten aspekt zależy odtych czynników, o których już mówiłamwcześniej, czyli zdolności samoregulacyjnych, związanychz odraczaniem nagrody, na które takjak już mówiłam, ma wpływwiele różnych czynników i wewnętrznych izewnętrznych.No i proszę Państwa, jednąz takich poznanych cech to jestosobowość, osobowości, która wpływa nate zdolności samoregulacyjne, jest impulsywność.Czyli to jest zachowanie, którepolega na upośledzonym planowaniu, przedwczesnym, ryzykownymlub nieadekwatnym do sytuacji działaniunie uwzględniającym negatywnych konsekwencji.Każdemu z nas działa się,zdarza się działać pod wpływem impulsu,ale pytanie, czy to sięzdarza raz na jakiś czas wbardzo silnych emocjach, czy poprostu ktoś działa tak na codzień?Nie zastanawia się, jakie będąkonsekwencje jego czynów, bo dopiero jakje odczuje, to czasem znajdujezwiązek przyczynowo skutkowy z takim czyinnym zachowaniem.Czasem nawet nie wiąże tychdwóch rzeczy ze sobą.
I w aspekcie jedzenia uchorych na otyłość stwierdzono wyższy poziomimpulsywności, upośledzenie funkcji wykonawczych iniższy poziom aktywacji grzbietowo bocznej koryprzedczołowej w odpowiedzi na właśniebodźce związane z pokarmem i wyższypoziom odhamowania jedzenia.Proszę Państwa, czy to jestjedna z przyczyn rozwoju otyłości?Na pewno tak.Czyli cechy osobowości w pewiensposób predysponują.Oczywiście działa jeszcze bardzo wieleinnych czynników, które jak ta predyspozycjawystępuje, to jeżeli wystąpią, toona się uaktywni, a jak niewystąpią, no to się nieuaktywni.Ale tych czynników jest zbytdużo, żeby się w ogóle ukogoś, kto ma pewne cechyosobowości, nie ujawniły te zachowania, bopraktycznie jest to niemożliwe.Przede wszystkim to są emocje,które są związane z naszym funkcjonowaniemw środowisku, w jakim żyjemy.
Proszę Państwa, jeszcze na chwilępowrót do słowa craving.Pragnienie, pożądanie, rządza, zachcianka, niepohamowany.I to słowo pojawiło sięw kilku publikacjach w ostatnich latach.Ale najważniejszą z nich sąwytyczne kanadyjskie dotyczące leczenia otyłości, opublikowanew 2020 roku.I to jest pierwszy tegotypu dokument, gdzie mówię o dokumenciezagranicznym, gdzie zwrócono uwagę nato, że jest to inny mechanizmniż głód, który wpływa napobór pokarmu.Proszę Państwa lekarze, niezależnie odtego, jaki to jest kraj, jakiposiadają stopień tytułów, niechętnie przyznaje.I nawet ci, którzy zajmująsię leczeniem otyłości, niechętnie przyznają siędo tego, że emocje sąbardzo ważnym elementem w tej chorobie,w jej rozwoju, w jejprzebiegu i w jej leczeniu.Ja wielokrotnie rozmawiam w różnychgremiach na ten temat i generalnieto uważam, że nas niktnie uczy rozmów o emocjach.Myślę, że jest coraz gorzejz roku na rok, bo kontrolaemocji i emocje jako takiew okresie pandemii, zwłaszcza u młodszychludzi, spowodowały jeszcze większe problemyz kontrolowaniem emocji niż by towyglądało było dotychczas.Lekarze mają mało czasu, sąwypaleni często zawodowo albo nieprzygotowani do
tych rozmów i wolimy-Tego niedostrzegać.Ostatnio mi się takie skojarzenienasunęło, ponieważ od niedawna mam kolejnegow życiu psa sześciomiesięcznego ion boi się całego świata.Ale jak się zachowuje?On po prostu jak boisię innego psa, który idzie, toudaje, że tego psa niema.Nawet jak ten pies siędo niego zbliży i go powącha.I ja tak ostatnio obserwująckolejną taką sytuację, pomyślałam sobie, żemy często jako lekarze właśniestaramy się zachowywać tak jak tenmój szczeniaczek.Pacjent coś zaczyna o tychemocjach, a my udajemy, że tegow ogóle nie ma itego nie słyszymy.Proszę państwa, ja słucham otych emocjach od lat.Powiem, że wychodzę czasem zgabinetu i ten wieczór po gabineciezwykle mam już wyjęty całkowiciez jakichkolwiek działań, bo często trawięte emocje, które jakby wcisnęłysię w mój mózg.Ludzie opowiadają czasem historie, którezastanawiam się, czy to jest gabinetbardziej leczenia ciała, czy bardziejleczenia duszy.I często mi wychodzi, żechyba w tą drugą stronę, botak naprawdę muszę się zagłębićw emocje tych pacjentów, którymi sięzajmuję i to na toczęsto, z czym oni przychodzą, składająsię lata i bagaże różnychrzeczy i czasem naprawdę bardzo trudnojest ich wyciągnąć z tegonatłoku negatywnych emocji, w którym oniżyją na co dzień.
Ale proszę Państwa, no itak jak powiedziałam, że ja bymnie chciała, żeby to słowocraving się pojawiło popularnie i powszechniew literaturze anglojęzycznej, bo jaksię go zacznie tłumaczyć właśnie jakoto zachcianka, to albo pożądaniei tak dalej, to obawiam się,że nie do końca znowubędziemy traktować tą sprawę poważnie.Myślę, że bardzo ważne jestto, żebyśmy tak się nad tymiwszystkimi słowami, o których którychużywamy, zastanowili, żebyśmy znali ich znaczeniei żeby nie wypatrzać sensusłów, bo potem dobieramy, chociażby nieodpowiedniąfarmakoterapię do nieodpowiednich sytuacji.Jeżeli sobie mylimy słowo apetytze słowem głód, a jak jeszczedo tego dojdzie craving, noto możemy naprawdę już popaść wpułapkę tego, że nie bardzoma znaczenie, który lek wybierzemy, wybieramy,bo i tak będzie dobrze.Proszę Państwa i tak odnośniesłownika języka polskiego, bo czasem lubiędo niego sięgnąć, to zachciankajest tam określona jako chwilowa iłatwo zmieniająca się ochota nacoś.I to mnie przeraziło właśnie,że tak naprawdę to my takodbieramy to słowo.I akurat tu nie mamyproblemu z tym, że słownik mówico innego.Co to tak naprawdę znaczy?No to znaczy, że jaksobie przetłumaczymy słowo craving jako zachciankę,to będzie to potwierdzenie naszychteorii.Niektórych, bo wiele badań pokazuje,że lekarze nie chcą leczyć otyłości,bo uważają, że chory naotyłość ma brak chęci, silnej wolido zmiany.Zatem nie ma żadnego problemu,w którym trzeba temu choremu pomagać,bo ten chory powinien chcieći potrafić.Mówi się, nie współpracuje.W wielu przypadkach ten brakwspółpracy wynika z tego, że munie zaproponowaliśmy tego, czego onpotrzebuje.I nie zdajemy sobie sprawyz tego, że to nie jesttak, że to jest jegowina, że on nie chce inie potrafi.W ten sposób, jak sobiewytłumaczymy, że to są zachcianki tegochorego, to sobie utrwalimy tenstereotyp, czyli leniwego chorego na otyłość,o słabej woli, bez samodyscypliny,nieprzestrzegającego zaleceń, bo taki po prostuon jest.Najlepiej, żeby sobie poszedł byćchorym na otyłość gdzie indziej.
Proszę państwa i dlatego myślę,że ciągle przez lata powtarzany jestten slogan: proszę jeść mniej,więcej się ruszać i uważa się,że to jest porada lekarskaw zakresie leczenia otyłości.No czy mielibyśmy wielkie sukcesy,jakbyśmy wszystkie choroby w ten sposóbleczyli?Albo niech pani idzie dodietetyka.Proszę państwa, to jeszcze zależy,na jakiego dietetyka ta pani czyten pan trafi, bo jaktrafi na jakiegoś człowieka, który jejpoleci dietę keto albo innerzeczy, to potem będziemy sobie leczylipowikłania tego działania.Proszę państwa, no i właśnie,co z tymi emocjami, bo całyczas o nich mówię, ależeby sobie trochę uporządkować, to znowututaj procesy emocjonalne to wszystkie,zarówno te świadomie przez nas przeżywane,jak i czasem odbywające sięw podświadomości, czyli nieświadome procesy wartościowaniakażdej sytuacji.Proszę państwa, często jest tak,że nam się wydaje, że cośna nas nie zrobiło wrażenia,że wszystko jest okej, ale taknaprawdę to w naszym mózgucoś tam się dzieje. To jednak zrobiłona nas wrażenie.Mój syn czasem używa takiegookreślenia kozaczyć.No ono może nie jestzbyt ładne, ale właśnie to takjest, że my na pozórwłaśnie żadnej emocji, żadnych emocji niema.A tam gdzieś z tyłu,w tej głowie jest burza emocjiróżnego rodzaju.Odczuciu emocji, proszę państwa, towarzyszązwykle zmiany somatyczne, ekspresje mimiczne ipantomimiczne oraz różnego rodzaju zachowania.Różne, różne mamy cechy osobowości.Różnimy się i również podwzględem wychowania i tego, jak okazujemyemocje.To wynosimy w pewien sposóbteż z rodziny.Dlatego jedni z nas będąte emocje okazywać bardziej, a drudzymniej na zewnątrz.Ale często może być tak,że ten właśnie, że ten, ktomniej okazuje emocje, nawet świadomieje silniej przeżywa.Czyli zarówno w tym aspekcienieświadomego przeżywania emocji, jak i tegoświadomego przeżywania emocji może tutajbyć problem.Proszę Państwa i teraz tak.
Stres a pobór pokarmu.Proszę Państwa.Emocje zarówno pozytywne, jak inegatywne zaburzają homeostazę naszego organizmu.A stres to jest właśniereakcja organizmu na wydarzenia, które tąhomeostazę zakłócają.Wszystkie czynniki, które to powodująnazywane są stresorami.I mamy te stresory, któresą związane z przeżywaniem emocji, zarównonegatywnych, jak i pozytywnych, któreprzekraczają zdolność radzenia sobie.I staje się coś, copowoduje, że musi się zadziać coś,co nam sobie pozwoli poradzići co się dzieje?Proszę Państwa, emocje zarówno pozytywne,jak i negatywne aktywują, aktywują namukład podwzgórze przysadka nadnercza.To z kolei skutkuje wzrostemwydzielania kortyzolu.Kortyzol w układzie nagrody hamujeuwalnianie dopaminy.No i tutaj się uruchamiapotrzeba czy napęd do tego, żebycoś tą wydzielanie tej dopaminyzastymulowało, czyli do tego, żeby odczućprzyjemność.No i część osób wtakiej sytuacji właśnie sięga po jedzenie.Stymulowane jest to wydzielenie dopaminy.Jedzenie zwiększa jej wydzielenie opięćdziesiąt procent.Odzyskana jest w pewien sposóbrównowaga, homeostaza.No i zmniejsza się wydzielaniekortyzolu.Proszę państwa, oczywiście to niemusi być tylko jedzenie, bo tomogą być różne inne czynniki,które będą tutaj odgrywać rolę.Natomiast jedzenie jest bardzo łatwodostępne, nie jest napiętnowane społecznie igeneralnie najłatwiej jest po niesięgnąć.
Proszę Państwa.No i pojawia się tukolejny problem.Bo niestety, jak my sobieradzimy z tymi emocjami za pomocąjedzenia czy też innych czynników?Na przykład alkoholu albo zakupów,albo jakichś jeszcze innych hazardu, anawet pracoholizmu czasem.To układ nagrody nie działacały czas tak samo, bo mamydwie fazy odczuwania przyjemności związanez nagrodą.Pierwsza to jest faza przygotowawcza,czyli to jest czekanie na nagrodę,a druga to jest fazakonsumpcji.No i tak to jakośw życiu dziwnie jest, że częstoczekanie na nagrodę daje więcejprzyjemności niż sama nagroda.Dlatego w tej pierwszej faziewydziela się więcej dopaminy, a wtej drugiej, jak się powtarzajątakie sytuacje wyzwalające, to dochodzi dozmian adaptacyjnych i wydzielanie dopaminyw fazie konsumpcji się stopniowo stabilizujei nie rośnie zbytnio, alepoziom wydzielania dopaminy w fazie czekaniana nagrodę, czyli w fazieprzygotowawczej, pozostaje mniej więcej taki sam.I proszę Państwa, co siędzieje?No, coraz częściej jest fazaprzygotowawcza, czyli coraz częściej sięga siępo tą nagrodę, bo jużuruchomił się mechanizm, który który powoduje,że nagroda nie spowodowała tego,czego oczekiwaliśmy w takim stopniu, jakoczekiwaliśmy.Zobaczcie Państwo, jak to siędzieje z tym wydzielaniem dopaminy, żetutaj mamy ochotę, tutaj czekamyna tą nagrodę.Pik wydzielania dopaminy.Potem jest pewna stabilizacja.Zjedliśmy tą porcję słodyczy.Tutaj widzicie Państwo, że bardzoniewielki wzrost w porównaniu z tąfazą przygotowawczą.A potem, w momencie, kiedyjemy, z czasem praktycznie tego wzrostunie ma.No i właśnie to to,co już wspomniałam, że u niektórychosób ten sygnał nie ulegahabituacji i generalnie dochodzi do przynagrodzie, do tego, że sięwydziela dopamina w większych ilościach.No i u tych osóbjest mniejsze ryzyko, że zostaną nałogowcami.I to nie chodzi tylkoo aspekt jedzenia, ale o innenałogi również, bo tych nałogówmamy bardzo wiele różnego rodzaju.
Proszę Państwa, zobaczcie. Że jedzenie jeststosunkowo słabym stymulatorem wydzielania dopaminy, ana przykład kolejnym stymulatorem jestseks prawie dwukrotnie więcej.Tutaj jest pewne widełki, alemoże być dwukrotnie więcej.Alkohol może być od dwóchdo czterech razy silniejszym stymulatorem niżjedzenie, a nikotyna jest okołoblisko pięć razy silniejszym.No i tu widzimy jużnarkotyki kolejne, które amfetamina tysiąc procentpodnosi stężenie dopaminy.To uzależnienie w tym przypadkuszybciej może następować.Proszę państwa, mimo że tonie są już badania bardzo nowe,ale mnie wciąż pasjonują badaniachdotyczące obrazów mózgu w tak zwanymczynnościowym rezonansie magnetycznym.I tutaj Państwo widzicie takiobraz właśnie osoby, która nie jestuzależniona od kokainy ani niema, nie je pod wpływem emocji.Natomiast drugi obraz to jestosoba uzależniona od kokainy, której pokazanokokainę.I to była ta fazaprzygotowawcza.A kolejny obraz to jestosoba chora na otyłość, która jepod wpływem emocji, której pokazanoobrazy smacznego jedzenia.Zobaczcie Państwo, że to, cosię działo w układzie nagrody osobyuzależnionej od kokainy i osobychorej na otyłość praktycznie się nieróżni.Natomiast obrazy te nie robiływrażenia na układzie nagrody osoby, którażadnego z tych zaburzeń niemiała.
Proszę państwa, jak sobie wpiszemyw PubMed frazę emotional eating, tojest sprzed miesiąca.To było 13 tysięcy przeszłopublikacji.Prawie 13 tysięcy 400.Proszę państwa, gwarantuję państwu, żejakbym to wpisała wczoraj, a jużniestety musiałam wcześniej wysłać slajdy,to byłoby ich sto więcej.Zobaczcie, jak w ostatnich latachrośnie liczba publikacji, która które zajmująsię emocjonalnym jedzeniem.Proszę Państwa, jak wpiszemy wPubMed frazy emotional linking and obesity,to mamy tych prac trochęmniej, ale to jest też ponadtrzy tysiące.Zwróćcie Państwo uwagę na to,że w praktyce klinicznej rzadko sięo tym mówi tak szerzej.A co jeszcze bardziej zmuszanas do zwrócenia uwagi na tenproblem, to jest, proszę państwa,to, że jesteśmy po pandemii, miejmynadzieję, a nie przed kolejnąfalą COVID 19.Pandemia pokazała właśnie jak warunkitakie jak lockdown czy stres wogóle związany z pandemią wpłynąna wzrost częstości zachowań takich jakjedzenie pod wpływem emocji.I to nie tylko uosób dorosłych, ale również u dziecii nastolatków.I proszę Państwa, to byłbardzo trudny czas.U niektórych osób albo sięuruchomiły te zaburzenia, albo się nasiliły.
U części jedzenie pod wpływememocji przeszło w zaburzenia odżywiania, takiejak zespół kompulsywnego jedzenia czyteż nałogowe jedzenie.I my nie będziemy skutecznieleczyć otyłości, jeżeli nie będziemy otym pamiętać.Proszę Państwa, wspomniałam już odzieciach i nastolatkach.I chciałabym Państwu zwrócić szczególnąuwagę na taki przegląd systematyczny, któryten problem po raz pierwszytak szeroko poruszył.Jeżeli chodzi o tą populację,bo to jest coś, z czegojeżeli nie będą pediatrzy czylekarze rodzinni rozpoznawać, nie zaczną leczyćw okresie dzieciństwa i wokresie nastoletnim, to, jak taki pacjenttrafi już dalej do lekarzyzajmujących się osobami dorosłymi, to będzieto pacjent niezwykle już trudnydo leczenia.Bo każdy rok, w którymtaki pacjent nie otrzymuje adekwatnej pomocy,to jest rok, który powoduje,że rokowanie się staje coraz gorsze.I to nie chodzi omasę ciała, proszę państwa, bo mysię w otyłości za bardzoskupiamy na masie ciała, a niewidzimy istoty problemów.
No i proszę państwa, właśniekolejne artykuły, które na które chcępaństwu zwrócić uwagę.Właśnie emocjonalna regulacja w nadwadzei otyłości.I te zachowania.Wpływ emocji na nadmierne zachowania,takie związane z jedzeniem.I to jest potwierdzone, tojest bezsprzeczne.I ilekroć byśmy nie zaprzeczali,że tego nie ma, to jesttak jak z tym moimszczeniaczkiem Otiskiem, który nie widzi tychpięciu psów dookoła w parku,ale one tam są i tojedzenie pod wpływem emocji teżzostanie.Proszę państwa, to, co powiedziałamprzed chwilą, że to jest proceskroczący.Najpierw pacjent je podwpływem emocji.Potem się to przekształca jużw zespół kompulsywnego jedzenia i jeżelion nie otrzymuje pomocy, todalej już jest tylko nałogowe jedzenie.I na tym ostatnim etapiejuż niezwykle trudno jest pomóc pacjentowi.Dlaczego?Dlatego, proszę państwa, że wnałogu. Którego nie można całkowicie odstawić, tylkotrzeba z nim żyć.Jest trudniej pomóc choremu niżwtedy, kiedy mamy nałóg, bez któregomożna funkcjonować.I każdy z tych stopnistaje się trudniejszy.Jak nie chcemy tak chwilęsłuchać o emocjach, to porównajcie sobieto Państwo do nieprawidłowej glikemiina czczo, nietolerancji węglowodanów i docukrzycy typu drugiego.Kiedy jest najlepiej zacząć leczyć?No już od lat niktnie zaprzecza, że na tym pierwszymszczeblu i tutaj jest dokładnietak samo.Przepraszam Państwa, ale jesienna alergiazwiązana z pleśniami i grzybami mniedopadła .
Proszę Państwa, czy trudno jestzdiagnozować jedzenie pod wpływem emocji izaburzenia odżywiania?Czy trzeba od razu pacjentawysyłać do psychiatry?No nie, to wcale niejest takie trudne.Polecam Państwu publikację, która sięukazała w 2020 roku w czasopiśmieNutrition, Obesity and Metabolic Surgery.To jest czasopismo Polskiego TowarzystwaBadań nad Otyłością, gdzie przygotowaliśmy dlaPaństwa proste do użycia kryteriadiagnostyczne, zarówno jedzenia pod wpływem emocji,jak i zaburzeń odżywiania.Pacjent może wypełnić to wzasadzie w poczekalni i wejść dopaństwa już z gotową diagnoząw ręce.I wcale nie jest dotego potrzebny psychiatra.Mimo tego, że są tozaburzenia, które dotyczą mózgu.Ale nie są to chorobypsychiczne typu schizofrenii.I nie przesadzajmy, proszę państwa,że sobie z tym nie poradzimy,jak psychiatrami nie jesteśmy, botą drogą to następny termin dopsychiatry będzie za pięć latdla pacjenta, który rzeczywiście tej pomocypotrzebuje.Proszę państwa, jak często występujązaburzenia odżywiania wśród chorych na otyłość,to kryteria rozpoznania zespołu kompulsywnegojedzenia spełnia w zależności od populacjii badania od piętnastu doczterdziestu procent chorych.A kryteria rozpoznania uzależnienia odjedzenia od dwudziestu pięciu do czterdziestuprocent chorych na otyłość.Natomiast jeszcze jedno zaburzenie związanez emocjami, czyli zespół nocnego jedzenia.To te kryteria spełnia odsześciu do czterdziestu dwóch chorych naotyłość i największa częstość jestw populacji chorych z otyłością trzeciegostopnia.No bo oni czasem mniepytają przy różnych okazjach, dlaczego jedenchory doszedł do tego etapu,że ma BMI pięćdziesiąt, a innynie doszedł?No zależy jakie ma zaburzeniaodżywiania.To jest bardzo prosta odpowiedź,proszę państwa.No i proszę państwa, takpopatrzmy, popatrzmy sobie na życia wzięte.
Moi pacjenci, tacy, których pamiętamja, nie lubię mówić o pacjentach,ale czasem mi się zapamiętujątakie powtarzające się przykłady.Więc to są wszystko anonimowipacjenci.Płeć się zgadza i wiekmniej więcej.Pani Anna.Stresująca praca skupia się nazadaniach.Każde nowe powoduje duże napięcieemocjonalne.Wraca do domu i poobiedzie cały wieczór sięga po przekąski,najczęściej słodkie.Pan Andrzej, lat czterdzieści pięć,przedsiębiorca.W czasie spotkań z kontrahentamina stole zawsze są ciastka dokawy i mówi, że topomaga mu myśleć.Rozładowuje stres w czasie spotkaniaz kontrahentem.Pan Marek, lat dwadzieścia cztery,studia i praca powodują ciągle zmęczenie.Mówi, że jak coś zje,to czuje się mniej zmęczony.Proszę Państwa, ilu macie takichpacjentów?Chorych na otyłość.Pani Grażyna, lat trzydzieści albodopiero za chwilę będą chorzy.W czasie pandemii zaczęła jeśćprzy oglądaniu telewizji, żeby zmniejszyć lękzwiązany ze słyszanymi informacjami.I tak już jej zostało.Pani Danuta, lat pięćdziesiąt, odkąddzieci wyjechały na studia, ma poczuciepustki i nie umie sięodnaleźć.W jej życiu zawsze byłatendencja do sięgania po jedzenie, kiedycoś się nie udało, aleteraz bardzo zwiększyła się częstość tychzachowań.No bo nie ma sięczym zająć.Oddała swoje życie dzieciom, niemiała żadnych własnych działań i zainteresowań.Dzieci zniknęły i jest problem.Pan Dominik, lat dwadzieścia osiem.Od czterech lat w sytuacji,kiedy mu się coś udało alboosiągnął sukces, ma napady jedzeniaalbo szuka przygód seksualnych.Proszę państwa, dlaczego?Bo przecież mu się udało.No to o co chodzi?Powinien być zadowolony, bo onto, że mu się udało, okupiłtaką ilością stresu, napięcia, żejemu dopiero potem, jak to niektórzymówią, puszcza wentyl i idziejuż na tak zwaną całość.
Proszę państwa, ja nie będęjuż państwu ze względu na późnąporę omawiać szczegółowo badań, alechciałabym państwu tylko pokazać, że pomiędzyotyłością a depresją istnieją szlaki,które łączą te choroby i obniżonynastrój. Który powoduje jedzenie pod wpływememocji, powoduje przyrost masy ciała, coz kolei nasila obniżenie nastroju.I to koło błędne chorobysię kręci.Proszę państwa, badania wykazały równieżnakładanie się endofenotypów neuronalnych w uzależnieniachi w otyłości.Czyli nie ma tak, żetutaj nie stwierdzono, że są związki.Natomiast mamy też badania, którepokazują powiązania między właśnie cechami osobowości,cechami poznawczymi i funkcjonalnymi, któreudowodniono właśnie w badaniach czynnościowych rezonansemmagnetycznym.I te różne cechy iróżne aktywności różnych szlaków zwiększają podatnośćna rozwój otyłości, czyli to,o czym już Państwu opowiadałam.
Proszę Państwa, jak wyrwać choregoz błędnego koła radzenia sobie zemocjami za pomocą jedzenia?No i teraz tak.Czy edukacja zmiany na tematzmiany nawyków żywieniowych i aktywności fizycznejwystarczy?No krótkotrwałą skuteczność Państwo osiągniecie.A dlaczego krótkotrwałą?No bo ten chory wyjdziez tego gabinetu naszego bardzo przekonany,że on bardzo chce.Ale nie zawsze móc znaczychcieć, znaczy móc, proszę państwa.No i co to powoduje?Myśmy go wyedukowali, nagadaliśmy się,opowiedzieliśmy mu wszystko, co wiemy.Jeszcze dietetyka żeśmy wezwali napomoc.I co?No choremu nic z tegonie wyszło.To co się dzieje?On jest dalej sfrustrowany, jeszczebardziej.Ma negatywne emocje.No to co to powoduje?Pogłębienie problemu, bo zaczyna, wracado jedynego mechanizmu, który mu teemocje pozwala rozładować, czyli dojedzenia.I co się dzieje?No nasila się cały problem.Chory coraz częściej sięga pojedzenie i mamy postęp choroby, zamiasttego, żeby ją wyleczyć.
Proszę Państwa, jak wyrwać zatemchorego z tego błędnego koła radzeniasobie z emocjami?No to ja już państwuwspomniałam, że trzeba zrobić tak, żebychory chciał i potrafił.Czyli musimy zastosować tutaj działania,które spowodują, że zmniejszy się chceniei lubienie, czyli farmakoterapię izmniejszy się nawyk, czyli farmakoterapię, przepraszam,psychoterapię.I efektem tego będzie sytuacja,w której ta edukacja dotycząca zmianynawyków żywieniowych i aktywności fizycznejbędzie już możliwa i przyniesie pożądanyefekt.Jeżeli my zaczniemy od tejedukacji i na niej pozostaniemy, tomy tylko niestety spowodujemy więcejszkód niż pożytku.Proszę Państwa, mamy kilka lekówdostępnych.No kilka to za dużopowiedziane.Mamy dostępne w zasadzie trzyleki Orlistat, połączenie Bupropionu z Naltreksonemi analogi długo działające analogireceptora GLP1 Liraglutyd i Semaglutyd.I czy to wszystko jedno,który z tych leków u pacjentazastosujemy?No nie, bo już oddawna wiadomo, że terapia powinna byćindywidualizowana w leczeniu otyłości inie da się przeszczepić danych zbadania klinicznego na populację ogólną,bo to jest praktycznie niemożliwe.Dlaczego?W badaniach klinicznych mamy populacjęhomogenną, mamy kryteria włączenia i wyłączenia.My nie stosujemy przed wejściemdo naszego gabinetu kryterium włączenia.Pani wchodzi, a pani niespełnia kryterium włączenia, a ma Panikryteria wykluczenia, to Pani niewchodzi.Oszacowanie średnich efektów leczenia jestw badaniach klinicznych.Czyli my widzimy to, cowyszło ze średniej.To tak jak ze średniąkrajową.Jedni zarabiają mniej, a drudzyzarabiają więcej.No ale, ale średnia krajowajest-- wypada całkiem dobrze.No i tak samo jestz tymi danymi tutaj w badaniuklinicznym.Proszę państwa, brak możliwości ekstra--ekstrapolacji na populację ogólną.Z tych właśnie powodów.Bo co jest w populacjiogólnej, w codziennej praktyce klinicznej?Mamy populację heterogenną i zasadajest taka, że jeden na trzechpacjentów uzyskuje taki efekt, jakw badaniach klinicznych.
Jak można zwiększyć skuteczność ibezpieczeństwo?To przez indywidualny dobór farmakoterapiiw zależności od potrzeb pacjenta.I my dzisiaj bardzo częstowierzymy w te fenotypy związane zzaburzeniami patogenetycznymi, czyli aktualne fenotypyotyłości opierają się o wartości BMI,obwód talii, otyłość metaboliczną, stopniowanienasilenia choroby, występowania chorób sercowo-naczyniowych, ryzykośmierci.No i najczęściej na pierwszemiejsce tutaj wysuwa się ryzyko sercowo-naczyniowe,a nie heterogenność etiopatogenezy otyłości.Dlatego jesteśmy nieskuteczni w leczeniutej choroby i jak nie odwrócimyswojego sposobu myślenia, to będziemydalej tkwić w tym błędzie.Jak weźmiemy charakterystyki produktów leczniczychwspomagających leczenie otyłości, to praktycznie tojest tak, jakby ktoś robiłkopiuj wklej.One są wszystkie takie same,czyli niczym się nie różnią.Różnią się mechanizmem działania, ato jest istotne.Natomiast wskazania do stosowania BMItrzydzieści i więcej, BMI dwadzieściasiedem lub więcej i choroby- powikłaniaotyłości takie czy inne.Proszę Państwa, to nie jestwcale istotne ani to BMI tegopacjenta tak naprawdę, ani techoroby dodatkowe będące powikłania-powikłaniami otyłości.Ważne jest to, jaka jestprzyczyna, co się dzieje, że pacjentu pacjenta dochodzi do przyrostumasy ciała.Niech by mi kto odpowiedziałdlaczego jak widzę pacjenta, który madwadzieścia pięć i pół BMIi je pod wpływem emocji odpół roku, bo się cośw jego życiu wydarzyło, to dlaczegoja mam nie włączyć farmakoterapię?Mam poczekać aż będzie miałdwadzieścia siedem?To z leczeniem nadciśnienia tętniczegoczekamy aż będzie miał przełom nadciśnieniowy,bo nie wydaje mi się.Proszę Państwa, to wszystko powoduje,że mamy bardzo dużą heterogenność odpowiedzina leczenie otyłości.Zobaczcie Państwo, że nie mametody, która by była dla wszystkichpodobnie skuteczna.Zielona to jest dieta.Przepraszam za jakość tego obrazu,ale to są zdjęcia z ostatniegozjazdu europejskiego i nie matego w publikacjach, więc...A warte uwagi.Środkowe to jest proszę państwafarmakoterapia, a brązowe to jest chirurgiabariatryczna.Zobaczcie nawet w tej ostatniejmetodzie, jakie są różnice w efektachuzyskiwanych przez pacjentów.
Proszę państwa, no i pojawiłosię badanie, które uzasadnia to, oczym mówimy od lat.Tylko, no czasem potrzebujemy takiegopotwierdzenia czarno na białym.To jest badanie przeprowadzone wMayo Clinic, więc jeden z ośrodków,który na świecie uważany jestza czołowy.Ja co prawda mam parę,że tak powiem, uwag do tegopodziału na fenotypy otyłości, któregooni dokonali, bo tak naprawdę głodnymózg, czyli hungry brain niczymsię nie różni od emotional hunger.Jeżeli chodzi o całokształt, atak naprawdę to pacjenta z wolnymspalaniem to ja w życiumoże widziałam z jednego czy zdwóch, ale z poważnymi jeszczezaburzeniami genetycznymi.Natomiast zgadzam się na- jaknajbardziej z tym podziałem, że mamyto jedzenie pod wpływem emocjigłodny mózg i mamy głodne jelito.Skąd się bierze głodne jelito?Bo o tym, skąd siębierze głodny mózg, to ja jużpaństwu dużo opowiedziałam.Proszę państwa, bardzo proste.Głodne jelito to jest efekt
diety, która jest z takich czyinnych przyczyn przez daną osobęstosowana.Dieta bogata w tłuszcze, węglowodanyproste, uboga w błonnik.Zaburza wydzielanie zarówno podstawowe, jaki po posiłkowe GLP 1 iPYY.I to powoduje, że mamyopóźniony przekaz do mózgu.Czyli tak normalnie to jesttak, jakbyśmy wysyłali maila albo smsa.A jak się te zaburzeniadzieją, to ci, którzy pamiętają, żejeszcze było coś takiego jaktelegram, nie wiem, czy w ogólejeszcze coś takiego jest.To jest mniej więcej tak,jakby do tego mózgu wysłać telegramzamiast tego smsa czy maila.Czym to skutkuje?Jak ta informacja nie dociera,to człowiek siedzi przy stole, je,w zasadzie to się już--to już zjadł dużo, a onciągle jeszcze ten telegram dotego mózgu nie doszedł.Więc on wstaje od stołuz przeciążeniem wręcz jedzeniem, ponieważ onodczuwa to poposiłkowe odczucie sytościze znacznym, znacznym opóźnieniem.
Jakby nie patrzeć na metodologiętego badania i nie będę sięw to zagłębiać, to, tobadanie jest bardzo cenne, bo onopo raz pierwszy pokazało to,że jest to podłoże czynnik, którypowoduje, że jemy więcej, niżpowinniśmy.Bardzo istotne.Dlaczego?Bo po tym, jak jużwyróżnili te fenotypy, to sobie podzielilipacjentów na dwie grupy.Taką, której włączono farmakoterapię nazasadzie, bo lekarz lubi dany lek,ma dobre doświadczenia z tymlekiem, pacjent poprosił i tak dalej,i tak dalej.Ryzyko sercowo-naczyniowe itd., itp.No i to są ci,którzy idą sobie z czerwonymi kółeczkamii czerwona kreska.A druga grupa to bylipacjenci, którym farmakoterapię dobrano na podstawiefenotypów.My w Polsce nie dysponujemydwoma lekami, które tutaj są, amianowicie fenterminą i- w połączeniuz topiramatem i fenterminą w monoterapii.Bardzo dobrze, że nie dysponujemytymi lekami, nawet jeżeli się ukażą-pokaże na polskim rynku fenterminaz topiramatem, bo tak podobno mabyć, to ja na pewnonie będę jej zalecać pacjentom, bogeneralnie to są substancje, którenie mają poznanego mechanizmu działania raz,a dwa fentermina została wycofanaw Europie praktycznie poza Republiką Czeskąz powodu poważnych zaburzeń kardiologicznych,które powodowała rytmu serca głównie. I uważam,że to nie jest lek,który byłby nam w ogóle potrzebny,bo mamy leki bezpieczniejsze narynku w tej chwili.Także, proszę państwa, bezsprzecznie widać,że jak się weźmie przyczynę poduwagę, czy to jest głodnymózg, czy głodne jelito, to efektleczenia jest znacznie lepszy.
Proszę państwa, tak jak powiedziałam,my mamy dzisiaj praktycznie trzy leki,bo Orlistat się nie liczyw tym, w tej rozgrywce.To jest lek bardzo niszowy,do niewielkiej grupy pacjentów skierowanyprzepraszam, którzy jedzą tłuste jedzeniei który-- i u których jakzmniejszymy o trzydzieści procent zapomocą tego leku wchłanianie tego tłustegojedzenia to możemy uzyskać jakiśniewielki efekt terapeutyczny.Ale ten lek od latpraktycznie nie istnieje.Natomiast mamy tak naprawdę długodziałające analogi GLP 1 liraglutyd imyślę, że jego następcę znaczniedłużej działający-działającego, czyli semaglutyd.I mamy także połączenie naltreksonui bupropionu.I zarówno te pierwsze leki,jak i ten drugi lek wpływająna biologiczny aspekt poboru pokarmu.Jak wpływają analogi GLP 1?No tak samo działają jakfizjologicznie wydzielany w jelicie hormon, czylihamują wydzielanie neuropeptydu Y ibiałka aguti, a pobudzają-pobudzają wydzielanie propriomelanokortyny i kokaino amfetamin relatedtranscript.Zatem hamują odczucie głodu, pobudzająodczucie sytości.Jak w tym aspekcie działabupropion i naltrekson?Bupropion stymuluje wydzielanie proprio melanokortyny.Ale pamiętajmy jeszcze o jednym,bo tu właśnie jest dosyć ważne,żeby te mechanizmy patofizjologiczne dostrzegać,bo równocześnie z proprio melanokortyną uwalnianajest beta endorfina, która jaksię wiąże z receptorami mi, topowoduje zahamowanie wydzielania proprio melanokortyny.Czyli ten mechanizm odczucia sytościjest takim samo wyciszającym się.A zatem bupropion spowodował uruchomieniemechanizmu, czyli odczucie sytości.A co robi naltrekson?Naltrekson wiąże się z receptoremopioidowym mi i powoduje wydłużenie tegoodczucia sytości.Czyli tutaj ten aspekt działaniateż jest.Ale ten lek ma zupełniejeszcze inne zadanie i inny mechanizmdziałania.Bo to jest właśnie tafarmakoterapia, która nam pomoże w tym,żeby pacjent nie tylko chciał,ale mógł.Ponieważ te substancje działają synergistycznie,a nawet addycyjnie można powiedzieć, czyliwzmacniając wzajemnie swoje działaniew układzie nagrody.Bupropion hamuje wychwyt zwrotny dopaminyi noradrenaliny i powoduje zahamowanie chęciposzukiwania jedzenia.Natomiast naltrekson blokując receptory endogennychopioidów w obszarze układu nagrody, zwiększaich stężenie, przez co zmniejszapoczucie lubienia.No i proszę Państwa, pacjentowijest łatwiej, ale jeszcze jeden istotnyaspekt.
Ani jeden, ani drugi ztych leków nie wyleczy chorego zotyłości.Chory musi w międzyczasie przechodzićjuż przy stosowaniu leków, przechodzić edukacjężywieniową .W niektórych przypadkach psychoterapię.Musi zwiększyć swoją aktywność fizyczną.Nie ma tabletki ani zastrzykuna otyłość, niezależnie kto by jakto nazywał i co naten temat mówił.Są tylko leki wspomagające leczenieotyłości.Proszę państwa, to, że bupropionw połączeniu z naltreksonem wpływają naukład nagrody, potwierdzono w badaniachza pomocą czynnościowego rezonansu magnetycznego.Wykazano także, że zmniejszony apetytw ósmym tygodniu stosowania połączenia bupropionuz naltreksonem jest predykatorem redukcjimasy ciała po roku.I zobaczcie Państwo, że poroku to bardzo ładnie widać jaktu się te grupy rozjeżdżająi jak ważne jest to, żebyśmydobrze działali nad sob-- wciągu tych pierwszych ośmiu tygodni ipomyśleli również właśnie o psychoterapii.
Proszę państwa, skuteczność bupropionu inaltreksonu wykazano również w grupie chorychz zespołem kompulsywnego jedzenia.A teraz sobie trzeba zadaćpytanie, czy liraglutyd wpływa na apetyt?No to były takie pojedynczebadania przeprowadzone na zwierzętach, które sugerowały,że liraglutyd na ten układnagrody wpływa.Natomiast badanie, które przeprowadzono wgrupie dwudziestu osób, którym przez pięćtygodni podawano liraglutyd w dawcetrzech miligramów lub placebo iprzeprowadzono badanie czynnościowym rezonansem magnetycznym,nie wykazano różnic w reakcji obszarówukładu nagrody na obrazy jedzeniamiędzy grupą, która dostawała liraglutyd agrupą, która dostawała placebo.Proszę Państwa, liraglutyd w dawcetrzech miligramów, tak samo jak semaglutydw dawce zarejestrowanej do leczeniaotyłości, czyli dwa i cztery dziesiątemiligrama zmniejsza głód i zwiększasytość jeden i drugi z tychleków. Natomiast to, że nie wpływana układ nagrody, tu Państwo widzicieobraz.A co więcej, wykazano, żeosoby z wyższym poziomem jedzenia podwpływem emocji są mniej wrażliwena to ośrodkowe działanie liraglutydu, którehamuje głód i aktywuje sytość.A co było takim predykatoremtego, jaka będzie redukcja masy ciaław czasie stosowania liraglutydu?To było to opróżnianie żołądkaw piątym tygodniu leczenia i tokorelowało z redukcją masy ciaław szesnastym tygodniu.
Proszę Państwa, ostatnio się pojawiacoraz więcej publikacji i danych, któremówią, że tak naprawdę głównymmechanizmem działania długodziałających analogów GLP tojest wpływ na ośrodek nudności.To są na razie badaniana zwierzętach i one wskazują, żezmniejszenie poboru pokarmu może byćgłównie wynikiem nudności, które odczuwają badanii które są wywoływane przezwłaśnie wpływ liraglutydu na receptory GLP1 zlokalizowane w jądrze pasmasamotnego.Proszę Państwa i mamy jeszczesemaglutyd i jego wpływ na zachowaniazwiązane z poborem pokarmu.
Proszę Państwa, wyniki analizy eksploracyjnejz badania Step 5, gdzie badanierandomizowane kontrolowane placebo z dwuletnimokresem obserwacji przeprowadzone w Stanach Zjednoczonychi w Kanadzie.I dawka semaglutydu dwa icztery dziesiąte miligrama bądź placebo.I stosowano tutaj jedenastopunktową skalękontroli jedzenia.Co to badanie wykazało?Że kontrola apetytu początkowo siępoprawiała, ale zanikała w czasie.Trochę utrzymywała się poprawa wzakresie zmniejszenia apetytu na ostre przekąski,ale zanikała całkowicie poprawa odczuwaniaapetytu, jeżeli chodzi o nakierowanie nasłodycze.I tutaj, proszę Państwa, trzebasobie jasno powiedzieć, że znacznie więcejnaszych pacjentów jedzących pod wpływememocji je jednak słodkie przekąski niżostre przekąski, w związku zczym raczej tutaj nie uzyskamy skuteczności.
Proszę Państwa, to jest badaniez ostatniego zjazdu Europejskiego Towarzystwa Badańnad Otyłością w Dublinie wmaju tego roku.Badanie jest tak zwanego życiawzięte, czyli real life, które przeprowadzono,o ile mnie pamięć niemyli, a niestety w tym świetlenie bardzo widzę, to jestw Serbii.Obserwacja dużej grupy pacjentów iprzypadków wszystkich analogów GLP 1.U pacjentów leczonych z powoducukrzycy, łącznie z semaglutydem po siedemdziesięciudwóch miesiącach zaobserwowano efekt jojo.Zobaczcie Państwo jakie były spektakularneefekty na początku, a potem potych siedemdziesięciu dwóch miesiącach praktyczniemamy efekt jojo już powoli osiągany.
A co z ryzykiem sercowo-naczyniowympewnie Państwo sobie myślicie.Przecież udowodniono, że analogi GLP1 tak świetnie tu działają naryzyko sercowo-naczyniowe.Proszę Państwa, niczego tak dokońca nie udowodniono, bo tak naprawdęto na ryzyko sercowo-naczyniowe toświetnie działa, to jak zredukuje sięmasa ciała i też badaniejest zaprezentowane w Dublinie, które porównywałoliraglutyd i połączenie bupropionu znaltreksonem i praktycznie w żadnym aspekcieporównania tutaj dotyczącego poprawy składuciała, glikemii, funkcji wątroby, funkcji śródbłonkaw czasie sześciu miesięcy żadnychróżnic.Obydwa tutaj spowodowały korzystne zmiany.
Natomiast stosowanie naltreksonu i bupropionuw większym stopniu niż liraglutydu powodowałowzrost poposiłkowego wydatku energetycznego.To jest to działanie związanez wydłużeniem działania propioniaranokortyny.
Proszę Państwa, chciałabym również zwrócićuwagę Państwa na to, co siępojawiło w ostatnich miesiącach.A mianowicie my już oddawna słyszeliśmy o wzroście ryzyka rozwojuraków tarczycy u chorych leczonychanalogami GLP 1.Ostatnio jest coraz więcej danychodnośnie raków trzustki i to sąjedno, jedne i drugie danepochodzą z baz amerykańskiej i europejskiej,gdzie lekarze samoistnie przepraszam,samoistnie raportują przypadki takich zdarzeń ito są bardzo duże rejestry.Aktualnie EMEA przygląda się tymfaktom i na razie nie chcęrozpowszechniać plotek, ale no wahająsię nad kwestią czarnego trójkąta, czyliostrzeżenia, że lek może miećduże-- można mieć do tych lekówduże wątpliwości co do bezpieczeństwa.Im wyższa dawka i dłuższyczas stosowania, te wątpliwości mogą narastać,a to jest bardzo ważnew aspekcie leczenia otyłości. Z tego względu,że proszę państwa, obecnie mówisię, że otyłość jest chorobą przewlekłąi dlatego farmakoterapię należy stosowaćprzewlekle.No i proszę państwa, tutajjeszcze mamy badanie, które nie będęPaństwu omawiać tego mechanizmu, alechciałam pokazać tylko, że wiemy, przezjakie szlaki analogi GLP 1mogą zwiększać ryzyko rozwoju raków trzustki.No i tutaj jeszcze kolejnyrejestr amerykański to samo co wrejestrze europejskim obserwacja na przestrzeniponad 15 lat.No i proszę Państwa, semaglutydytakiej obserwacji długiej nie ma, alerównież tutaj kilkuletnie obserwacje, którepokazują liczne nowotwory, ewentualnie związane zestosowaniem tego leku na przestrzenikilkuletniej obserwacji.
A może politerapia, czyli czyu chorych np.Z cukrzycą stosować analogi GLP1 i stosować połączenie naltreksonu zbupropionem, a czemu nie?Tylko dlatego, że pacjenta możena to nie być stać, boz punktu widzenia ryzyka jakiegokolwiekpołączenia tych leków interakcji nie ma.Jeżeli myślimy o leczeniu cukrzycymniejszymi dawkami i pacjent ma jeszczeje pod wpływem emocji, bądźma zaburzenia odżywiania, to nie mażadnych przeciwwskazań.To pokazały metaanalizy czy analizywsteczne z badań, gdzie pacjentów zcukrzycą leczonych analogami GLP leczonorównież połączeniem bupropionu z naltreksonem.Proszę państwa, żeby, że indywidualnyprzyczynowy dobór farmakoterapii jest ważny, tomy zwróciliśmy już uwagę dawno,bo to, że to zwiększa skutecznośćleczenia, zanim się badania MayoClinic ukazało.I tu macie Państwo wytyczneopublikowane właśnie w 2020 roku, nadktórymi pracowało siedem polskich towarzystwnaukowych i powstały one z inicjatywyPolskiego Towarzystwa Badań nad Otyłością.W tym samym roku, trochępóźniej ukazały się wytyczne kanadyjskie, któreidą w tym samym kierunkuco nasze wytyczne.
Proszę państwa, żeby uzyskać teżefekt, to trzeba wiedzieć, czego oczekiwać.Jak się ma nadmierne oczekiwania,to ma się również rozczarowania.Mianowicie czego nie można oczekiwać,to tego, że lek wyleczy otyłośćbez zmian nawyków żywieniowych izwiększenia aktywności fizycznej.Czyli że my piszemy pacjentowireceptę i wszystko będzie okej.Czego nie można oczekiwać?Spektakularnych efektów.Jak jest spektakularny efekt, tobędzie to efekt krótkotrwały.Jak mnie ktoś mówi, żetam lek w szybkim czasie spowodowałdziesięć, dwadzieścia procent redukcji masyciała, to ja mu mogę powiedziećtylko jedno, że mnie towcale nie cieszy, bo ja chcęzobaczyć tego pacjenta za rok,dwa.Nie będzie dobrze.Proszę państwa, niskiej ceny.Dlaczego?Dlatego, że to są noweleki, które muszą odrobić badania kliniczne.I to jest-- chociaż czyta cena jest wysoka?Relatywnie.Proszę państwa, wcale, wcale dokońca tak nie jest.Ale myśmy też takie stereotypywytworzyli.Nie możemy oczekiwać tego, żelek spowoduje, że będzie działał jeszcze,jak go odstawimy u pacjenta,no i tego, że będzie brakefektu jojo razem z odstawieniemleku, a pacjent wróci do poprzednichnawyków żywieniowych.No to będzie efekt jojo,bo to nie jest lek, któryleczy z otyłości, który tylkotaki, który wspomaga leczenie otyłości.
Proszę państwa, ja dwadzieścia pięćlat temu zaczęłam pracę w ośrodku,który założyła pani profesor Zahorska-Markiewicz,gdzie zajmowaliśmy się leczeniem otyłości.W zespole holistycznym był psycholog,dietetyk, fizjoterapeuta, lekarze.W tym roku na zjeździepo dwudziestu pięciu latach powiedziano, żeto jest bardzo dobrze.No ja to wiem oddwudziestu pięciu lat.Nie chcę się chwalić, tylkoproblem jest z tym, żeby przekonaćsystem, żeby to za topłacił.Proszę państwa, wszystkich zainteresowanym głębiej,głębiej tym tematem zapraszam do zapoznaniasię z książką, która mogępowiedzieć, że jest dzieckiem pandemii, bodzięki pandemii udało mi siętych wszystkich wspaniałych czterdziestu paru profesorówz całej Polski zmusić dotego, żeby popisali coś w godzinachwieczornych.I ukazała się obesitologia kliniczna,pierwszy polski podręcznik.Uczestniczyli tu w wytworzeniu tegopodręcznika ludzie z bardzo różnych dziedzin.Mam nadzieję, że są ciekawe.Tak przynajmniej część ludzi twierdzi,która go przeczytała.Ja tak jak powiedziałam, tojest moje dziecko, więc przestaję jużchwalić.Krytykować nie będę, bo niepotrafię.Natomiast myślę, że takim głównymprzesłaniem tego podręcznika jest to, żetak jak powiedział Thomas Percival,że dobro chorego najwyższym prawem, toja uważam, że jeżeli chodzio chorych na otyłość, ale nietylko tych, to właściwa diagnostykai skuteczne leczenie jest dobrem iprawem chorego.I musimy zmienić nasze poglądyna to, jak jest i cojest przyczyną, a co jestskutkiem.Proszę państwa, już za trochę
ponad dwa tygodnie w Katowicach whotelu Viena House odbędzie siędziewiąty zjazd Polskiego Towarzystwa Badań nadOtyłością.Ja państwa bardzo serdecznie naten zjazd zapraszam, bo jak coroku starałam się, żeby programbył ciekawy.Jest-- są tam sesje satelitarnekilku towarzystw endokrynologicznego, psychiatrycznego, dietetycznego i-KolegiumLekarzy Rodzinnych w Polsce.Jeżeli któreś towarzystwo pominęłam wemocjach, to przepraszam, ale jest jużi późna godzina i dużojuż rzeczy poopowiadałam.Proszę Państwa, bardzo serdecznie dziękujępaństwu za uwagę i wiem, żejuż jest kilka pytań, którepan redaktor tutaj z czatu wydobył,więc- Tak, tak.Bardzo dziękujemy pani profesor zaprzeprowadzony wykład.
I teraz przechodzimy do drugiejczęści naszego spotkania, czyli sesja Q&Ai na początku zostaną zadanepytania, które Państwo zgłosili jeszcze wcześniejprzed wydarzeniem.Natomiast później, jeśli pozwoli nato czas, zadamy tutaj pytania paniprofesor, które Państwo mogą terazzgłaszać przez czat.Także pierwsze pytanie pani profesor:czy można uzależnić się od jedzenia,a otyłość traktować jako efektnałogu?Proszę państwa, no myślę, żemój wykład na to pytanie odpowiedziałmożna się uzależnić od jedzenia.I to nie jest tak,że my się uzależniamy od cukruna przykład, bo niektórzy takmówią.Nie, my się uzależniamy odsmacznego jedzenia i to nie zawszetak jest, że każdy słodyczzjemy.No ja na przykład, proszępaństwa, nie znoszę chałwy i krówek,ale przysłowiową czekoladkę z marcepanemchętnie albo ciastko typu kremówka.Dlatego są takie piekarnie icukiernie w mieście, do których niewchodzę.Chodzę po chleb tam, gdziekremówek nie ma, żeby nie wpaśćw nałóg z czasem.Dziękujemy.
Teraz mamy tutaj kilka case'ówjeszcze.Pacjentka na Mesimba z dobrymefektem zgłasza problemy ze snem.Czy jeśli zmiany behawioralne niepomogą, można dołączyć na przykład Trazodon?Tak, ja czasem dołączam, przepraszamktóryś z leków z dobrym efektem.Natomiast można też pacjentce powiedzieć,żeby troszkę te godziny przesunęła, boczęść pacjentów trochę za późnobierze ostatnią dawkę leku, więc toteż może mieć znaczenie.Czterdziestotrzyletni pacjent leczony Ozempicem offlabel odstawił leczenie ze względu nazwiększone stężenie amylazy i lipazy.Po pół roku wyniki laboratoryjnewróciły do normy.Jakie leczenie zaproponować?Tutaj jest jeszcze dopełnienie, żeMesimba nie przyniosła skutku, a pacjentbardzo chce wrócić do terapiiOzempicem.Ja bym, proszę państwa, niewróciła do tej terapii.Nie wzięłabym tego na swojebarki, ponieważ ryzyko, że wystąpią uniego ostre zapalenie trzustki jestbardzo duże.Jak były takie historie?Poza tym pytanie może niejest pełne, bo po pierwsze niewiem w jakiej dawce stosowałtą Mesimbę, a po drugie niewiem jak długo, bo zacznijmyod tego, że efektu można oczekiwaćtak naprawdę po czterech tygodniach,czterech tygodniach stosowania pełnej dawki.Jeżeli, jeżeli cokolwiek-- jeżeli tenpacjent dotrwał do tego momentu, czylito jest ponad dwa miesiące,bo okres eskalacji plus te czterytygodnie, no to wychodzi kołodwóch miesięcy albo z lekkim okładem.I dopiero wtedy można mówić,czy w ogóle coś się działo,czy się nie działo.Natomiast no ja bym niepodjęła ryzyka powrotu do któregokolwiek zanalogów GLP.
Czy długoterminowa farmakoterapia otyłości powinnabyć ograniczona czasowo i czy możnazmienić lek?Tu jest przykład Mesimba naSaxenda lub odwrotnie.A w razie nietolerancji lubnieskuteczności?Jeśli tak, to w jakisposób zmieniać dawkowanie?Proszę państwa, tak naprawdę niema w tej chwili żadnych ograniczeńczasowych.Zazwyczaj mówi się, że stosowaćdokąd, dokąd pacjent tego potrzebuje ijak dobrze toleruje leki.Mówiąc ogólnie natomiast oczywiście możnazmieniać w zależności od potrzeb.Ja to robię dosyć często.Stosuję również u niektórych pacjentówpoliterapię i.A jeżeli odstawiam, to odstawiamz reguły tak w takim mechanizmiejak wdrażałam.Czyli schodzę teraz do najniższejdawki, bo obydwa te leki eskalujemydawkę i w drugą stronęprzy, przy odstawianiu.Nie dlatego, że są takiewskazania, tylko dlatego, że ten pacjentjeszcze przez jakiś czas mapoczucie, że tak od razu niewypuścił z ręki czegoś.Trzyma się jeszcze tego pomostu,mimo że umie pływać.I tak kolejne pytanie, gdzieleży granica między sensem zastosowania farmakoterapii,
a koniecznością zdecydowania się nachirurgię bariatryczną?Proszę państwa, nie odpowiem nato pytanie, bo to jest bardzoindywidualne, w zależności od pacjenta.Jeżeli jest pacjent z zaburzeniamiodżywiania czy z jedzeniem pod wpływememocji, to ja bym tunie stawiała żadnej granicy, bo chirurgiabariatryczna mu nie pomoże.On w tej chwili chirurdzybariatrzy już pokazują dane, że trzydzieściprocent zabiegów jest nieskutecznych.Jeszcze jakbym to pięć lattemu powiedziała, to myślę, że większośćprzestała być moimi kolegami.A teraz mówią to jużjawnie i otwarcie.Badanie SOS przeprowadzone w Szwecjidziesięcioletni follow up pokazał, że pacjenci,którzy jedli pod wpływem emocjipo operacji bariatrycznej, jak nie moglijeść, to zaczęli pić alkoholi się uzależnieni od alkoholu.Więc musimy tutaj pamiętać otym, że to nie są takierzeczy, że mamy receptę ibędziemy szli krok po kroku zpunktu A do punktu Bu każdego pacjenta, który trafi donas z takim problemem.Każdego trzeba potraktować indywidualnie, zastanowićsię, ewentualnie skonsultować, bo to niejest wstyd konsultować.Ja bardzo często o różnerzeczy pytam swoich kolegów i sięnie wstydzę, bo mam wątpliwości.Ciągle mam wątpliwości.Im jestem starsza, to mamcoraz więcej wątpliwości, bo coraz więcejsię uczę i coraz więcejdostrzegam pewnych możliwości popełnienia błędu.Więc jeżeli macie Państwo takiewątpliwości, co jeszcze zrobić, to skonsultujcieto z innymi osobami zajmującymisię tematem.Dwoma, trzema.Porozmawiajcie o tym pacjencie, wyślijciepacjenta ewentualnie na konsultacje, wyślijcie pacjentado psychologa. I wtedy dopiero możnapodejmować taką decyzję.Dziękuję.
Czy polecenie pacjentowi portalu dietyNFZ jest wystarczające?Czy lepiej skierować go dodietetyka?Proszę Państwa, ani jedno, anidrugie nie jest wystarczające.Powiem, że portalu dieta NFZ.Jeszcze nie zdążyłam do niegozajrzeć w nawale zajęć różnego rodzaju.Nie wypowiem się co dojego jakości zatem.Natomiast wysłać do dietetyka, jakznamy dietetyka, z nim współpracujemy iwiemy, że pacjentowi krzywdy nienarobi.Tak.Ale tak jak już powiedziałam,to nie jest działanie, które mamycałą sprawę z głowy iświetnie poszedł i jest święty spokój.
Teraz kolejne pytanie od uczestnikównaszego spotkania.O jakich motywacjach farmakoterapii trzebapamiętać u pacjentów otyłych?Czy są popularne leki, np.NLPZ, których dawki trzeba zwiększaći od jakiego BMI?Proszę Państwa, polecam to świetnyrozdział z podręcznika o besitologii klinicznej,bo ja bym tu musiałaopowiadać Państwu bardzo dużo na tematfarmakokinetki i innych rzeczy.Tam Pani profesor, przepraszam, bomi w tej chwili tylko imięutkwiło, mam w głowie, alepani profesor Marlena Broncel, o, zŁodzi napisała świetny rozdział naten temat.NLPZ w zależności-- nie trzebazwiększać dawki generalnie, ale mamy różneinne leki, które w zależnościod stopnia zaawansowania otyłości trzeba pamiętaćalbo o zwiększaniu, albo zmniejszaniudawki.I polecam Państwu ten rozdział,bo to jest temat na conajmniej dwa webinary.No to ja mam pomysłna kolejny webinar, w takim razie.
Stosowanie, teraz tak, stosowanie Mesimby™u pacjenta leczonego przeciwdepresyjnie.Czy należy zmodyfikować dawkowanie?Tylko czego?Antydepresantu?To pytanie jeszcze, który antydepresantstosuję?Bo jeżeli pacjent stosuje któryśalbo inhibitor wychwytu zwrotnego serotoniny, alboserotoniny i noradrenaliny, to pytaniejeszcze, w jakiej dawce?Ja z reguły konsultuję takądecyzję z psychiatrą prowadzącym pacjenta zpowodu depresji.I najczęściej nie modyfikujemy żadnejdawki albo zmniejszamy stosowany lek antydepresyjnyo połowę.To są dwie sytuacje wzależności od stopnia nasilenia depresji, odreakcji pacjenta wcześniejszej na leki,liczby epizodów i tak dalej.To znowu nie jest takieproste, że ja państwo wypiszę takąreceptę na wszystkich, ale proszępacjenta zwykle albo piszę list dopsychiatry, zanim wdrożę farmakoterapię iproszę o to, żeby psychiatra miodpowiedział, albo jeżeli to jestpsychiatra, którego znam, to wykonuję doniego telefon.No, ja wiem, że trzebasobie zadać tutaj trud, ale żebymieć pewność, że wszystko jestok, to lepiej jest często wten sposób postąpić, bo częstopacjenci nie wiedzą na przykład, ilemieli epizodów depresji.My im zmodyfikujemy nagle leczenie,możemy spowodować kolejne perturbacje, więc lepiejwiedzieć więcej.Natomiast najczęściej, tak jak powiedziałam,nie modyfikujemy dawki antydepresantu i wdrażamystopniowo farmakoterapię w postaci Mesimby™.
A jeśli wystąpił wzrost ciśnieniatętniczego u chorego leczonego właśnie Mesimba,to można odstawić albo zmniejszyć,zwiększyć dawkę?Proszę państwa, to tak: ilerazy wystąpił ten wzrost?Raz czy wiele razy?Czy pacjent jest leczony zpowodu nadciśnienia tętniczego, czy nie jest?Następne pytanie, czy regularnie stosujeleki hipotensyjne, bo z tym różniebywa.To znowu trzeba przeanalizować pewnerzeczy.Najczęściej to jest tak, żejeżeli ten wzrost jest o 5milimetrów z wartości powiedzmy stotrzydzieści pięć do stu czterdziestu, tojest kwestia tego błędu pomiarumożna powiedzieć, albo dnia ciśnienia atmosferycznego,nie wiem czego tam jeszczei bym tego nie wiązała wten sposób.Jeżeli pacjent ma systematyczny wzrostistotny o dziesięć, piętnaście milimetrów przeztydzień, dwa, trzy, no towtedy się trzeba właśnie zastanowić nadtym, że może mu trzebawłączyć leczenie hipotensyjne, że może trzebasprawdzić, czy on leki zalecone,hipotensyjne stosuje, może mu trzeba zmodyfikowaćto leczenie.W tą stronę bym szła,a nie w stronę tego, żeznalazłam winnego, bo w ulotcejest napisane, w HPL u jestnapisane, że może powodować wzrostciśnienia tętniczego.Proszę państwa, ten wzrost ciśnieniatętniczego w tych badaniach klinicznych tobyło chyba ze trzy milimetryśrednio.No więc tak, taka jeststatystyka.
Na otwarciu zjazdu w Katowicach,to może też Państwa zachęci, będądwa wykłady zupełnie, że takpowiem, inne niż zawsze.Jeden będzie wygłosi pan profesorOwczarek, który jest jednym z najlepszychpolskich statystyków, o ile nienajlepszym i będzie on dotyczył interpretacjidanych z badań klinicznych ijak statystyka czasem może nas wpole wyprowadzić.To tak dla zachęty.
A drugi wykład będzie wykładempani z Najwyższej Izby Kontroli, któraopisze sytuację dzieci chorych naotyłość w polskiej opiece zdrowotnej pokontroli NIKu.Dziękujemy.Zapraszamy państwa.
I czy ostre zapalenie trzustkiw wywiadzie jest przeciwwskazane do stosowaniaSaxendy™ lub Ozempicu?Oficjalnie nie.W mojej opinii, nie ryzykowałabym. Itak po jakim czasie i jak?Czy stopniowo zmniejszając dawki odstawićleczenie farmakologiczne?No, po jakim czasie?Po takim jak na przykładpacjent stanowczo powie, że nie będziedalej stosował leku.Jak albo jakieś mamy problemyz tolerancją leku, a jak jestwszystko okej, pacjent chce stosować,to niech stosuje, bo jak goodstawimy...Mnie się zdarza robić pacjentowiczasem przerwę, ale zazwyczaj się umawiamw ten sposób.No jak pacjent naciska, żejak cokolwiek się zacznie dziać, toon zaraz dzwoni, przychodzi iwracamy, bo jeżeli na przykład stosowałdwa czy trzy lata leki jesteśmy na świetnej drodze, aon właśnie się uznał zawyleczonego i pojawi się za półroku, to może się okazać,że te dwa lata możemy sobiedo kieszeni włożyć, bo ichnie było w ogóle, bo jestgorzej i to trzeba zpacjentem omówić.Właśnie przede wszystkim trzeba powiedzieć,że to nie jest lek, któryleczy otyłość.Bo ja ostatnio to iu fryzjera, i u kosmetyczki jakzajdę, to słyszę, jak toten ozempik na otyłość jest świetnyi muszę iść kazać doktorowi,żeby mi wypisał.Ja tak zaciskam te zęby,mówię spokojnie, spokojnie, jesteś tu prywatnie,uspokój się i nic niemów i nie krzycz.Przede wszystkim nie krzyczy.Jakie kazać doktorowi po pierwsze.A po drugie no właśniereklama robi swoje.Media społecznościowe.Lek na otyłość.
Czy tak właśnie przed wdrożeniemleczenia farmakologicznego choroby otyłościowej powinniśmy konieczniezlecić jakieś konkretne badania laboratoryjne?No, proszę państwa, to zależy.Ja na pewno zlecam pacjentomprzed włączeniem GLP-1 ultrasonografię jamy brzusznej,dlatego że z mojego doświadczeniawynika, że kamica pęcherzyka żółciowego jestdosyć częstym powikłaniem tego leczenia.I chcę wiedzieć, czy jużma, czy, czy się na nowopojawiła.A poza tym jak makamicę, to boję się bardziej ostregozapalenia trzustki, bo to ostrezapalenie trzustki jest głównie na tlekamiczym.To jest główny mechanizm.Natomiast na pewno, to niezależnieod farmakoterapii trzeba zlecić te badaniapodstawowe, które są we wszystkichwytycznych, czy to polskich, czy europejskich.W tym roku w Nutrientsukazały się wytyczne Polskiego Towarzystwa Badańnad Otyłością i Zaprzyjaźnionych Towarzystw,gdzie są dokładnie podane badania, jakiepowinien wykonać lekarz podstawowej opiekizdrowotnej u chorego na otyłość jakotzw.Pakiet podstawowy.To już pewnie tak wnawiązaniu tutaj do odpowiedzi Pani profesor.Czy oznaczenie ALAT, ASPAT, GGTPi amylazy przed wyłączeniem analogów masens?Znaczy ono ma zawsze sens,bo to są właśnie tak ALAT,ASPAT jako badania obowiązkowe tepodstawowe GGTP no jak podejrzewamy, żepacjent jest uzależniony dodatkowo odalkoholu?Tak, jak najbardziej.I co tam było czwartego?Przepraszam?ALAT, ASPAT, GGTP i amylaza.Amylazy?No nie ma sensu, botak jak powiedziałam OZ to jestgłównie na tle kamiczym ijak się nic nie dzieje, noto to oznaczenie amylazy jestprawidłowe, a jak się zatka brodawkaVatera no to nie będzieprawidłowe, w związku z czym wyprzedzająconic to nie, nie wniesie.Te oznaczenia są pierwsze dwaaktywność aminotransferaz jest zalecana ze względuna ocenę stłuszczenia wątroby.GGTP, tak jak powiedziałam, jeżelipodejrzewamy jeszcze dodatkowo wątek alkoholowy upacjenta, to, to jest teżkolejny do kwestii oceny funkcji wątroby.Natomiast jeżeli chodzi o farmakoterapięto, to nie ma znaczenia.
I teraz tak, kolejne pytanie.Jak w trakcie piętnastominutowej wizytyomówić z pacjentem zasady zdrowego stylużycia?Jakie rzetelne źródła wiedzy możnapolecić pacjentowi?Proszę państwa, temat rzeka.Po pierwsze nie musimy omówićwszystkiego w ciągu piętnastominutowej wizyty, boja też pacjentowi nie robięrewolucji w życiu.Jak to było?Zasady zdrowego stylu życia, tak?Proszę państwa, jak będziemy używaćtakich górnolotnych słów, to ten pacjentwyjdzie od nas i będziemiał to wszystko w nosie.Jest taka, takie powiedzenie MarkaTwaina, że lekarze zalecają jedzenie tego,czego człowiek nie lubi, picietego, czego by nie chciał pići coś tam jeszcze irobienie tego, na co nie machęci.Więc jak my tak wyjedziemyod razu z tymi zasadami zdrowegostylu życia, to wierzcie mipaństwo, że nikt tego dobrze nieprzyjmie.To pustosłowie to tu ażz tego bije.Tak jak zmiana stylu życiato też jest pustosłowie.Proszę państwa, proste zalecenia, prostezalecenia dotyczące tego, że zacznijmy odnajgrubszych rzeczy.Jeżeli pacjent je ciastka codziennie,to niech zacznie jeść ciastka dwarazy w tygodniu.Jeżeli pacjent chodzi do McDonaldapięć razy w tygodniu, to niechidzie raz.Nie robimy pacjentowi rewolucji wpiętnastominutowej wizycie, tylko powoli, drobnymi krokamizmierzamy do poprawy tego, cojest w jego życiu.Jak nie chodzi w ogóle,to niech zacznie chodzić piętnaście minutdziennie, a nie od razugodzinę, bo on przyjdzie z takimizakwasami, że padnie.Jak nigdy nie był nasiłowni, to też niech tam nieidzie na dwie godziny odrazu albo na godzinę, bo jużnigdy więcej tam nie pójdzie.Proszę państwa, każda rewolucja kończysię źle.Każda, każda rewolucja zjada swojedzieci i dlatego leczenie otyłości tonie jest rewolucja w życiupacjenta, tylko drobne, powolne zmiany.I w ciągu piętnastu minutzdążymy zrobić pewne rzeczy.Ja wiem, że to jesttrudno, bo ja z pacjentem napierwszej wizycie u siebie wgabinecie siedzę godzinę do półtorej. Dlatego, no,na NFZ byłoby mi pewnieciężko pracować.Ale to też nie jesttak, że ja z nim omawiamwszystkie, wszystkie zmiany, które maw życiu zrobić.Ja z nim omawiam przedewszystkim jego problemy i wyznaczam pewnądrogę, którą będziemy szli wprzyszłości.
I teraz tak, ostatnie pytaniezadane przez tutaj państwa przed wydarzeniemi zaraz przechodzimy do pytańzadawanych przez czat.Także zachęcam, żeby jeszcze zgłaszaćte pytania.Włączanie farmakoterapii u pacjentów znadwagą.W jakich przypadkach jest touzasadnione?No też już powiedziałam wczasie wykładu, że dla mnie jestuzasadnione zawsze wtedy, kiedy upacjenta z nadwagą zauważę cechy emocjonalnegojedzenia bądź któreś z zaburzeńodżywiania.Nie będę czekać, aż onosiągnie właściwe BMI.Włączę mu farmakoterapię na tymetapie, bo to niestety, wymagarewolucji w myśleniu i wzięciepod uwagę nowych badań, żebyśmy przestalite HPL powielać od kądmoja pamięć sięga.Każdy wygląda tak samo.Tak, teraz przechodzimy do pytańzadawanych przez czat.Jeszcze nie wyczerpaliśmy naszych słuchaczy.Pani Karolina.Wspominała pani profesor o modnejobecnie diecie ketogenicznej i jej powikłaniach.Czy może Pani podać jakieśprzykłady tych powikłań?Czy są jakieś stany kliniczne,w których tego typu dieta możebyć zalecana?Padaczka lekooporna u dzieci.Jedyny znany mi stan klinicznyw medycynie, gdzie zalecane są dietyketogenne, jako że tak powiem,akt rozpaczy.Nie pomnę, w którym roku,ale jak to starsi ludzie mówiliprzed wojną i po wojnie.Ja powiem, że chyba przedpandemią tuż, popełniłam artykuł do-- komentarzdo medycyny praktycznej dotyczący dietketogennych i opisałam tam wszystkie powikłania,łącznie z-zestymulacją rozwoju osteoporozy, łącznieze zwiększoną częstością zgonów, zaburzeniami elektrolitowymii całą gamą innych rzeczy.Także pozwolę sobie odesłać paniądoktor do tego artykułu, bo tamsię powołuje również na piśmiennictwo,które to udowadnia i, bardzoszeroko analizuje problem diet ketogennych.Natomiast w gabinecie ciągle spotykampacjentów ze skutkami tych diet, boprzychodzą z płaczem potem imówią, że po co sobie tozrobili.I absolutnie nie są tożadne diety na insulinooporność, żeby byłojasne.Dziękuję.Kolejne pytanie zadała pani Stanisława.Co pani profesor sądzi ołączeniu Rybelsusu z Metforminą?Nie ma przeciwwskazań łączenia Rybelsusuz Metforminą, tak samo jak niema przeciwwskazań do łączenia Ozempikuczy Wiktozy bądź Semaglutydu z Metforminą.Ale nie w leczeniu otyłości,tylko w leczeniu cukrzycy.Bo Metformina absolutnie nie jestlekiem do leczenia otyłości.Jeszcze pytanie pani Nikoli.Kiedy możemy prowadzić, wdrożyć farmakoterapięotyłości w POZ?A w jakich sytuacjach należyskierować pacjenta do innego specjalisty lubporadni?W każdej sytuacji, jeżeli państwopodiagnozujecie pacjenta zgodnie z tym, comówiłam, macie prawo wdrożyć farmakoterapięw POZ.Wytyczne w Nutriens są skierowanedo lekarzy POZ.I tam państwo macie wszystkodokładnie napisane.
Szykujemy się do pracy kolejnej.No, tak już w życiujest, że przyroda nie cierpi próżni.Zamknę sprawę zjazdu.Szykujemy się do wznowienia polskiejwersji wytycznych dla lekarzy rodzinnych, którejuż dwukrotnie opracowaliśmy z KolegiumLekarzy Rodzinnych w Polsce.Na ich stronie internetowej sądostępne te wytyczne.Ostatnie są z 2017 rokui jeżeli chodzi o ogólne zasadypostępowania, nic się tam niezmieni, więc odsyłam do tych dokumentów.Państwo w POZ możecie wszystkoi nie potrzebujecie kartki od żadnegospecjalisty.Także to już wszystkie pytaniai pani profesor.Jeszcze raz dziękujemy za dzisiejszywykład poparty ekspercką wiedzą i bogatymdoświadczeniem.Ja również dziękuję.Przepraszam, ale jak zaczynam mówićo otyłości, to zapominam o całymświecie i zawsze mówię zadługo.Dziękuję bardzo.Dziękujemy.Jeszcze chciałbym przypomnieć, że dzisiejszenagranie będzie dostępne za kilka dnina stronie Remedium w zakładceMedia i tam mogą Państwo znaleźćrównież inne nagrania i materiałyz naszych wcześniejszych, wcześniejszych webinarów.Państwu również dziękujemy za uwagęi w imieniu całego zespołu Remediumchciałbym wszystkim życzyć wszystkiego dobrego.<span data-
Rozdziały wideo

Wprowadzenie i rola podwzgórza w głodzie
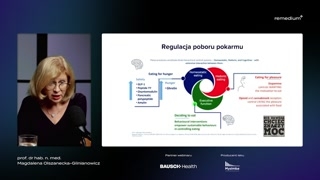
Układ nagrody, apetyt i różnica między apetytem a głodem
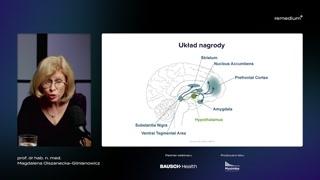
Hormony przewodu pokarmowego i ich znaczenie (grelina, GLP-1, PYY, GIP)

Neuroprzekaźniki układu nagrody i historia prób farmakologicznych

Semantyka: głód, apetyt i craving oraz ich znaczenie kliniczne

Patofizjologia otyłości i znaczenie zrozumienia mechanizmów
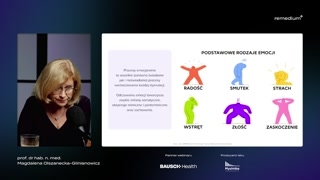
Chęć, lubienie i uczenie się — mechanizmy nagrody i konsekwencje terapeutyczne
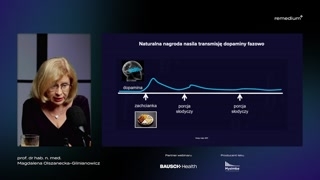
Cechy osobowości, impulsywność i wpływ emocji (w tym pandemia i młodzież)
Jedzenie pod wpływem emocji — dowody, obrazowanie i rozwój zaburzeń

Rozpoznawanie zaburzeń odżywiania i częstość występowania u osób z otyłością
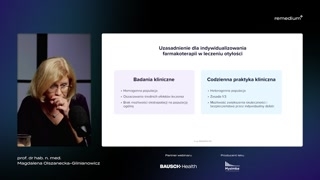
Przykłady kliniczne i powiązania otyłości z depresją oraz uzależnieniami
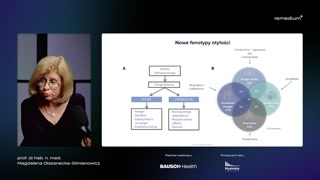
Jak przerwać błędne koło: edukacja, psychoterapia i farmakoterapia
Dostępne leki i ich mechanizmy (orlistat, bupropion+naltrekson, analogi GLP-1)

Indywidualizacja terapii, fenotypy otyłości i znaczenie badań klinicznych
Głodne jelito: dieta, opóźniony przekaz sygnałów i konsekwencje terapeutyczne

Porównanie mechanizmów: bupropion+naltrekson kontra analogi GLP-1 i predykatory skuteczności

Długoterminowe efekty, bezpieczeństwo analogów GLP-1 i ryzyko nowotworów

Wytyczne, oczekiwania terapeutyczne, koszty i interdyscyplinarne leczenie otyłości

Sesja pytań i odpowiedzi: praktyczne wskazówki kliniczne i zakończenie

Wprowadzenie i przedstawienie prowadzących
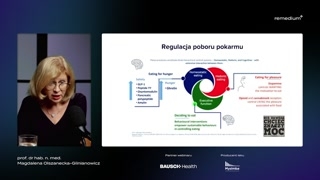
Mózg a kontrola jedzenia: kora przedczołowa i samokontrola
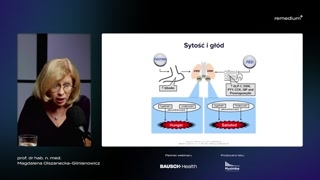
Podwzgórze i hormonalna regulacja głodu
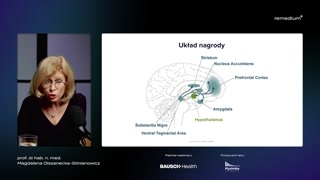
Układ nagrody: neuroprzekaźniki i wcześniejsze terapie

Różnice terminologiczne: głód, apetyt, craving
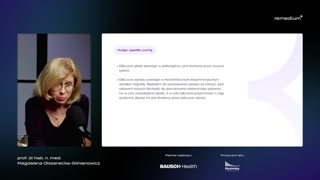
Chęć, lubienie i uczenie się w mechanizmach nagrody

Emocje, samoregulacja i wpływ impulsów na jedzenie

Jedzenie pod wpływem emocji: badania, pandemia i populacje
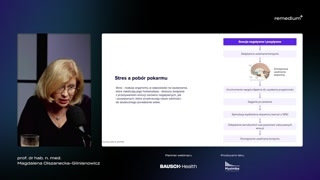
Stres, dopamina i fazy nagrody — porównanie z uzależnieniami
Dzieci, nastolatki i wczesne rozpoznawanie zaburzeń odżywiania

Przykłady kliniczne i więź z depresją
Jak przerwać błędne koło: edukacja, psychoterapia i leki
Farmakoterapia: mechanizmy bupropionu, naltreksonu i analogów glp-1

Bezpieczeństwo i skuteczność leków oraz kontrowersje

Politerapia, fenotypy otyłości i indywidualizacja leczenia

Wytyczne, oczekiwania i interdyscyplinarne podejście

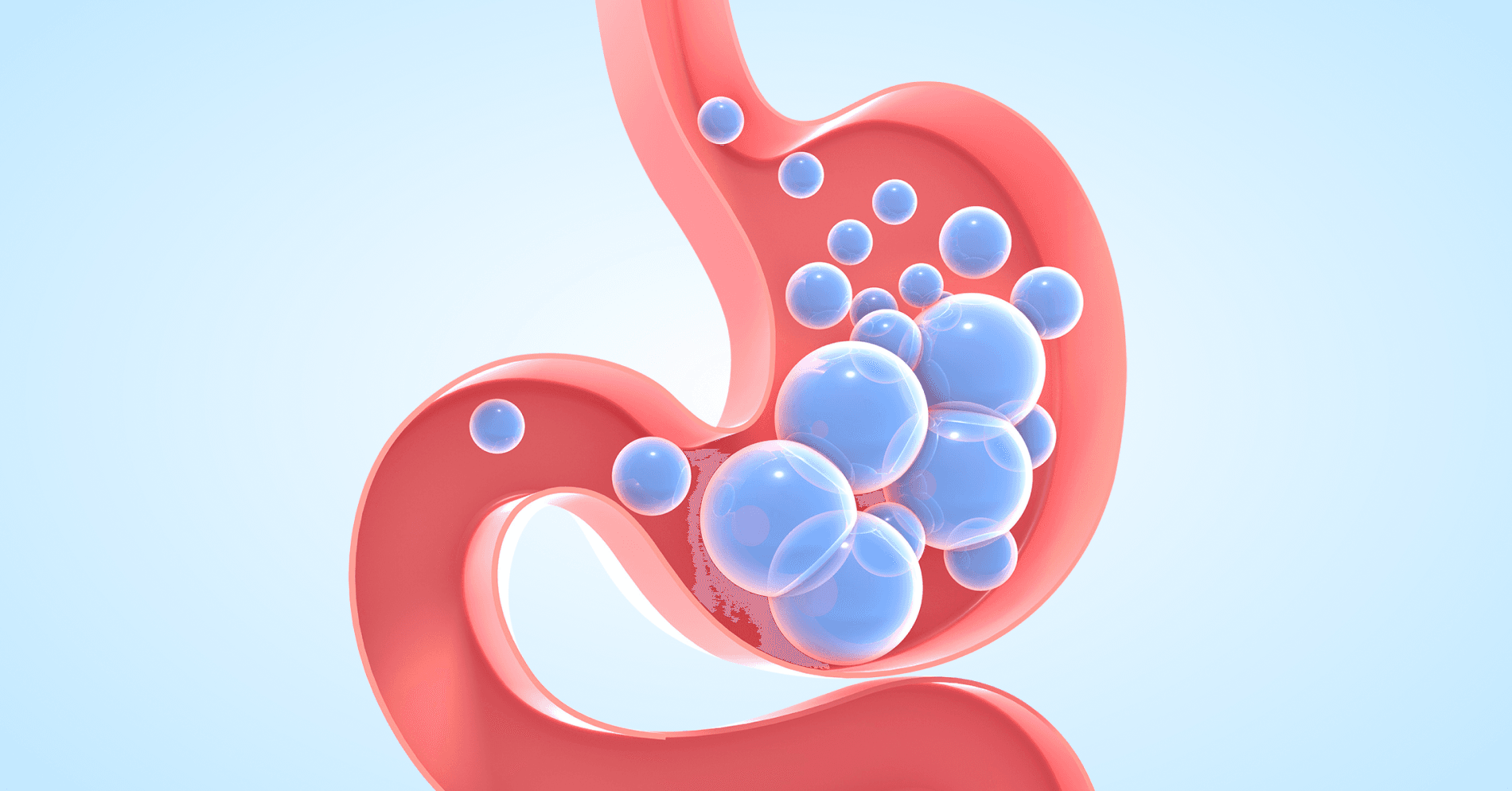
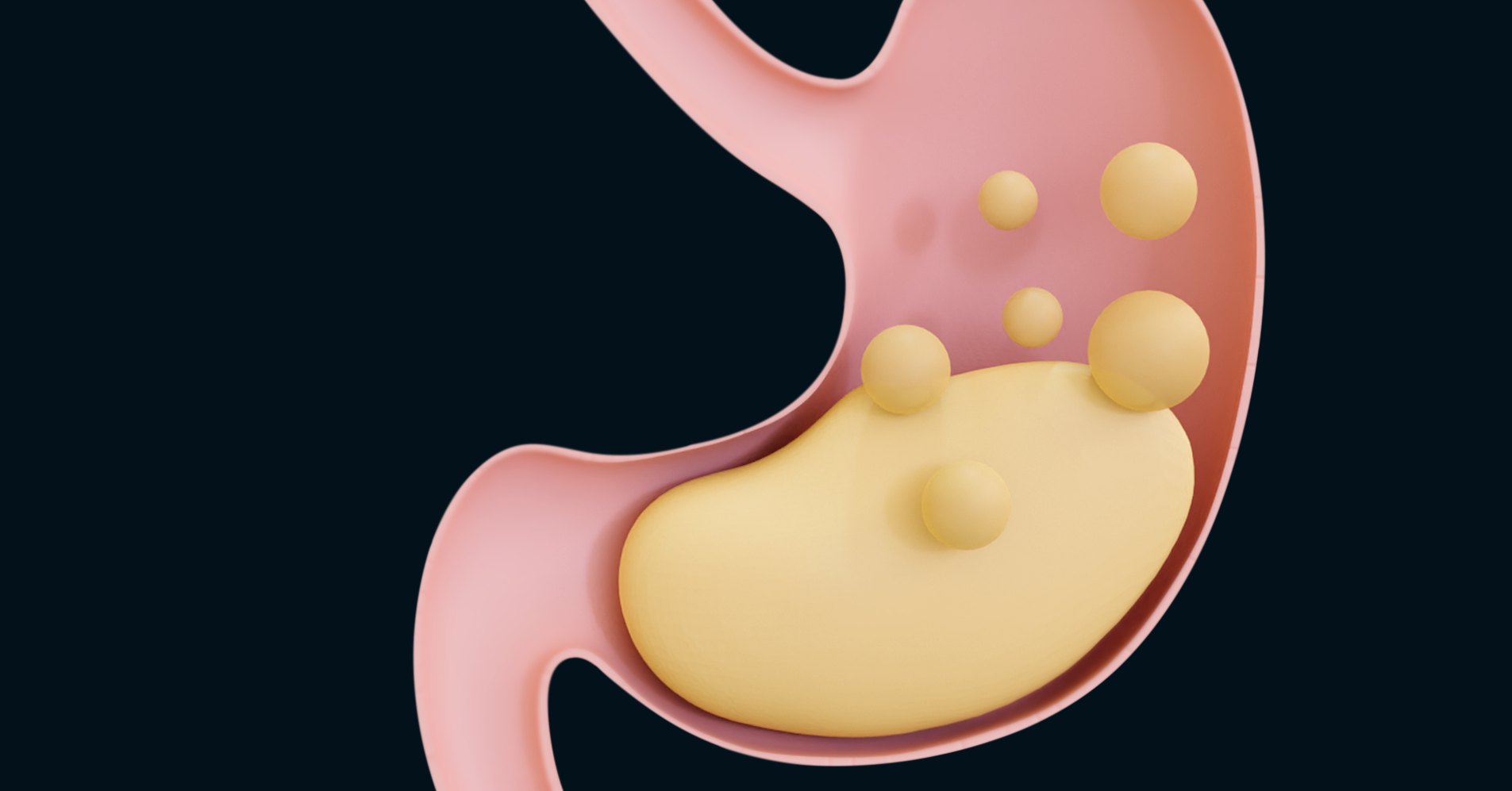











![PKwPOZ_Gastroenterologia_Oś_mózg-jelito[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/prof-dr-hab-n-med-wojciech-marlicz-png-69280c6158095.png)