Wyszukaj w publikacjach
Zatrucie ołowiem – objawy, które łatwo pomylić z anemią lub depresją
Powszechne zastosowanie ołowiu w przeszłości doprowadziło do rozległego zanieczyszczenia środowiska, które – mimo znaczących działań prewencyjnych – wciąż stanowi poważne zagrożenie dla zdrowia publicznego. Od złego samopoczucia, przewlekłego zmęczenia i bezsenności, przez niedokrwistość i objawy żołądkowo-jelitowe, aż po neurologiczne konsekwencje – obraz kliniczny może być bardzo różnorodny.
Jak rozpoznać objawy zatrucia ołowiem i skutecznie je leczyć, by nie dopuścić do nieodwracalnych uszkodzeń organizmu?
Zatrucie ołowiem – kogo dotyczy i jaka jest skala problemu?
Zgodnie z szacunkami Światowej Organizacji Zdrowia (WHO) oraz Instytutu Metryk i Oceny Zdrowia (IHME), w 2021 roku zatrucie ołowiem było przyczyną ponad 1,5 miliona zgonów na świecie – głównie w wyniku chorób układu krążenia, rozwijających się wskutek długotrwałej ekspozycji.
Według raportu Funduszu Narodów Zjednoczonych na rzecz Dzieci (UNICEF) z 2022 roku, który analizował poziom zatrucia ołowiem w krajach Unii Europejskiej oraz Organizacji Współpracy Gospodarczej i Rozwoju (OECD), Polska zajęła 29. miejsce w rankingu 43 państw. Podwyższony poziom ołowiu we krwi wykryto u ponad 260 tysięcy polskich dzieci.
Obecnie ostre zatrucia występują niezwykle rzadko. Toksyczność ołowiu wynika głównie z przewlekłego, środowiskowego narażenia.
Wśród grup ryzyka zatrucia ołowiem znajdują się:
- dzieci – wchłaniają 4–5 razy więcej ołowiu niż dorośli (z wyjątkiem kobiet w ciąży); są szczególnie wrażliwe na neurotoksyczne działanie ołowiu; zatrucie prowadzi do upośledzenia funkcji poznawczych, zmian w zachowaniu – w tym skrócenia czasu koncentracji i zwiększenia skłonności do zachowań antyspołecznych, obniżenia ilorazu inteligencji i gorszych wyników edukacyjnych;
- kobiety w ciąży – ołów jest magazynowany w kościach, a podczas ciąży zostaje uwalniany do krwi, stając się źródłem narażenia dla rozwijającego się płodu; ekspozycja w łonie matki może prowadzić m.in. do poronienia, niskiej masy urodzeniowej i porodu przedwczesnego;
- osoby narażone zawodowo – pracownicy produkcji i recyklingu akumulatorów, przemysłu metalurgicznego, strzelnic oraz innych gałęzi przemysłu, narażeni na materiały zawierające ołów, np. farb.
Jakie są źródła narażenia na ołów?
Ołów nie ulega biodegradacji i cechuje się wyjątkową trwałością w środowisku. Farby ołowiowe, stosowane w starym budownictwie, z biegiem czasu kruszą się i rozpadają na drobny pył, który osiada na powierzchniach budynków oraz w glebie. Innymi źródłami ołowiu w życiu codziennym są m.in. rury wodociągowe, biżuteria (szczególnie ta niskiej jakości), kosmetyki.
Dystrybucja ołowiu w organizmie
Ołów wchłania się głównie drogą wziewną oraz pokarmową. Inhalacja ołowiu plasuje się na podobnym poziomie zarówno u dzieci, jak i u dorosłych – około 40%. Jeśli chodzi o drogę pokarmową, dzieci wchłaniają około 40–50% spożytego ołowiu, podczas gdy dorośli tylko około 10–15%. Do większego wchłaniania ołowiu w przewodzie pokarmowym dochodzi u pacjentów z niedoborami żelaza, wapnia lub cynku.
We krwi metal w 99% wiąże się z erytrocytami. Następnie przedostaje się do tkanek miękkich, m.in. nerek, wątroby, mózgu i szpiku kostnego, co stanowi jego pulę aktywną. Głównym (dorośli: 95%, dzieci: 75%) miejscem gromadzenia ołowiu są jednak kości, które stanowią pulę magazynującą. Z tego względu dzieci są w większym stopniu narażone na rozwój objawów toksyczności ołowiu, ponieważ większa część zgromadzonego w ich organizmie ołowiu znajduje się w miejscach metabolicznie aktywnych, a nie w stosunkowo nieczynnych kościach. Uwalnianie ołowiu z kości do krwiobiegu ma miejsce podczas sytuacji klinicznych przebiegających ze zwiększonym obrotem kostnym, np. w okresie ciąży, laktacji, menopauzy czy w przypadku długotrwałego unieruchomienia.
Ołów jest wydalany głównie przez nerki, a w mniejszym stopniu – z żółcią przez układ pokarmowy.
Zatrucie ołowiem – objawy
Objawy zatrucia ołowiem są niespecyficzne i zależą przede wszystkim od stopnia zatrucia.
Zatrucie łagodniejsze (stężenie ołowiu we krwi 30–70 µg/dl)
Może być bezobjawowe lub powodować:
- zmęczenie,
- bóle mięśniowe,
- rozdrażnienie i bezsenność,
- zmniejszenie apetytu,
- zaburzenia pamięci świeżej i trudności w koncentracji.
Zatrucie ciężkie (stężenie ołowiu we krwi >80 µg/dl)
Objawia się jako zaburzenia:
- ogólne – brak apetytu, ból stawów i mięśni;
- żołądkowo-jelitowe – silny, kurczowy ból brzucha (tzw. kolka ołowicza), zaparcia, nudności i wymioty;
- neurologiczne – zaburzenia pamięci świeżej i trudności w koncentracji, neuropatia obwodowa (głównie osłabienie funkcji mięśni prostowników), encefalopatia (nietypowe zachowanie, np. agresja, splątanie, drgawki, śpiączka);
- hematologiczne – niedokrwistość spowodowana zaburzeniem syntezy hemu, w rozmazie krwi widoczne nakrapianie zasadochłonne erytrocytów;
- nefrologiczne – uszkodzenie nerek;
- hormonalne – działanie wielokierunkowe, w tym osłabienie libido i zaburzenia czynności tarczycy;
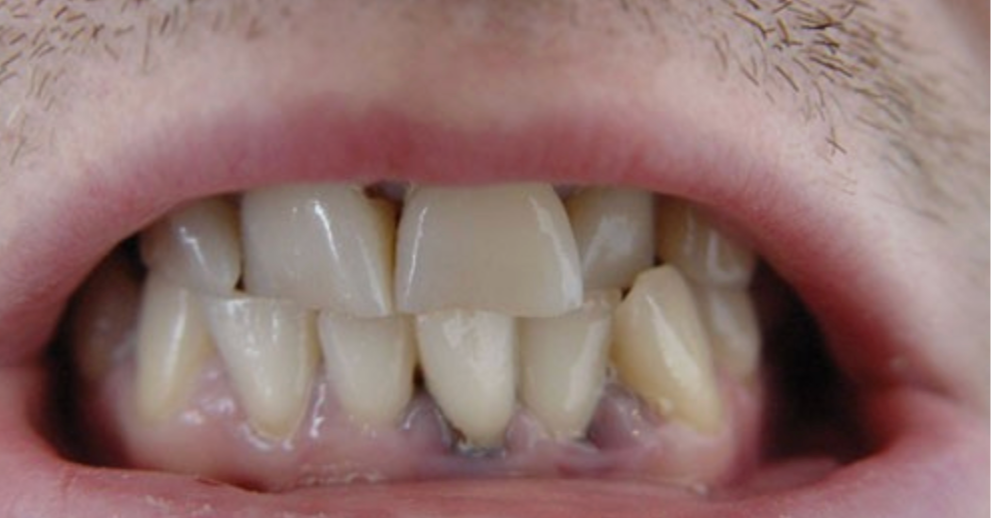
- inne – niebieskawe przebarwienie dziąseł przy zębach (tzw. linie ołowicze).
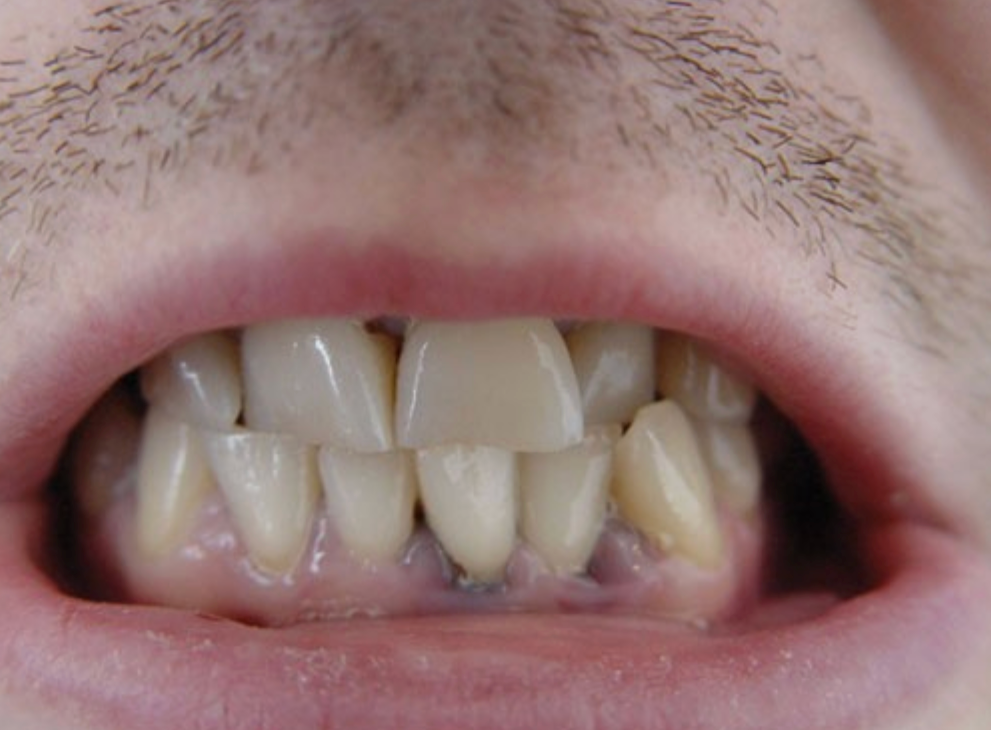
Jaki poziom ołowiu jest bezpieczny?
WHO podaje, że nie jest znany bezpieczny poziom ołowiu we krwi. Badania naukowe dowodzą, że nawet stężenia tak niskie jak 3,5 µg/dl mogą wiązać się z obniżeniem inteligencji u dzieci, trudnościami w zachowaniu oraz problemami w nauce.
Zatrucie ołowiem – diagnostyka
Szczegółowy wywiad środowiskowy i zawodowy dotyczący potencjalnych źródeł narażenia oraz obraz kliniczny dostarczają silnych wskazówek diagnostycznych. Jednak podstawowym i ostatecznym biomarkerem ekspozycji jest stężenie ołowiu we krwi żylnej (badanie nierefundowane w ramach POZ).
W ocenie stopnia uszkodzenia narządów pomocne będą m.in.:
- morfologia krwi obwodowej z rozmazem – charakterystyczne nakrapianie zasadochłonne,
- stężenie mocznika i kreatyniny w surowicy,
- badanie ogólne moczu.
W diagnostyce różnicowej należy uwzględnić m.in.:
- zespół nadpobudliwości psychoruchowej z deficytem uwagi (ADHD),
- niedokrwistość z niedoboru żelaza,
- schorzenia przebiegające z ostrym brzuchem, np. zapalenie wyrostka robaczkowego.
Zatrucie ołowiem – skuteczne leczenie
Kluczowym elementem postępowania u pacjenta z podwyższonym stężeniem ołowiu we krwi jest identyfikacja źródła narażenia i jego usunięcie ze środowiska. Dodatkowo należy ocenić stan odżywienia pacjenta pod kątem niedoborów żelaza, wapnia i cynku, a w przypadku ich stwierdzenia rozpocząć suplementację, aby zmniejszyć wchłanianie ołowiu z przewodu pokarmowego.
Jeśli pacjent połknął znaczne ilości ołowiu, należy wezwać ZRM, ponieważ może wymagać płukania jelit lub interwencji endoskopowej bądź chirurgicznej.
Zatrucie ołowiu leczy się środkami chelatującymi. Terapia chelatująca polega na podawaniu leków wiążących ołów, co ułatwia jego wydalanie z organizmu, np. wersenian disodowo-wapniowy (chelaton, CaEDTA). Decyzję o rozpoczęciu terapii podejmuje się indywidualnie, zgodnie z rekomendacjami WHO, uwzględniając grupę wiekową pacjenta, obraz kliniczny oraz wartość stężenia ołowiu we krwi. Jednocześnie prowadzi się leczenie objawowe.
Jakie jest rokowanie w zatruciu ołowiem?
Rokowanie w dużej mierze zależy od stopnia uszkodzenia narządów w momencie podjęcia leczenia. Objawy ostrego zatrucia mogą ustąpić po zastosowaniu chelatacji, jednak długoterminowe konsekwencje neurologiczne i rozwojowe – zwłaszcza u dzieci – mogą być nieodwracalne.W przypadku ciężkiego zatrucia przebiegającego z encefalopatią, nawet po leczeniu chelatacyjnym, często utrzymuje się niepełnosprawność intelektualna i drgawki.
Źródła
- World Health Organization: WHO. (2024). Lead poisoning and health. https://www.who.int/news-room/fact-sheets/detail/lead-poisoning-and-health [ostatni dostęp: 08.08.2025 r.]
- Halmo, L., & Nappe, T. M. (2023). Lead toxicity. In StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK541097/
- Gajewski, P. (2025). Interna Szczeklika 2025/2026 – mały podręcznik. Medycyna Praktyczna.
- UNICEF Polska. (2022). Ten pierwiastek ciągle zagraża dzieciom w Polsce. UNICEF alarmuje. UNICEF Polska. https://centrum-prasowe.unicef.pl/201191-ten-pierwiastek-ciagle-zagraza-dzieciom-w-polsce-unicef-alarmuje [ostatni dostęp: 08.08.2025 r.]
- Chemical Safety and Health Unit (CHE). (2021). Guideline for clinical management of exposure to lead. https://www.who.int/publications/i/item/9789240037045





![PKwPOZ_Gastroenterologia_Zaburzenia_wchłaniania_kiedy_podejrzewać_Diagnostyka_i_leczenie[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/dr-hab-n-med-andrea-horvath-png-692807606e342.png)