Wyszukaj w publikacjach
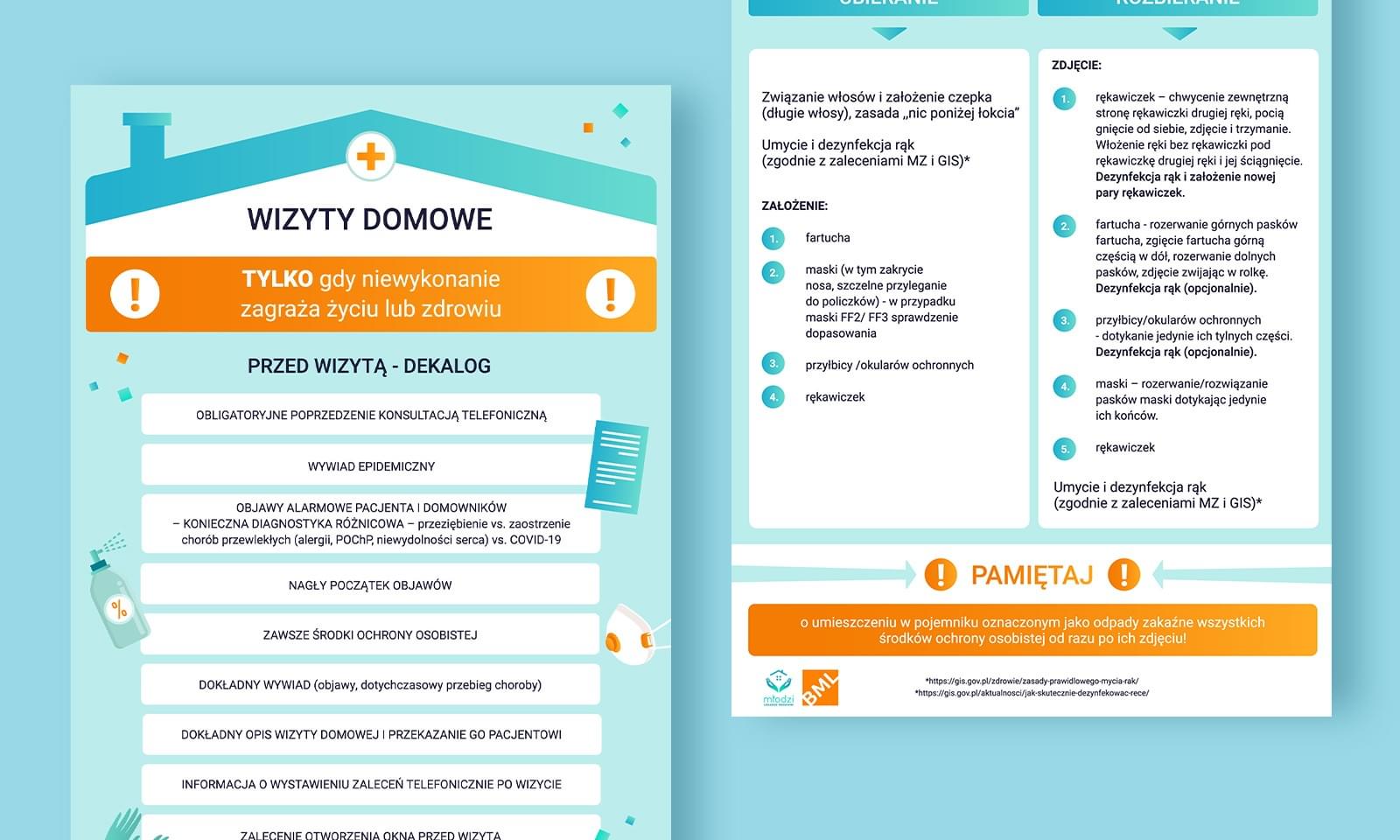
Lekarze POZ muszą być przygotowani na różne sytuacje, a każda kolejna wizyta może okazać się prawdziwą „niespodzianką”. Co jednak, jeśli pacjent nie może pojawić się w naszym gabinecie osobiście, a zdecydujemy, że jego stan wymaga wizyty stacjonarnej? Kiedy należy zorganizować wizytę domową? Jak się do niej przygotować? Czego się spodziewać i w jaki sposób pomóc chorym przewlekle leżącym? Odpowiedzi na wszystkie powyższe pytania znajdziecie w tym rozdziale.
Podstawy prawne
Zgodnie z Ustawą z dnia 27 października 2017 r. o podstawowej opiece zdrowotnej świadczenia gwarantowane lekarza POZ obejmują poradę lekarską udzielaną w miejscu udzielania świadczeń oraz w miejscu zamieszkania świadczeniobiorcy, którego stan zdrowia uniemożliwia opiekę ambulatoryjną [1]. Takie regulacje obowiązują również w ramach świadczeń udzielanych w warunkach nocnej i świątecznej pomocy lekarskiej [2].
Niestety obowiązujące akty prawne nie precyzują, jakie jednostki chorobowe stanowią uzasadnione przypadki medyczne, w których lekarze są zobowiązani do udzielenia świadczeń. Wszystko w tym wypadku opiera się na waszej wiedzy. Jeżeli stan pacjenta przemawia za potrzebą realizacji spotkania stacjonarnego, a nie jest on w stanie pojawić się w waszym miejscu pracy, to odmowa udzielenia świadczeń zdrowotnych w warunkach domowych będzie stanowić naruszenie praw pacjenta.
Jeśli pacjent wymaga wizyty domowej, to powinna się ona odbyć według harmonogramu pracy przychodni. Nikt nie ma prawa wymagać od was jej realizacji poza czasem pracy. Co więcej, w godzinach funkcjonowania przychodnia nie może pozostać „nieobstawiona” przez lekarza, dlatego jeżeli w danym dniu w poradni przyjmujecie tylko wy, nie powinniście umawiać wizyt domowych.
Oceńcie, czy wizyta jest wskazana
Wizyty domowe w praktyce lekarzy rodzinnych to jedna z najtrudniejszych czynności wchodzących w zakres obowiązków POZ. Po pierwsze, wymagają one przygotowania merytorycznego, znajomości stanu pacjenta i swego rodzaju szóstego zmysłu w trakcie przygotowywania się do jej przeprowadzenia. Po drugie, wchodzenie do domu osoby chorej to dla obu stron dodatkowy stres związany z nietypowym miejscem, możliwymi utrudnieniami związanymi z brakiem potrzebnego sprzętu czy nieznajomością otoczenia.
Wizyty domowe są jednak kluczowe i niezbędne w pełnowymiarowej opiece nad osobami obłożnie chorymi, których stan zdrowia uniemożliwia dotarcie do poradni, ale nie jest też na tyle ciężki, by wymagał hospitalizacji. Właśnie w tym momencie waszym zadaniem jest zorientowanie się w sytuacji i udzielenie profesjonalnej opieki medycznej.

Najpierw pomyślcie, potem działajcie
Tak naprawdę wizyta domowa zaczyna się na długo przed momentem, w którym przekraczacie próg mieszkania. Swój początek ma w zgłoszeniu – najprawdopodobniej ktoś z rodziny lub sam pacjent zadzwonią do poradni i zasygnalizują taką potrzebę. Wyłącznie od waszej oceny sytuacji, czyli stanu zdrowia osoby, zależy decyzja o konieczności udania się na wizytę domową. Nie zapominajcie jednak, że prawem każdego pacjenta jest możliwość skorzystania z takiej formy porady lekarskiej [1].
Planowanie wizyty
Ustalcie czas wykonania wizyty w taki sposób, abyście nie musieli się śpieszyć. Najlepiej postarać się ustawić ją na początku albo na końcu dnia pracy, dzięki czemu nie trzeba będzie „wybijać się z rytmu” przyjmowania pacjentów w gabinecie. Konieczne jest też określenie czasu, jaki zostanie poświęcony na wizytę. Warto oszacować go zgodnie z aktualnymi potrzebami, a nie sztywnymi regułami – wizyty domowe rządzą się swoimi prawami i może się okazać, że będziecie musieli wdrożyć nieszablonowe postępowanie. Z tych powodów warto założyć sobie bezpieczny margines czasowy i ustalić czas trwania wizyty na ok. 45 minut do godziny – oczywiście pamiętając jeszcze o dojeździe.
Wstępny wywiad
Jeśli pacjent, do którego się udajecie, nie jest wam znany, to powinniście jeszcze przed wyjazdem zapoznać się z jego sytuacją, a najlepiej również z dokumentacją medyczną.
Zadzwońcie do pacjenta lub jego rodziny przed wizytą (możecie to zrealizować w formie teleporady), zbierzcie wstępny wywiad, dowiedzcie się więcej o najważniejszych dolegliwościach. Podczas rozmowy postarajcie się również wykluczyć stany nagłe – oczywiście na tyle, na ile jest to możliwe, bazując wyłącznie na wywiadzie i dokumentacji, do której macie dostęp. Pamiętajcie, by przy ich podejrzeniu pouczyć rodzinę o konieczności wezwania ZRM.
Niezbędny sprzęt
O ile w poradni zawsze znajdzie się niezbędny sprzęt, o tyle w domu pacjenta nie będzie gabinetu zabiegowego, do którego można zajrzeć, jeśli zabraknie ciśnieniomierza. Dobre wyposażenie torby lekarskiej to klucz do profesjonalnej i bezpiecznej wizyty domowej.
Co koniecznie trzeba wziąć ze sobą?
- fartuch/scrubs,
- rękawiczki jednorazowe,
- stetoskop,
- ciśnieniomierz,
- pulsoksymetr,
- termometr,
- glukometr z paskami.
O czym warto pomyśleć?
- młotek neurologiczny,
- otoskop,
- zestaw do wlewów kroplowych,
- leki, jeśli stan pacjenta może wymagać leczenia natychmiastowego – w przypadku leków podawanych dożylnie należy pamiętać o spakowaniu wkłuć obwodowych w różnych rozmiarach.
Przepisy zawarte w ustawie o POZ czy rozporządzeniach nie precyzują, czy lekarz ma obowiązek udać się na wizytę domową z lekami, i nie konkretyzują, z jakimi dokładnie. Zabieranie ze sobą pełnego zestawu reanimacyjnego najpewniej nie ma sensu, ale podczas rozmowy telefonicznej warto ustalić, na ile pacjent może wymagać leczenia doraźnego. Na wizycie domowej mogą przydać się np. sterydy, leki hipotensyjne, rozkurczowe czy przeciwbólowe, ew. 0,9% NaCl, PWE.
Wyrównywanie podejrzewanych zaburzeń elektrolitowych bez możliwości monitorowania stężenia jonów czy podłączanie „kroplówek na wzmocnienie” jest wysoce niewskazane i może nieść poważne konsekwencje dla zdrowia i życia pacjenta (a w dalszym scenariuszu być może również dla was pod postacią wizyty na sali sądowej).
Droga do domu pacjenta
Ten aspekt planowania wizyty może wydawać się trywialny, ale 15 minut krążenia w poszukiwaniu właściwego domu lub mieszkania to nic przyjemnego, a frustrujecie się i wy, i oczekujący z rodziną pacjenci.
Podczas rozmowy telefonicznej warto ustalić, czy w pobliżu znajdują się miejsca parkingowe, czy dom/mieszkanie jest oznaczone numerem i czy istnieją jakieś utrudnienia, które mogą przeszkodzić w dotarciu na wizytę. Warto zapisać też numer telefonu, który umożliwi kontakt w razie jakichkolwiek komplikacji po drodze.
Przezorny zawsze ubezpieczony – wywiad, badanie fizykalne i dokumentacja wizyty
O tym, że połowa sukcesu terapeutycznego to dobrze zebrany wywiad i pełne badanie fizykalne, mówi się od początku zajęć klinicznych. Nie inaczej sytuacja wygląda w przypadku wizyt domowych. Co więcej, rzetelne badanie może pokazać, jaki przebieg ma choroba oraz czy pacjent jest zadbany, a jego podstawowe potrzeby zaspokojone.
Wywiad
Wspomnieliśmy już, że pierwszy wywiad warto przeprowadzić jeszcze przed przybyciem do domu pacjenta. Dzięki temu na miejscu łatwiej jest ukierunkować pytania i odnieść je bezpośrednio do stanu osoby, którą widzicie przed sobą. Obowiązuje was oczywiście pełny wywiad, ale warto ukierunkować go na konkretny objaw, który zaniepokoił chorego na tyle, że skontaktował się on z poradnią. Dodatkowo wizyta domowa to dobry moment na zorientowanie się w całościowym stanie pacjenta, zaplanowanie dodatkowych badań i ew. skierowanie na kontrolę specjalistyczną.
Badanie fizykalne
Osoby wymagające wizyty domowej najprawdopodobniej na co dzień nie poruszają się swobodnie. Wizyta domowa może być więc jednym z pierwszych i jedynych świadczeń, które otrzymają od dłuższego czasu. Nie ma tu więc miejsca na półśrodki, omijanie części badania i odłożenie czegoś „na kolejny raz”. Przeprowadźcie pełne badanie fizykalne, nie omijajcie badania neurologicznego i urazowego.
Należy zwrócić szczególną uwagę na stan odżywienia, obecność obrzęków, występowanie zaników mięśniowych. Nie lekceważcie oglądania skóry! Warto obejrzeć pacjenta z każdej strony, również pod kątem rozwijania odleżyn, które w początkowych stadiach mogą pozostać niezauważone przez rodzinę.
Odnotujcie wszystkie niepokojące objawy, a następnie ukierunkujcie badanie na zgłaszane dolegliwości. To od lekarzy realizujących wizytę domową zależy, jak dokładnie obejrzą pacjenta. Pamiętajcie jednak, że dla wielu osób wizyta domowa to jedyny moment, kiedy ktoś jest w stanie wychwycić niepokojące objawy, nawet te, których sami nie zauważą.
Często pacjentami będą starsi, schorowani ludzie, osoby z wieloma nakładającymi się chorobami lub osoby z niepełnosprawnościami. Nie śpieszcie się i podejmujcie decyzje w oparciu o ich rzeczywiste potrzeby.
Zalecenia
Pacjent podczas wizyty domowej oczekuje od lekarza dokładnie tego samego, co w warunkach ambulatoryjnych – rozwiązań. W dobie e-recept, e-skierowań i e-medycyny musi jednak poczekać do momentu, w którym jego wizytę będziecie mogli zarejestrować w systemie. Nie znaczy to, że po zebranym wywiadzie i przeprowadzonym badaniu można podziękować i wyjść.
Pozostawienie pacjenta bez informacji o jego stanie zdrowia jest niezgodne z prawem. Macie obowiązek poinformować chorego o jego stanie, powiedzieć, jakie kroki macie zamiar przedsięwziąć, i wyjaśnić, co dalej.
Jeśli jeszcze nie wiecie, co zrobić, macie do tego prawo! Nie zatajajcie tych informacji przed osobą, do której przyjechaliście, i jej rodziną. Powiedzcie, że musicie poczekać na wyniki badań, skonsultować się z innym lekarzem itp. Dajcie znać, że działacie, a o wszystkich podejmowanych czynnościach będziecie informować telefonicznie.
Pamiętajcie również, że jedną z rzeczy, które możecie zrobić przed wizytą, jest wydrukowanie z systemu recept, skierowań, zleceń, które dacie pacjentowi lub rodzinie już podczas wizyty, jeśli wyniknie taka potrzeba (gdy np. gdy konieczny będzie transport do szpitala, warto od razu przygotować skierowanie i zlecenie na transport sanitarny wraz z numerem telefonu). Brak tego typu przygotowania będzie powodował dodatkową zwłokę.
Jeżeli w trakcie wizyty stwierdzicie, że niezbędne jest wezwanie ZRM, to pozostańcie na miejscu aż do przyjazdu załogi. Nie opuszczajcie domu/mieszkania.
Wizyta domowa nie kończy się w domu
Bez odpowiedniego udokumentowania nawet najlepiej przeprowadzona wizyta nie zostanie odnotowana w systemie. Po powrocie do poradni starannie opiszcie stan pacjenta i wszystkie niepokojące objawy. Podkreślcie, jeśli nie stwierdziliście odchyleń od normy.
Czynność nieopisana w dokumentacji medycznej jest równoznaczna z niewykonaną.
Następnie, tak samo jak w przypadku wizyty w poradni, opracujcie zalecenia. Jeśli potrzebne jest wykonanie badań laboratoryjnych, ustalcie z personelem pielęgniarskim plan postępowania. Stan zdrowia pacjenta wymaga wykonania RTG klatki piersiowej? Określcie, czy osoba jest w stanie dotrzeć do punktu diagnostycznego. Czy obraz kliniczny uzasadnia skierowanie do szpitala? Jeśli tak, to w jakim trybie?
Osoby przewlekle leżące – na co zwrócić uwagę?
Zaawansowany wiek czy wielochorobowość to tylko niektóre z czynników mających ogromny wpływ na to, że z roku na rok rośnie liczba osób niesamodzielnych w zakresie zapewnienia sobie opieki medycznej. Osoby z demencją, wymagające opieki paliatywnej, z ograniczoną samodzielnością z powodu chorób neurodegeneracyjnych – to tylko nieliczne przykłady historii, z którymi spotkacie się podczas wizyt domowych. Poniżej znajdują się podstawowe elementy, na które warto zwrócić uwagę u osób przewlekle leżących.
Stopień odżywienia
Takie osoby najczęściej uzależnione są od opieki i pomocy osób trzecich. Wiąże się to z dodatkowymi obowiązkami spadającymi na członków rodziny, którzy często bez odpowiedniej wiedzy muszą stanąć przed koniecznością zapewniania wartościowego leczenia. Zwróćcie uwagę, czy chory jest odpowiednio odżywiony. Być może ma problemy z przyjmowaniem pokarmów albo utrzymaniem ich w przewodzie pokarmowym. Ważne, aby odpowiednio zaopatrzyć taką osobę, rozważyć inny sposób karmienia lub wprowadzić bogatoenergetyczne suplementy diety.
Samodzielność
W takich sytuacjach zawsze warto dokonać oceny w skali Barthel. Dzięki temu dowiecie się, w jakim stopniu pacjent jest samodzielny i jakiej pomocy potrzebuje z zewnątrz. Pozwoli wam ocenić, czy warto zaproponować rodzinie dodatkową pomoc pielęgniarską, może być również cenną informacją wskazującą na konieczność rozważenia opieki całodobowej.
Odleżyny
Nie ulega wątpliwości, że pacjenci spędzający większość dnia w pozycji siedzącej/leżącej są narażeni na rozwój odleżyn. Ich leczenie jest długotrwałe i uciążliwe, a pierwsze stadia mogą pozostać niezauważone przez rodzinę i opiekunów. Ważne, aby wykryć je jak najszybciej i niezwłocznie wprowadzić postępowanie. Warto również zaproponować rodzinie zakup materaca przeciwodleżynowego i opisać metody opieki zapobiegające ich rozwojowi.
Rytm wypróżnień
Zaparcia to częsty problem u osób obłożnie chorych. Ustalcie częstość, z jaką oddawane są stolce, oraz ich konsystencję. Jeśli występuje problem z defekacją, porozmawiajcie z rodziną na ten temat, zalećcie odpowiednią dietę i podkreślcie, że jeśli sytuacja się powtarza, najprawdopodobniej konieczne będzie włączenie farmakoterapii po wcześniejszej konsultacji.
Stopień nawodnienia
Osoby leżące lub w zaawansowanym wieku mogą nie zgłaszać pragnienia. Zmniejszona objętość przyjmowanych płynów doprowadza do odwodnienia, które może mieć dramatyczne konsekwencje. Zadaniem lekarza na wizycie domowej jest ocena stopnia nawodnienia. Zmierzcie ciśnienie tętnicze, oceńcie sprężystość skóry, wilgotność śluzówek itd. Jeśli zauważycie jakiekolwiek oznaki odwodnienia, rozważcie płynoterapię i opiszcie osobom opiekującym się pacjentem istotę problemu, podkreślając, jak ważne jest nawodnienie chorego/chorej.
Opieka
Całodobowa opieka nad osobą przewlekle chorą to wyzwanie dla wszystkich członków jego rodziny, niezależnie od tego, czy sami opiekują się waszym pacjentem, czy korzystają z pomocy opiekunów. Warto zapytać, czy rodzina nie ma jakichś pytań lub potrzeb, które moglibyście zaspokoić (jak np. wypisanie medycznej części wniosku o refundację na sprzęt medyczny).
Stan psychiczny
Niestety to jeden z częściej pomijanych elementów badania pacjentów obłożnie chorych. Nie możemy zapominać, że u takich osób również może rozwinąć się depresja, mogą także prezentować inne zaburzenia psychiatryczne; co więcej, wielochorobowość sprzyja pogorszeniu kondycji psychicznej. W tym miejscu warto rozważyć przeprowadzenie poszerzonego wywiadu i któregoś z testów przesiewowych w kierunku depresji (PHQ-9, PHQ-2), aby w razie takiej potrzeby włączyć odpowiednie leczenie. Niedopuszczalne jest traktowanie obniżenia nastroju u osób starszych wyłącznie jako nieodłącznego elementu procesu starzenia się.
Jak jeszcze można pomóc?
Czasami wizyta domowa nie będzie wystarczająca, aby w pełny sposób zapewnić pacjentowi odpowiednią opiekę medyczną. Zawsze warto w takiej sytuacji porozmawiać z rodziną i chorym, nakreślić sytuację i zaproponować rozszerzenie pomocy wielospecjalistycznej poza podstawową opiekę zdrowotną. Nad takimi osobami opiekę może sprawować również:
- pielęgniarka środowiskowa,
- pielęgniarska opieka długoterminowa,
- hospicjum domowe,
- opieka z miejskiego ośrodka pomocy społecznej.
Jeżeli jednak te rozwiązania są niewystarczające, warto rozważyć skierowanie do domu pomocy społecznej lub zakładu opiekuńczo-leczniczego.
Na opiekę nad osobami schorowanymi trzeba spoglądać długofalowo i – nomen omen – długoterminowo; jako medycy prawdopodobnie szybciej niż członkowie rodziny zorientujecie się, że pacjent wymaga opieki całodobowej.
Takie decyzje bywają postrzegane w kontrowersyjnym świetle. Rozmowy na ich temat powinny odbywać się w bezpiecznej i empatycznej atmosferze. Działacie w trosce o jak najlepsze warunki dla chorego – warto przedstawić członkom rodziny dalsze możliwości z tej pozycji.
Nie lekceważcie rodziny – dom to bezpieczne miejsce waszych pacjentów
Ważnym aspektem każdej wizyty jest również wywiad z opiekunami. Pamiętajcie, że to oni spędzają z chorym najwięcej czasu, znają jego zachowania i odruchy. Jeśli są czymś zaniepokojeni, nie lekceważcie ich zdania. Nawet jeśli uważacie, że jest ono bez wpływu na stan chorego, należy spokojnie tłumaczyć i poświęcić czas na wysłuchanie rodziny. Kluczem do dobrostanu osoby przewlekle chorej jest dobra komunikacja z jej opiekunami, którzy w bezpośredni sposób oddziałują na proces leczenia.

Używajcie swoich możliwości
Często lekarze i lekarki POZ to jedyne osoby, które wpływają na medyczny dobrostan pacjentów, i to od nich zależy, czy osoby chore otrzymają niezbędną pomoc. Na co dzień lekarzy ogranicza wiele czynników, zarówno finansowych, jak i legislacyjnych. Nie zapominajcie jednak, że pacjent, którego leczenie wymaga wizyty domowej, potrzebuje badań tak samo jak każdy inny, a jako lekarze macie możliwości je zlecić i prawidłowo przeanalizować, a tym samym otoczyć go należytą opieką.
Publikacja jest fragmentem e-booka ,,Pierwsze kroki w POZ - edycja IV (2024/2025)", którego pełną wersję można pobrać tutaj.
Źródła
- Ustawa z dnia 27 października 2017 r. o podstawowej opiece zdrowotnej, Dz.U. 2017 poz. 2217, https://isap.sejm.gov.pl/isap.nsf/DocDetails.xsp?id=WDU20170002217 [ostatni dostęp: 15.07.2024].
- Rozporządzenie Ministra Zdrowia z dnia 24 września 2013 r. w sprawie świadczeń gwarantowanych z zakresu podstawowej opieki zdrowotnej, Dz.U. 2023 poz. 1427, https://isap.sejm.gov.pl/isap.nsf/DocDetails.xsp?id=WDU20230001427 [ostatni dostęp: 15.07.2024].