Wyszukaj w publikacjach
Badania serologiczne w kierunku boreliozy – jak interpretować?
prof. dr hab. n. med. Robert Flisiak
Kierownik Kliniki Chorób Zakaźnych i Hepatologii UM w Białymstoku, prezes Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych.
W 2023 roku opublikowane zostały Zalecenia Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych dotyczące diagnostyki i leczenia boreliozy z Lyme [1]. Interpretacja badań serologicznych, które są rekomendowane w opracowaniu, może stanowić istotny problem diagnostyczny dla lekarzy POZ. Rekomendacje te, ze szczególnym uwzględnieniem oznaczeń ELISA oraz Western Blot, omawia prof. dr hab. n. med. Robert Flisiak, kierownik Kliniki Chorób Zakaźnych i Hepatologii UM w Białymstoku, prezes Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych.
Borelioza (choroba z Lyme, krętkowica kleszczowa) jest wielonarządową chorobą zakaźną wywołaną przez Gram(-) krętki należące do gatunku Borrelia. Rezerwuarem bakterii są ptaki, gryzonie, jelenie i jaszczurki. Od nich zakażają się kleszcze, które przenoszą infekcję na człowieka. W Europie ok. ⅕ kleszczy jest zainfekowana krętkami Borrelia. Szacuje się, że 24% populacji europejskiej zamieszkuje tereny o dużej częstości występowania boreliozy, a Polska należy do krajów zwiększonego ryzyka zachorowania.
Objawy kliniczne
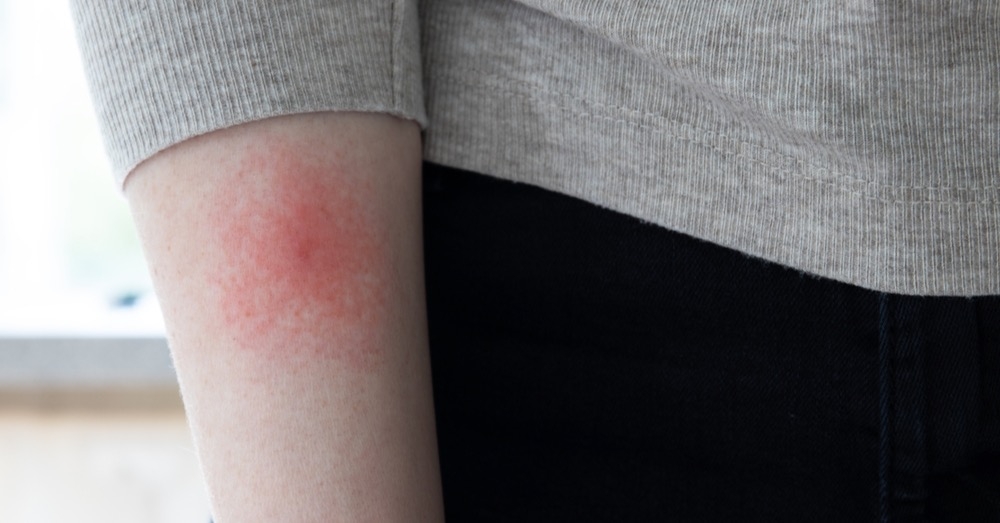
Rozróżnia się trzy postacie choroby w zależności od stadium: wczesną ograniczoną, wczesną rozsianą oraz późną. Jak tłumaczy prof. dr hab. n. med. Robert Flisiak, kierownik Kliniki Chorób Zakaźnych i Hepatologii UM w Białymstoku, prezes Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych, w postaci wczesnej ograniczonej, 7-10 dni po ukąszeniu przez kleszcza, pojawia się rumień wędrujący, który stopniowo się rozszerza. Znika samoistnie po ok. po 3-4 tygodniach, co nie oznacza wyleczenia boreliozy. Rumieniowi mogą towarzyszyć: osłabienie, gorączka i limfadenopatia. Rzadko po ukąszeniu rozwija się ziarniniak limfocytowy skóry.
W fazie wczesnej rozsianej, która może – lecz nie musi – być poprzedzona wspomnianym rumieniem wędrującym, dochodzi do rozsiewu krętków za pośrednictwem naczyń chłonnych i krwi. Wśród typowych objawów należy wymienić: limfadenopatię, osłabienie, gorączkę, bóle mięśniowo-stawowe, bóle głowy, a także zajęcie ośrodkowego układu nerwowego i serca. Może dojść także do zaburzenia widzenia, słuchu, połykania, czucia, a także do aseptycznego zapalenia opon mózgowo-rdzeniowych i zapalenia pojedynczych nerwów.
Objawy utrzymują się kilka tygodni, do ok. 3 miesięcy. Nieleczone przechodzą w fazę późną, która może trwać do kilku lat od pierwotnego zakażenia i powodować objawy ze strony różnych narządów i układów. Najczęściej dochodzi do zapalenia stawów lub łagodnej przewlekłej encefalopatii, charakteryzującej się osłabieniem, zmęczeniem, zaburzeniami pamięci i koncentracji. W rzadkich sytuacjach może rozwinąć się zapalenie mózgu i rdzenia kręgowego.
Borelioza z Lyme – jak ją zdiagnozować?
Podstawą rozpoznania boreliozy jest dobrze zebrany wywiad, a więc uzyskanie informacji czy pacjent miał kontakt z kleszczem. Okazuje się, że niespełna połowa pacjentów odpowiada na takie pytanie twierdząco, ale pamiętajmy, że negatywna odpowiedź nie wyklucza zakażenia, bo najskuteczniej zakaża ten kleszcz, którego nie zauważyliśmy. W praktyce klinicznej okazuje się, że nie istnieje jedno oznaczenie, które można byłoby określić jako “najskuteczniejsze badanie na boreliozę".
Jeśli lekarz stwierdzi ponad wszelką wątpliwość obecność rumienia wędrującego, to powinien włączyć leczenie bez konieczności wykonywania dalszych badań. Warto pamiętać, że w okresie pojawienia się rumienia wędrującego zwykle nie stwierdza się obecności przeciwciał przeciw Borrelia burgdorferi.
W pozostałych przypadkach warunkiem rozpoznania i leczenia boreliozy z Lyme jest stwierdzenie charakterystycznych objawów klinicznych i potwierdzenie zakażenia badaniami serologicznymi. Badanie w kierunku boreliozy polega na wykryciu w krwi pacjenta obecności specyficznych przeciwciał anty-Borrelia w klasie IgM lub IgG. Należy jednak pamiętać, że stwierdzenie przeciwciał u osoby bez typowych objawów nie może stanowić podstawy do rozpoznania zakażenia.
Badania serologiczne nie powinny być wykorzystywane jako badania przesiewowe w kierunku boreliozy, ale tylko jako element postępowania diagnostycznego
– mówi prof. Robert Flisiak.
Ekspert, powołując się na zalecenia diagnostyki i leczenia boreliozy z Lyme Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych, mówi, że rozpoznanie boreliozy jest dwuetapowe. Etap pierwszy obejmuje wykonanie ilościowego testu przesiewowego w celu wykrycia swoistych przeciwciał przeciwko B. burgdorferi w surowicy.
Badanie to obecnie wykonuje się za pomocą testów immunoenzymatycznych ELISA (enzyme-linked immunosorbent assay), testów chemiluminescencyjnych CLIA (chemiluminescence immunoassay) i testów multipleksowanych MMIA (multiplexed microbead immunoassay). Ujemny wynik pierwszego testu wskazuje, że borelioza jest nieprawdopodobna i pacjent nie wymaga dalszej diagnostyki.
W przypadku dodatniego lub wątpliwego wyniku testu przesiewowego należy przejść do etapu drugiego i wykonać test potwierdzenia metodą immunoblot (najczęściej wykonuje się go techniką Western Blot- WB), który cechuje się znacznie większą swoistością.
W Europie ze względu na różnorodność genogatunków, prawie wszystkie dostępne zestawy diagnostyczne zawierają kombinacje rekombinowanych antygenów ze szczepów należących do różnych europejskich gatunków: B. afzelii, B. garinii, B. burgdorferi s.s., niekiedy także B. bavariensis i B. spielmanii
– przypomina profesor.
Interpretacja wyników badań serologicznych w gabinecie POZ
Badania metodami ELISA, CLIA, MMIA cechują się dużą czułością, a metodą WB – dużą swoistością.Wyniki testów zawsze należy interpretować zgodnie z zaleceniami producenta danego testu.
Oznaczenia przeciwciał w surowicy należy wykonywać klinicznie zwalidowanymi testami w schemacie dwustopniowym, w którym po testach ELISA, CLIA i MMIA wykonuje się test WB. Testy serologiczne są przeznaczone do stosowania w algorytmie dwupoziomowym, a nie jako samodzielne testy, ponieważ poprawia to swoistość badania. Wartość predykcyjna wyników wzrasta, gdy są one skorelowane z cechami klinicznymi. Przy ujemnych wynikach testów ELISA, CLIA i MMIA nie należy wykonywać testu WB
– podkreśla prof. Robert Flisiak.
Podkreśla zarazem, że ważne jest zwrócenie uwagi na utrzymywanie się przeciwciał w klasie IgM (bez serokonwersji do IgG), tzw. przetrwałych przeciwciał w klasie IgM. Jeśli dodatni wynik utrzymuje się przez ponad miesiąc, z bardzo dużym prawdopodobieństwem można przyjąć, że jest wynikiem fałszywie dodatnim, gdyż chorzy na boreliozę powinni w ciągu kilku tygodni wytworzyć swoiste przeciwciała w klasie IgG.
Wynik testu WB jedynie w klasie IgM utrzymujący się przez 2 miesiące bez wytworzenia przeciwciał w klasie IgG nie ma znaczenia diagnostycznego. Nieswoiste reakcje krzyżowe w klasie IgM można stwierdzać m.in. w zakażeniu wirusem Epsteina i Barr (EBV), cytomegalowirusem (CMV) lub Mycoplasma pneumoniae, w chorobach autoimmunologicznych oraz chorobach wywołanych przez inne krętki
– mówi specjalista.
Profesor przypomina, że błędem jest pomijanie testów ELISA/CLIA/MMIA i wykonywanie jedynie testu WB w celu potwierdzenia rozpoznania, jak również wykorzystywanie testu WB IgM do rozpoznania późnej boreliozy z Lyme i do monitorowania skuteczności jej leczenia.
Możemy się spotkać z sytuacją, że test jest dodatni w klasie IgM, a ujemny w klasie IgG. Jeśli sytuacja taka utrzymuje się ponad miesiąc, należy to również interpretować jako wynik fałszywie dodatni
– dodaje.
Prof. Flisiak podkreśla zarazem, że w trudnych przypadkach warto jest skierować pacjenta do ośrodka referencyjnego, w celu ustalenia ostatecznego rozpoznania. Swoiste przeciwciała w klasie IgG, pomimo skutecznego leczenia boreliozy, mogą się utrzymywać u niektórych osób przez lata.
Monitorowanie stężenia swoistych przeciwciał po zakończeniu leczenia, jak też ich późniejsze okresowe sprawdzanie, nie ma uzasadnienia. Podobnie, nie należy wykonywać testów serologicznych w kierunku boreliozy u osób zdrowych bezobjawowych. Dodatni wynik testu u takich osób wskazuje jedynie na kontakt z krętkami w przeszłości i nie stanowi podstawy do rozpoznania zakażenia, a tym bardziej wskazania do antybiotykoterapii. Do leczenia antybiotykiem kwalifikujemy wyłącznie chorych ze świeżym rozpoznaniem boreliozy
– apeluje profesor.
Leczenie chorych, u których brak jest klasycznych objawów klinicznych, a stwierdzane są jedynie przeciwciała, jest błędem w sztuce”
– dodaje.
Profesor wyjaśnia, że antybiotykoterapia nie powinna trwać dłużej niż 28 dni i tylko w szczególnych przypadkach celowa jest powtórna terapia po przeprowadzeniu starannej diagnostyki różnicowej w celu wykluczenia innych przyczyn dolegliwości.
Pojawiają się doniesienia o skuteczności 7-dniowych terapii rumienia wędrującego, natomiast pomimo upływu lat i kolejnych badań brak jest dowodów potwierdzających celowość przewlekłych antybiotykoterapii lub podawania leków przeciwpierwotniakowych, a także antybiotyków o niepotwierdzonej aktywności wobec Borrelia burgdorferi. Stosowanie wielomiesięcznych terapii należy uznać za błąd w sztuce ze względu na prowokowanie lekooporności i bezzasadne narażanie pacjentów na poważne działania niepożądane oraz na dodatkowe koszty, który żaden system opieki zdrowotnej nie refunduje.
– mówi ekspert.
Najczęściej popełniane błędy w diagnostyce boreliozy
- Badanie kleszczy wyjętych ze skóry jako podstawa do postawienia rozpoznania zakażenia człowieka.
- Wykorzystywanie metod diagnostycznych o niepotwierdzonej wartości.
- Podejmowanie decyzji diagnostycznych i terapeutycznych wyłącznie w oparciu o wynik testu Western blot z pominięciem ELISA lub CLIA, MMIA.
- Antybiotykoterapia osób z wykrywanymi przeciwciałami, które nie wykazują typowych objawów boreliozy z Lyme.
- Długotrwała antybiotykoterapia (ponad 28 dni).
- Stosowanie leków, w tym również antybiotyków o niepotwierdzonej skuteczności.
- Prowadzenie diagnostyki i leczenia boreliozy z Lyme przez osoby bez wykształcenia lekarskiego.
Źródła
- Moniuszko-Malinowska, A., Pancewicz, S., Czupryna, P., Garlicki, A., Jaroszewicz, J., Marczyńska, M., Pawłowska, M., Piekarska, A., Sikorska, K., Simon, K., Tomasiewicz, K., Zajkowska, J., Zarębska-Michaluk, D., & Flisiak, R. (2023). Recommendations for the diagnosis and treatment of Lyme borreliosis of the Polish Society of Epidemiologists and Infectious Disease Physicians. Przeglad epidemiologiczny, 77(3), 261–278. https://doi.org/10.32394/pe.77.25