Wyszukaj w publikacjach
Serce w kształcie buta – co warto wiedzieć o tetralogii Fallota?
W przeszłości tetralogia Fallota oznaczała wyrok śmierci. Obecnie pełna korekcja wykonywana jest zazwyczaj w pierwszych miesiącach życia, ze śmiertelnością poniżej 2% i długoterminowym przeżyciem po operacji wynoszącym 85–90%. Wysoka przeżywalność powoduje, że istnieje duża szansa na spotkanie pacjenta po interwencji kardiochirurgicznej z powodu ToF w opiece ambulatoryjnej.
Czym jest tetralogia Fallota?
Tetralogia Fallota (Tetralogy of Fallot, ToF), inaczej zespół Fallota, to złożona, sinicza wada wrodzona serca. Szacuje się, że stanowi około 7–10% wszystkich wad serca. Jest najczęstszą siniczą wadą serca.
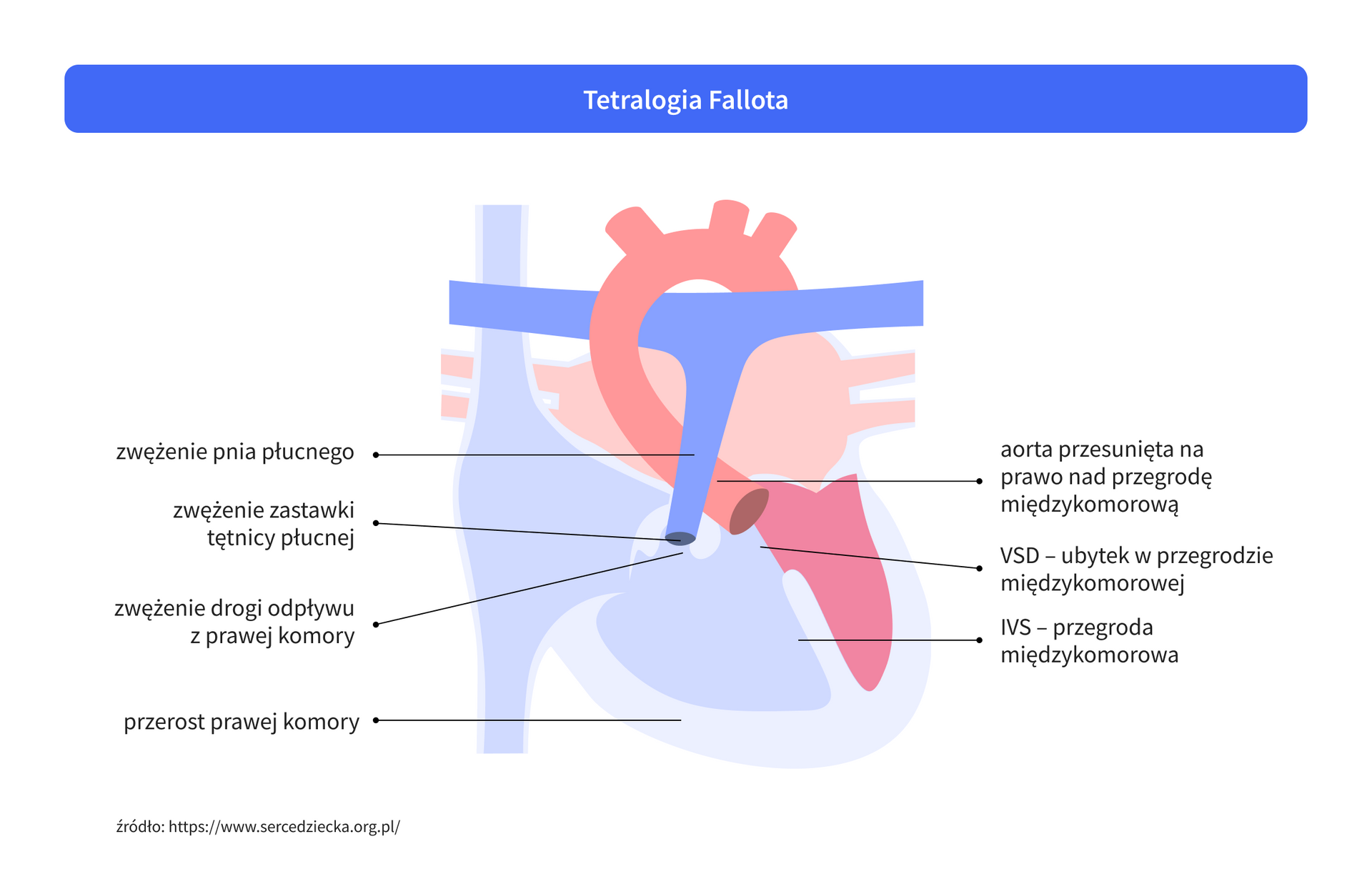
Na tetralogię Fallota składają się cztery cechy anatomiczne:
- ubytek przegrody międzykomorowej (VSD) – duży, przemieszczony do przodu;
- zwężenie drogi odpływu z prawej komory (RVOT);
- przerost prawej komory (RVH) – wtórny do zwężenia;
- przemieszczenie aorty w prawo i do przodu (aorta jeździec) – zastawka aortalna znajduje się nad VSD.
Najczęstszy fenotyp zespołu Fallota obejmuje różnego stopnia zwężenie drogi wypływu z prawej komory. Ubytek w przegrodzie międzykomorowej nigdy nie ulega samoistnemu zamknięciu. Obserwuje się przeciek prawo-lewy, hipoksemię krwi tętniczej i sinicę centralną. W rzadkich postaciach z łagodnym zwężeniem wypływu z prawej komory może nie dochodzić do odwrócenia przecieku – taką sytuację kliniczną określa się jako “różowy Fallot”.
Zespołowi Fallota mogą towarzyszyć inne nieprawidłowości układu sercowo-naczyniowego. W około 25% przypadków zespołu Fallota stwierdza się prawostronny łuk aorty. Jeśli tetralogii Fallota towarzyszy ubytek w przegrodzie międzyprzedsionkowej, wówczas mówi się o pentalogii Fallota. Taka sytuacja dotyczy 10–15% chorych.
Tetralogia Fallota – objawy siniczej wady serca
Objawy zależą od stopnia zwężenia odpływu z prawej komory. Do objawów podmiotowych zalicza się m.in.:
- męczliwość – u dzieci szczególnie podczas karmienia lub zabawy;
- uczucie duszności;
- nietolerancja wysiłku;
- kołatanie serca;
- ból w klatce piersiowej;
- napad hipoksemiczny/anoksemiczny – rzadki, jednak poważny objaw polegający na pogłębieniu sinicy; przebiega z tachypnoe i niepokojem; jest wynikiem gwałtownego zmniejszenia przepływu krwi przez płuca; typowo występuje rano i może prowadzić do omdlenia, drgawek oraz zgonu.
Najczęstsze objawy przedmiotowe to:
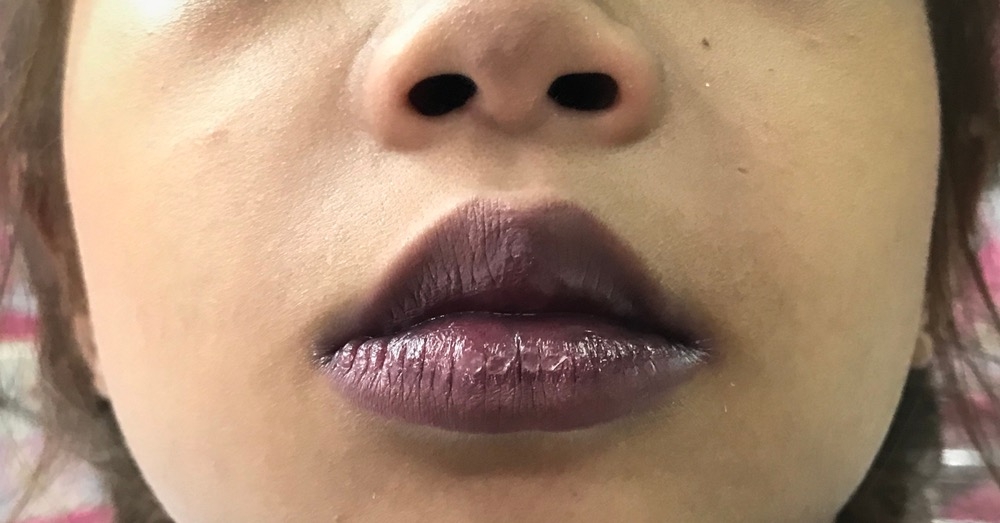
- sinica centralna;
- palce pałeczkowate – efekt przewlekłego niedotlenienia;
- szmer wyrzutowy z mrukiem skurczowym w III—IV przestrzeni międzyżebrowej (u pacjentów bez atrezji płucnej) lub ściszenie szmeru – przy znacznym zwężeniu;
- szmer niedomykalności zastawki aortalnej;
- szmer ciągły u chorych z atrezją płucną.
U dzieci występują także problemy z przybieraniem na wadze, drażliwość i długotrwałe epizody płaczu. W tej grupie pacjentów można także zaobserwować tzw. objaw kucania, który umożliwia zwiększenie oporu naczyniowego w krążeniu systemowym i wtłoczenie większej ilości krwi do tętnicy płucnej.
Należy pamiętać, że przewlekła hipoksja prowadzi m.in. do nadkrwistości, zaburzeń krzepnięcia i zaburzeń czynności nerek.
Serce w kształcie buta – diagnostyka ToF
Tetralogia Fallota jest zazwyczaj diagnozowana w czasie ciąży lub krótko po narodzinach dziecka. Jeśli zmiany w sercu i objawy są łagodne, wada może pozostać niezauważona i nierozpoznana aż do wieku dorosłego. Do badań pomocniczych zalicza się:
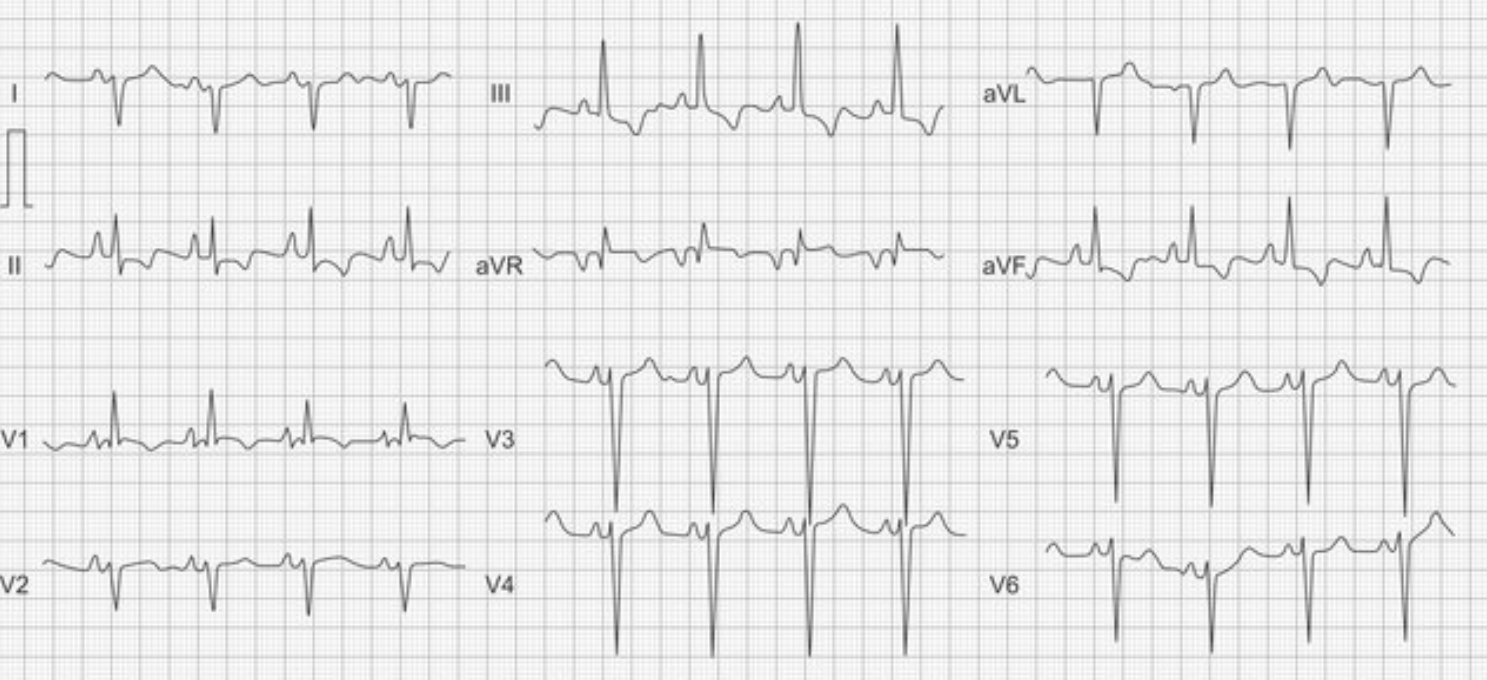
- EKG – dekstrogram; cechy przerostu prawej komory i rzadziej prawego przedsionka; możliwe cechy bloku prawej odnogi pęczka Hisa; ujemne załamki T w odprowadzeniach V1-V4;
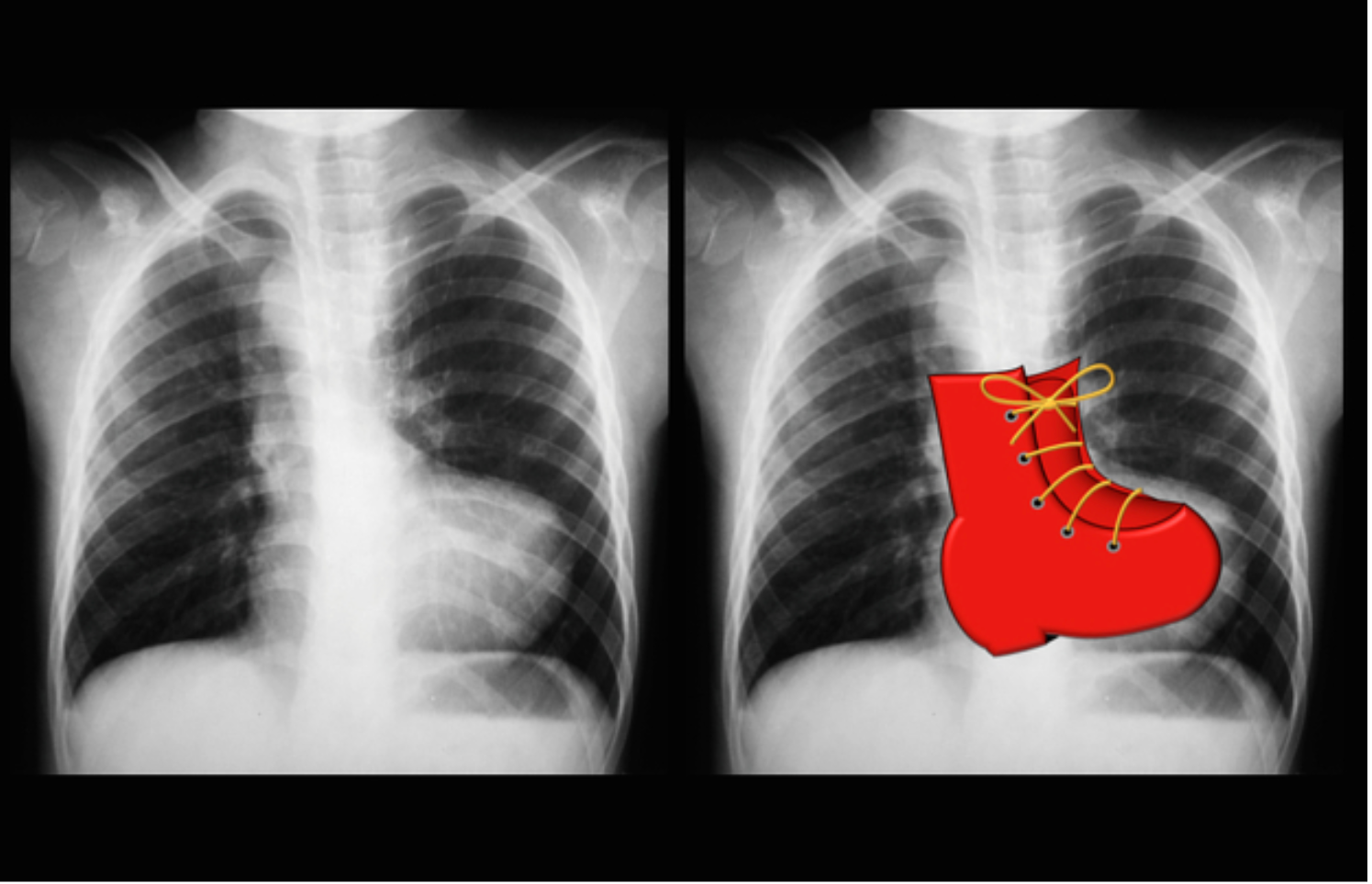
- RTG klatki piersiowej – serce przybiera obraz buta (uniesienie koniuszka serca ku górze z poszerzeniem aorty i wklęsłym lub butowatym segmentem głównej tętnicy płucnej); zmniejszenie płucnego rysunku naczyniowego w ciasnym RVOT;
- echokardiografia – złoty standard.
Jeśli badania potwierdziły rozpoznanie ToF, skieruj pacjenta do szpitala z oddziałem kardiochirurgii. Ostateczne rozpoznanie ustala się na podstawie badania echokardiograficznego:
- echokardiografia przezprzełykowa – przydatna u pacjentów, gdy obrazowanie przezklatkowe jest trudne;
- koronarografia – przed właściwym leczeniem operacyjnym;
- MRI lub TK serca – szczególnie u dorosłych pacjentów po korekcji ToF.
W diagnostyce różnicowej uwzględnia się m.in.: całkowite przełożenie dużych tętnic ze zwężeniem płucnym, anomalię Ebsteina czy atrezję zastawki trójdzielnej.
Zespół Fallota – leczenie
Bez interwencji kardiochirurgicznej śmiertelność pacjentów z tetralogią Fallota jest wysoka. W 1. roku życia umiera około 25% pacjentów. W wieku 3 lat śmiertelność wynosi 40%, by w wieku 10 lat osiągnąć 70%. Przed 40. rokiem życia umiera 95% pacjentów, jednak rzadko rozpoznaje się tę wadę u młodych dorosłych nieleczonych operacyjnie.
Leczenie operacyjne obejmuje:
- korekcję całkowitą – wykonana w krążeniu pozaustrojowym na otwartym sercu; polega na zamknięciu ubytku przegrody międzykomorowej oraz poszerzeniu zwężonej tętnicy płucnej poprzez jej nacięcie i wszycie łaty;
- operację paliatywną (zespolenie Blalock–Taussig) – etapowa korekcja wady; przeprowadzana u małych dzieci, gdy przebieg choroby jest ciężki; dzięki zabegowi przepływ krwi przez płuca zostaje zwiększony, poprawiając oksygenację krwi i stan ogólny pacjenta.
Pacjenci po korekcji ToF często wymagają reinterwencji.
Powikłania długoterminowe po korekcji ToF – na co zwracać uwagę?
W odległym okresie po operacji mogą się pojawić jej następstwa, są to:
- niedomykalność zastawki pnia płucnego,
- poszerzenie i dysfunkcja prawej komory,
- resztkowe zwężenie drogi odpływu prawej komory,
- resztkowy przeciek międzykomorowy,
- poszerzenie aorty wstępującej i niedomykalność zastawki aortalnej,
- dysfunkcja lewej komory,
- przedsionkowe i komorowe zaburzenia rytmu serca,
- nagły zgon sercowy,
- infekcyjne zapalenie wsierdzia.
Mając na uwadze powyższe powikłania, należy bacznie obserwować pacjenta pod kątem objawów niewydolności serca, arytmii i zdarzeń zatorowo-zakrzepowych oraz adekwatnie je leczyć. W przypadku niepokojących objawów, pojawienia się nowych dolegliwości czy pogorszenia stanu pacjenta – pilnie skierować chorego do ośrodka z oddziałem kardiochirurgicznym.
Tetralogia Fallota – pytania z życia wzięte
Wada sinicza a ciąża
Korekcja wady jest najczęściej wykonywana we wczesnym okresie życia chorego, kiedy kwestia prokreacyjna nie ma dużego znaczenia. Pytaniem, które może pojawić się znacznie później, jest kwestia ciąży. U kobiet po operacji ciąża nie jest przeciwwskazana, pod warunkiem, że wynik operacji jest dobry. Natomiast jeśli wada nie została wcześniej skorygowana lub występują jej powikłania, to przed poczęciem należy wykonać stosowną operację. W czasie ciąży niezbędne jest monitorowanie kardiologiczne w każdym trymestrze.
Wada serca a sport
Kolejnym częstym pytaniem związanym z codziennym funkcjonowaniem jest aktywność fizyczna. Pacjenci z ToF po korekcji mogą uprawiać sport, pod warunkiem dobrego wyniku operacji oraz niewystępowania zaburzeń rytmu i dysfunkcji komór. Należy zalecać regularną, umiarkowaną aktywność fizyczną i unikanie skrajnego wysiłku izometrycznego.
Podsumowanie
Osoby z rozpoznaną tetralogią Fallota wymagają operacji korygującej wady serca, po której pozostaną pod dożywotnią opieką kardiologiczną. Dzięki wysokiemu długoterminowemu przeżyciu po operacji rośnie populacja dorosłych pacjentów po korekcji ToF na poziomie podstawowej opieki zdrowotnej. Chorzy wymagają wielodyscyplinarnej opieki i wsparcia również we wczesnej identyfikacji powikłań pooperacyjnych.
Źródła
- Baumgartner, H., De Backer, J., Babu-Narayan, S. V., Budts, W., Chessa, M., Diller, G. P., Lung, B., Kluin, J., Lang, I. M., Meijboom, F., Moons, P., Mulder, B. J. M., Oechslin, E., Roos-Hesselink, J. W., Schwerzmann, M., Sondergaard, L., Zeppenfeld, K., & ESC Scientific Document Group (2021). 2020 ESC Guidelines for the management of adult congenital heart disease. European heart journal, 42(6), 563–645. https://doi.org/10.1093/eurheartj/ehaa554
- Starr J. P. (2010). Tetralogy of fallot: yesterday and today. World journal of surgery, 34(4), 658–668. https://doi.org/10.1007/s00268-009-0296-8
- Gajewski, P. (2024). Interna Szczeklika 2024/2025 – mały podręcznik. Medycyna Praktyczna.
- Mayo Clinic. (2023). Tetralogy of Fallot - Symptoms & causes. Diagnosis & treatment. https://www.mayoclinic.org/diseases-conditions/tetralogy-of-fallot/symptoms-causes/syc-20353477 https://www.mayoclinic.org/diseases-conditions/tetralogy-of-fallot/diagnosis-treatment/drc-20353482 [ostatni dostęp: 25.07.2025 r.]
- Horenstein, M. S., Diaz-Frias, J., & Guillaume, M. (2024). Tetralogy of Fallot. In StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK459350/
- Klinika Kardiochirurgii Dziecięcej w Krakowie Prokocimiu. (2019). Tetralogia Fallota – TOF. https://kardiochirurgiadziecieca.cm-uj.krakow.pl/dla-pacjentow/leczone-wady-serca-3/tetralogia-fallota-tof/ [ostatni dostęp: 25.07.2025 r.]