Wyszukaj w publikacjach
Próba wysiłkowa a ryzyko sercowe – jak nie przegapić zawału

Próba wysiłkowa pozostaje jednym z najbardziej przydatnych i dostępnych narzędzi w ocenie ryzyka sercowo-naczyniowego u pacjentów z podejrzeniem choroby niedokrwiennej serca. U pacjentów z niejednoznacznymi objawami (jak ucisk w klatce piersiowej, narastająca duszność, spadek tolerancji wysiłku) kontrolowany wysiłek może ujawnić utajone niedokrwienie, zanim dojdzie do ostrego incydentu wieńcowego. Największą wartość diagnostyczną test osiąga u osób:
- z interpretowalnym spoczynkowym EKG,
- zdolnych do wysiłku fizycznego,
- z pośrednim prawdopodobieństwem choroby wieńcowej.
Ważny jest nie tylko zapis EKG. Istotną rolę odgrywa także tolerancja wysiłku, zmiany ciśnienia tętniczego, częstości serca oraz dynamika ich powrotu do wartości wyjściowych. Przykładowo, osiągnięcie ≥10 METs wiąże się z bardzo niskim ryzykiem istotnego niedokrwienia, niezależnie od wyniku EKG. Niezdolność do wykonania próby wysiłkowej sama w sobie jest czynnikiem ryzyka sercowego. Warto też pamiętać, że prosty test obciążeniowy może mieć znaczenie nie tylko diagnostyczne, ale i prognostyczne.
Nie każdy ból to zawał – ale też nie każdy zawał to ból
Objawy niedokrwienia mięśnia sercowego bywają nietypowe, zwłaszcza u kobiet, osób starszych i pacjentów z cukrzycą. W tych grupach klasyczny ból dławicowy może nie występować, a dominującymi objawami są duszność, osłabienie, ograniczenie tolerancji wysiłku czy uczucie dyskomfortu o nietypowej lokalizacji.
Ciche niedokrwienie (silent ischemia) nie jest rzadkością – szacuje się, że nawet co trzeci incydent wieńcowy przebiega bez bólu w klatce piersiowej. Tymczasem w badaniach spoczynkowych, takich jak EKG czy oznaczenie troponin, wyniki mogą pozostawać w granicach normy, szczególnie przy przewlekłej, stabilnej postaci choroby wieńcowej.
Właśnie dlatego próba wysiłkowa pełni kluczową rolę w identyfikacji utajonego niedokrwienia. Podczas fizjologicznego stresu serca – zwiększonego zapotrzebowania na tlen – mogą ujawnić się zmiany w zapisie EKG, obniżona tolerancja wysiłku czy nieprawidłowe reakcje hemodynamiczne.
Wskazania do testu wysiłkowego powinny obejmować również:
- duszność wysiłkową o niewyjaśnionej etiologii,
- zmęczenie u pacjentów z grup ryzyka,
- spadek wydolności fizycznej bez przyczyn płucnych lub neurologicznych,
- objawy nietypowe (ból w szyi, żuchwie, plecach, nadbrzuszu).
W takich przypadkach test prowokacyjny często jest jedyną szansą na wykrycie istotnego niedokrwienia zanim dojdzie do incydentu wieńcowego. Jeśli decydujemy się na test wysiłkowy, równie istotne jak jego wykonanie jest to, jak interpretujemy wynik.
Interpretacja próby wysiłkowej
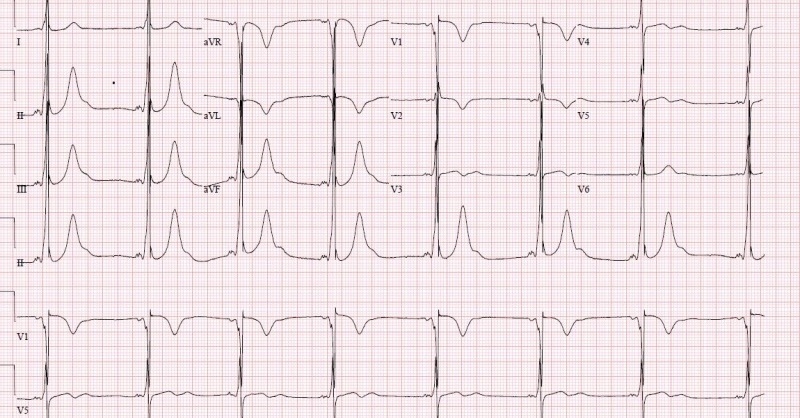
Skuteczność próby wysiłkowej zależy od tego, jak ją ocenimy. Sama obecność lub brak zmian w EKG to za mało – najważniejsze są wskaźniki prognostyczne, które pokazują rzeczywiste ryzyko sercowe.
Kluczowe parametry, które należy uwzględnić, to:
- osiągnięcie ≥10 METs – wiąże się z bardzo niskim ryzykiem istotnego niedokrwienia, niezależnie od zapisu EKG;
- depresja odcinka ST ≥1 mm w 3 kolejnych odprowadzeniach – szczególnie istotna, jeśli pojawia się wcześnie lub utrzymuje się długo po zakończeniu wysiłku;
- brak przyrostu ciśnienia skurczowego podczas wysiłku lub jego spadek – może sugerować obecność istotnej choroby wieńcowej;
- opóźniony powrót częstości serca do wartości wyjściowej (HRR <12/min po 1 minucie) – silny czynnik ryzyka zgonu sercowego;
- Duke Treadmill Score (DTS) – zintegrowany wskaźnik uwzględniający czas trwania wysiłku, zmiany ST i objawy; wartość <-11 oznacza wysokie ryzyko.
Nieprawidłowy wynik nie zawsze oznacza istotne zwężenie w koronarografii, ale sugeruje konieczność dalszej diagnostyki.
Kiedy test wysiłkowy nie wystarcza – wskazania do obrazowania i koronarografii
Nie każdy wynik testu wysiłkowego daje jednoznaczną odpowiedź. W praktyce klinicznej często spotykamy się z przypadkami granicznymi – niepełna tolerancja wysiłku, trudna interpretacja EKG, objawy niespecyficzne – które wymagają rozszerzenia diagnostyki.
Czujność powinny wzbudzić m.in.:
- test przerwany z powodu objawów przed osiągnięciem docelowej częstości serca,
- niejednoznaczne lub niespójne zmiany w EKG,
- brak korelacji między objawami a zapisem testu,
- podejrzenie istotnej choroby mimo prawidłowego wyniku (np. wysoka liczba czynników ryzyka, niska tolerancja wysiłku).
W takich przypadkach warto sięgnąć po metody obrazowe:
- echokardiografia obciążeniowa,
- SPECT/PET perfuzyjny,
- rezonans magnetyczny serca (CMR) lub angiografia tomografii komputerowej (CTA) z oceną FFR-CT,
które pozwalają określić obecność i rozległość niedokrwienia, ocenić perfuzję oraz funkcję skurczową lewej komory.
Koronarografia (ICA) jest zalecana, gdy:
- występują objawy mimo leczenia zachowawczego,
- badania nieinwazyjne sugerują wysokie ryzyko,
- planowana jest rewaskularyzacja.
Decyzja diagnostyczna nie może opierać się wyłącznie na jednym teście. Największą wartość przynosi integracja objawów, profilu ryzyka, wyniku testu wysiłkowego i badań obrazowych. To pozwala nie tylko postawić trafną diagnozę, ale też precyzyjnie dobrać strategię leczenia.
Prewencja, nie interwencja – wysiłek tylko pod kontrolą
Próba wysiłkowa pozostaje jednym z najlepiej dostępnych, a jednocześnie najbardziej niedocenianych narzędzi w prewencji i diagnostyce choroby niedokrwiennej serca. Pozwala nie tylko potwierdzić lub wykluczyć istotne niedokrwienie, ale też skutecznie określić ryzyko sercowo-naczyniowe u pacjentów z niejednoznacznymi objawami.
W grupie chorych zdolnych do wysiłku, z prawidłowym EKG spoczynkowym i umiarkowanym ryzykiem, test ten nadal powinien być pierwszym krokiem diagnostycznym – przed kosztowną diagnostyką obrazową lub inwazyjną. To podejście zgodne z wytycznymi i opłacalne klinicznie.
Wczesna identyfikacja niedokrwienia to nie tylko szansa na uniknięcie zawału – to również możliwość wdrożenia skutecznej terapii zanim dojdzie do nieodwracalnych zmian.
Źródła
- Edvardsen, T., Asch, F. M., Davidson, B., Delgado, V., DeMaria, A., Dilsizian, V., Gaemperli, O., Garcia, M. J., Kamp, O., Lee, D. C., Neglia, D., Neskovic, A. N., Pellikka, P. A., Plein, S., Sechtem, U., Shea, E., Sicari, R., Villines, T. C., Lindner, J. R., & Popescu, B. A. (2022). Non-Invasive Imaging in Coronary Syndromes: Recommendations of The European Association of Cardiovascular Imaging and the American Society of Echocardiography, in Collaboration with The American Society of Nuclear Cardiology, Society of Cardiovascular Computed Tomography, and Society for Cardiovascular Magnetic Resonance. Journal of the American Society of Echocardiography : official publication of the American Society of Echocardiography, 35(4), 329–354. https://doi.org/10.1016/j.echo.2021.12.012
- Ohman, E. M. (2016). Chronic stable angina. The New England Journal of Medicine, 374(12), 1167–1176. https://doi.org/10.1056/NEJMcp1502240
- Franklin, B. A., Thompson, P. D., Al-Zaiti, S. S., Albert, C. M., Hivert, M. F., Levine, B. D., Lobelo, F., Madan, K., Sharrief, A. Z., Eijsvogels, T. M. H., & American Heart Association Physical Activity Committee of the Council on Lifestyle and Cardiometabolic Health; Council on Cardiovascular and Stroke Nursing; Council on Clinical Cardiology; and Stroke Council (2020). Exercise-Related Acute Cardiovascular Events and Potential Deleterious Adaptations Following Long-Term Exercise Training: Placing the Risks Into Perspective-An Update: A Scientific Statement From the American Heart Association. Circulation, 141(13), e705–e736. https://doi.org/10.1161/CIR.0000000000000749
- Bourque, J. M., & Beller, G. A. (2015). Value of exercise stress electrocardiography for risk stratification in patients with suspected or known coronary artery disease in the era of advanced imaging technologies. JACC: Cardiovascular Imaging, 8(11), 1309–1321. https://doi.org/10.1016/j.jcmg.2015.09.006