Wyszukaj w publikacjach
Jak więcej się ruszać? Rady, które można przekazać pacjentom

Aktywność fizyczna jest jednym z fundamentów prewencji pierwotnej i wtórnej wielu chorób przewlekłych, a także elementem wspierającym dobrostan psychiczny i jakość życia. Mimo jednoznacznych wytycznych Światowej Organizacji Zdrowia (WHO), większość dorosłych nie osiąga zalecanego poziomu aktywności. W praktyce POZ ważne jest nie tylko przypominanie pacjentom o znaczeniu ruchu, lecz także realne wspieranie ich w modyfikacji zachowań i pokonywaniu barier.
Zalecenia dotyczące aktywności fizycznej dla poszczególnych grup pacjentów
W 2020 roku WHO opublikowała zaktualizowane wytyczne dotyczące aktywności fizycznej i zachowań siedzących, obejmujące różne grupy wiekowe i sytuacje kliniczne.
Zalecenia WHO z 2020 r. dotyczące aktywności fizycznej
| Dzieci i młodzież (5–17 lat) | Dorośli (18–64 lata) | Osoby starsze (65+) |
|---|---|---|
Średnio ≥60 minut dziennie aktywności o umiarkowanej do wysokiej intensywności. Co najmniej 3 razy w tygodniu aktywności wzmacniające mięśnie i kości. | 150–300 minut aktywności aerobowej o umiarkowanej intensywności tygodniowo lub 75–150 minut aktywności o wysokiej intensywności lub równoważna kombinacja obu. Trening siłowy co najmniej 2 razy w tygodniu. Dodatkowe korzyści przy przekroczeniu 300 min aktywności umiarkowanej. Ograniczenie czasu spędzanego w pozycji siedzącej i rekomendacja większej aktywności w ciągu dnia. | Takie same wytyczne jak dla młodszych dorosłych. Dodatkowo: ćwiczenia równoważne, siłowe i funkcjonalne co najmniej 3 razy tygodniowo – skutecznie zmniejszają ryzyko upadków i poprawiają sprawność. |
Jak skutecznie rozmawiać z pacjentami o aktywności fizycznej?
1. Personalizacja przekazu
Zalecenia dotyczące aktywności fizycznej są skuteczniejsze, gdy są osadzone w indywidualnym kontekście zdrowotnym i życiowym pacjenta. Lekarze powinni:
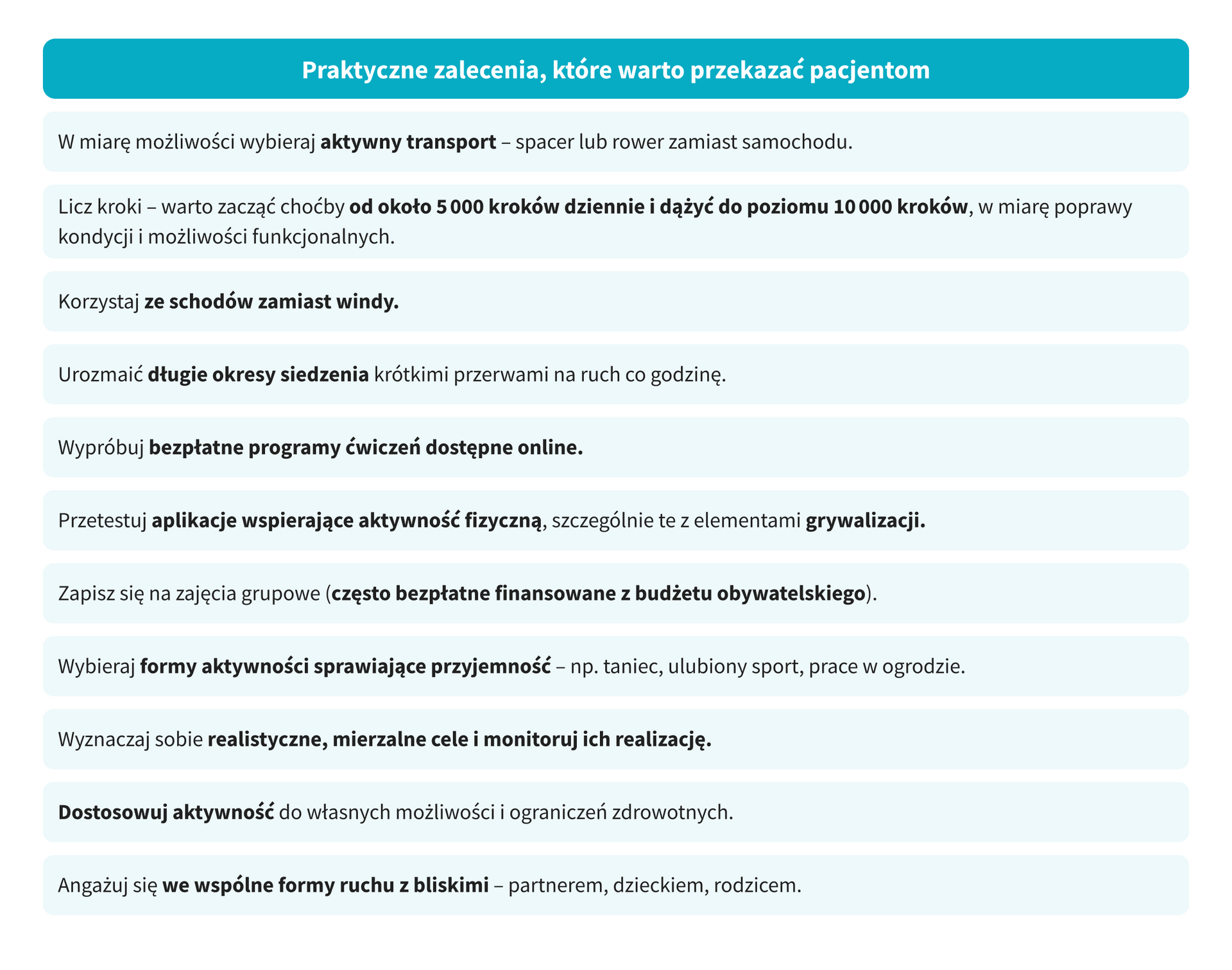
- odnosić się do konkretnych, bliskich celów pacjenta, takich jak zmniejszenie bólu, poprawa snu, zapobieganie leczeniu farmakologicznemu lub operacyjnemu;
- pomagać w tworzeniu realistycznych i wykonalnych planów działania (tzw. coping planning), uwzględniających możliwe przeszkody i sposoby ich przezwyciężenia;
- unikać ogólników – sformułowania typu „proszę się więcej ruszać” są zbyt niesprecyzowane i mało motywujące. Zalecenia powinny zawierać konkretne propozycje aktywności i sytuacje, w których można je wdrożyć.
2. Uwzględnienie kontekstu życia pacjenta
Skuteczność rekomendacji wzrasta, gdy są one zgodne z rzeczywistością pacjenta. Należy:
- uwzględniać czynniki środowiskowe, ekonomiczne i społeczne (np. dostępność bezpłatnych form ruchu, bariery pogodowe, brak czasu);
- rozszerzyć definicję aktywności fizycznej – poza klasycznym treningiem należy promować aktywności takie jak spacery, prace domowe, jazda na rowerze, taniec czy ogrodnictwo;
- unikać automatycznych sugestii typu „zapisz się na siłownię”, które często są źródłem frustracji lub niechęci.
3. Empatyczna i pozbawiona oceny komunikacja
Zalecenia powinny być formułowane w sposób taktowny i wspierający. Lekarze powinni:
- unikać łączenia aktywności fizycznej wyłącznie z redukcją masy ciała, co może wywoływać opór lub poczucie winy;
- nie oceniać pacjenta na podstawie wyglądu ani nie zakładać jego poziomu aktywności;
- prowadzić rozmowę z uwzględnieniem emocji pacjenta, podobnie jak przy omawianiu trudnych decyzji medycznych.
Źródła
- Knittle, K., Nurmi, J., Crutzen, R., Hankonen, N., Beattie, M., & Dombrowski, S. U. (2018). How can interventions increase motivation for physical activity? A systematic review and meta-analysis. Health psychology review, 12(3), 211-230.
- Corepal, R., Best, P., O’neill, R., Tully, M. A., Edwards, M., Jago, R., ... & Hunter, R. F. (2018). Exploring the use of a gamified intervention for encouraging physical activity in adolescents: a qualitative longitudinal study in Northern Ireland. BMJ open, 8(4), e019663.
- Urząd Miasta Poznania. (2025). Tanecznym krokiem po zdrowe życie [Projekt nr 494]. Poznański Budżet Obywatelski 2025. https://pbo25.um.poznan.pl/i/pbo25/proposal/494-Tanecznym_krokiem_po_zdrowe_%C5%BCycie [ostatni dostęp: 11.05.2025 r.]
- Reddeman, L., Bourgeois, N., Angl, E. N., Heinrich, M., Hillier, L., Finn, H., ... & Ivers, N. M. (2019). How should family physicians provide physical activity advice?: Qualitative study to inform the design of an e-health intervention. Canadian Family Physician, 65(9), e411-e419.
- Bull, F. C., Al-Ansari, S. S., Biddle, S., Borodulin, K., Buman, M. P., Cardon, G., ... & Willumsen, J. F. (2020). World Health Organization 2020 guidelines on physical activity and sedentary behaviour. British journal of sports medicine, 54(24), 1451-1462.