Wyszukaj w publikacjach
Ostre rozdęcie kątnicy bez mechanicznej przeszkody – czy to zespół Ogilviego?
Ostre rozdęcie kątnicy bez wykrywalnej mechanicznej przeszkody to poważny stan kliniczny, określany jako ostre rozdęcie okrężnicy rzekome (ang. ACPO – acute colonic pseudo-obstruction), znane również jako zespół Ogilviego. Choroba ta, choć rzadka, stanowi istotne wyzwanie diagnostyczne i terapeutyczne, zwłaszcza w kontekście konieczności szybkiej identyfikacji pacjentów wymagających pilnej hospitalizacji.
Zespół Ogilviego – kluczowe mechanizmy
Zespół Ogilviego to ostre rozdęcie jelita grubego, najczęściej obejmujące kątnicę i wstępnicę, które występuje bez obecności organicznej, mechanicznej przeszkody w świetle jelita. Kluczową rolę odgrywa dysfunkcja autonomicznego układu nerwowego, prowadząca do przewagi pobudzenia układu współczulnego lub zahamowania przywspółczulnego unerwienia okrężnicy. Taka dysregulacja powoduje zaburzenie motoryki jelitowej i progresywne rozdęcie kątnicy, co, jeśli nieleczone, może doprowadzić do jej niedokrwienia i perforacji.
Ostra pseudoniedrożność jelita grubego – kto jest narażony?
Zespół Ogilviego występuje najczęściej u pacjentów hospitalizowanych, ciężko chorych lub po niedawnych zabiegach chirurgicznych. Do pozostałych czynników ryzyka należą:
- choroby neurologiczne – udar mózgu, choroba Parkinsona, stwardnienie rozsiane, urazy rdzenia kręgowego;
- ciężkie infekcje – sepsa, zapalenie płuc, zakażenia układu moczowego;
- leczenie farmakologiczne – opioidy, leki antycholinergiczne, neuroleptyki, blokery kanału wapniowego;
- zaburzenia elektrolitowe – hipokaliemia, hipomagnezemia, hipokalcemia;
- choroby metaboliczne – cukrzyca z neuropatią, niedoczynność tarczycy;
- urazy – szczególnie rozległe urazy wielonarządowe.
Objawy ostrego rozdęcia jelita grubego
Typowy pacjent z zespołem Ogilviego to osoba z wywiadem obciążonym jednym lub więcej wymienionymi czynnikami ryzyka, u której w ciągu 24–72 godzin rozwija się:
- postępujące rozdęcie brzucha – jest to najbardziej charakterystyczny objaw, często bardzo nasilony;
- ból o charakterze rozlanym, często umiarkowany, rzadko kolkowy;
- nudności i wymioty – zazwyczaj o mniejszym nasileniu niż w mechanicznej niedrożności jelit;
- zatrzymanie gazów i stolca (chociaż początkowo perystaltyka może być obecna) – objaw ten może prowadzić do mylnych wniosków o niedrożności mechanicznej.
W badaniu przedmiotowym dominuje widoczne rozdęcie brzucha, które może być asymetryczne. Przy osłuchiwaniu mogą być słyszalne osłabione lub prawidłowe szmery perystaltyczne, co odróżnia ten stan od typowej niedrożności mechanicznej, gdzie często obserwuje się wzmożoną perystaltykę (tzw. „przelewania”).
Objawy otrzewnowe pojawiają się późno i zawsze sugerują rozwijające się powikłania, takie jak niedokrwienie lub perforacja jelita, co stanowi bezpośrednie zagrożenie życia.
Zespół Ogilviego a niedrożność mechaniczna
Kluczowe wyzwanie w diagnostyce zespołu Ogilviego to odróżnienie go od niedrożności mechanicznej. To rozróżnienie jest fundamentalne, ponieważ decyduje o dalszym postępowaniu.
Obraz kliniczny pseudoniedrożności (obecność wzdęcia, zatrzymania gazów i stolca) może łudząco sugerować obturację (np. guzem jelita grubego, skrętem jelita, zrostami pooperacyjnymi). Odwlekanie diagnostyki obrazowej może skutkować perforacją rozdętej kątnicy.
RTG jamy brzusznej
RTG to badanie wstępne. Uwidacznia rozdęcie kątnicy i wstępnicy (lub całej okrężnicy), często znaczne, bez typowych dla mechanicznej niedrożności poziomów płynów ani cech obturacji dystalnej. Gaz obecny jest zazwyczaj w okrężnicy, a jelita cienkiego nie są znacznie rozdęte.
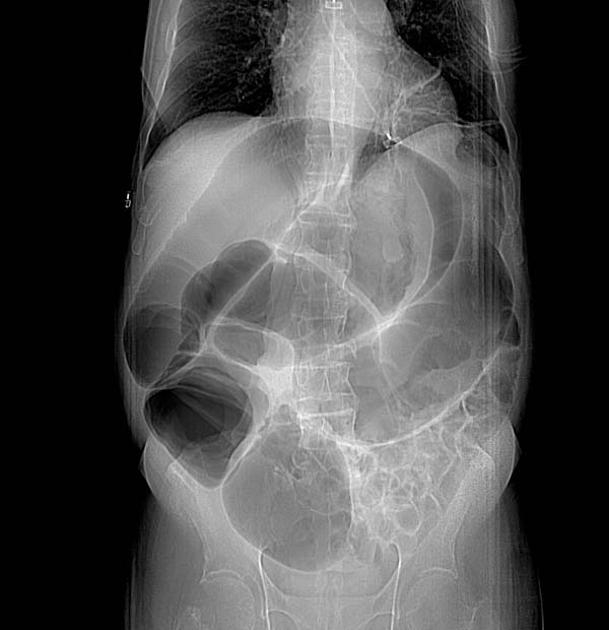
TK jamy brzusznej z kontrastem
TK umożliwia definitywne wykluczenie przeszkody mechanicznej w świetle jelita (np. guza, kamienia żółciowego, skrętu) oraz dokładną ocenę stopnia rozdęcia jelita grubego. Pozwala również na ocenę ewentualnych cech niedokrwienia ściany jelita (np. pogrubienie ściany, obecność płynu okołojelitowego) lub perforacji (wolny gaz w jamie brzusznej).
Ważne!
Średnica kątnicy powyżej 12 cm znacząco zwiększa ryzyko perforacji i wymaga natychmiastowej interwencji.
Zespół Ogilviego – operacja czy leczenie zachowawcze?
Leczenie zespołu Ogilviego jest wieloetapowe i zależy od stopnia zaawansowania oraz reakcji na terapię.
Leczenie zachowawcze
Jest to początkowe postępowanie u pacjentów bez cech perforacji lub niedokrwienia jelit.
Obejmuje:
- odstawienie leków upośledzających perystaltykę – wszelkie opioidy, leki antycholinergiczne, neuroleptyki, jeśli to możliwe i bezpieczne;
- korektę zaburzeń elektrolitowych – w szczególności wyrównanie poziomu potasu, magnezu i wapnia;
- odbarczenie żołądka przez sondę nosowo-żołądkową – może zmniejszyć nudności i wymioty,
- mobilizację pacjenta – jeśli to możliwe; wczesne uruchamianie pacjenta może wspomagać perystaltykę jelit.
Neostygmina (inhibitor acetylocholinoesterazy) jest lekiem z wyboru u pacjentów, którzy nie reagują na leczenie zachowawcze w ciągu 24–48 godzin, a średnica kątnicy przekracza 10–12 cm. Stosowana dożylnie, zwiększa stężenie acetylocholiny w szczelinie synaptycznej, co wzmacnia skurcze mięśni gładkich jelita. Należy pamiętać o ryzyku działań niepożądanych, takich jak bradykardia, skurcz oskrzeli i nadmierne ślinienie, dlatego jej podawanie musi odbywać się pod ścisłą kontrolą EKG i ciśnienia krwi.
Leczenie interwencyjne
Endoskopowe odbarczenie okrężnicy (kolonoskopia dekompresyjna) to metoda z wyboru u chorych nieodpowiadających na leczenie farmakologiczne lub w przypadku nawrotów. Kolonoskopia pozwala na usunięcie gazów z rozdętego jelita i może przynieść natychmiastową ulgę. Zabieg wymaga doświadczenia endoskopisty i jest obarczony niewielkim ryzykiem perforacji.
Leczenie chirurgiczne
Zabieg operacyjny (np. hemikolektomia prawostronna, ceko- lub kolostomia odbarczająca) – jest zarezerwowany dla przypadków powikłanych:
- niedokrwienia,
- perforacji jelita,
- braku skuteczności terapii zachowawczej i endoskopowej.
Jest to postępowanie ratujące życie, ale obarczone znacznym ryzykiem powikłań.
Źródła
- Gajewski P. (2024) Interna Szczeklika 2024/2025 – mały podręcznik. Medycyna Praktyczna
- Khan, Z., Challand, C. P., & Lee, M. J. (2025). Management of acute colonic pseudo-obstruction: opportunities to improve care?. Annals of the Royal College of Surgeons of England, 107(2), 106–111. https://doi.org/10.1308/rcsann.2024.0017
- Ahmed, S., & Sharman, T. (2023). Intestinal Pseudo-Obstruction. In StatPearls. StatPearls Publishing.
- Popazu, C., Toma, A., Mihalache, D., Duca, O. M., Firescu, D., & Voicu, D. F. (2025). Unlocking the Potential of Cecostomies: A Valuable Lifesaving Procedure in Emergency Surgery for Colonic Obstructions. Life (Basel, Switzerland), 15(1), 101. https://doi.org/10.3390/life15010101




![PKwPOZ_Gastroenterologia_Oś_mózg-jelito[jesień2025]](https://cdn.remedium.md/image/video_thumbnail/2025/11/27/09/prof-dr-hab-n-med-wojciech-marlicz-png-69280c6158095.png)