Wyszukaj w publikacjach
Leczenie trądziku odwróconego – od antybiotyków po terapie biologiczne
Trądzik odwrócony (ang. HS – hidradenitis suppurativa) jest przewlekłą, nawrotową dermatozą zapalną, która w Polsce dotyczy niewielkiej grupy pacjentów – szacuje się, że liczba chorych sięga kilkuset osób – jednak choroba ta w sposób niezwykle istotny wpływa na ich codzienne funkcjonowanie.
Objawy kliniczne i przebieg trądziku odwróconego
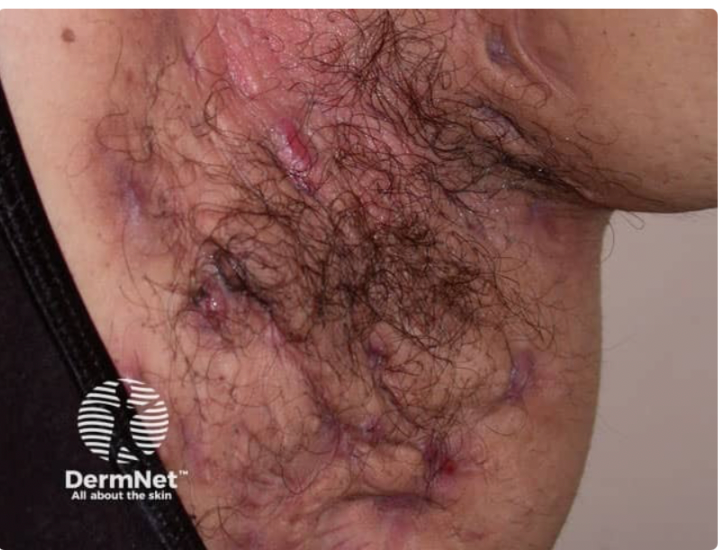
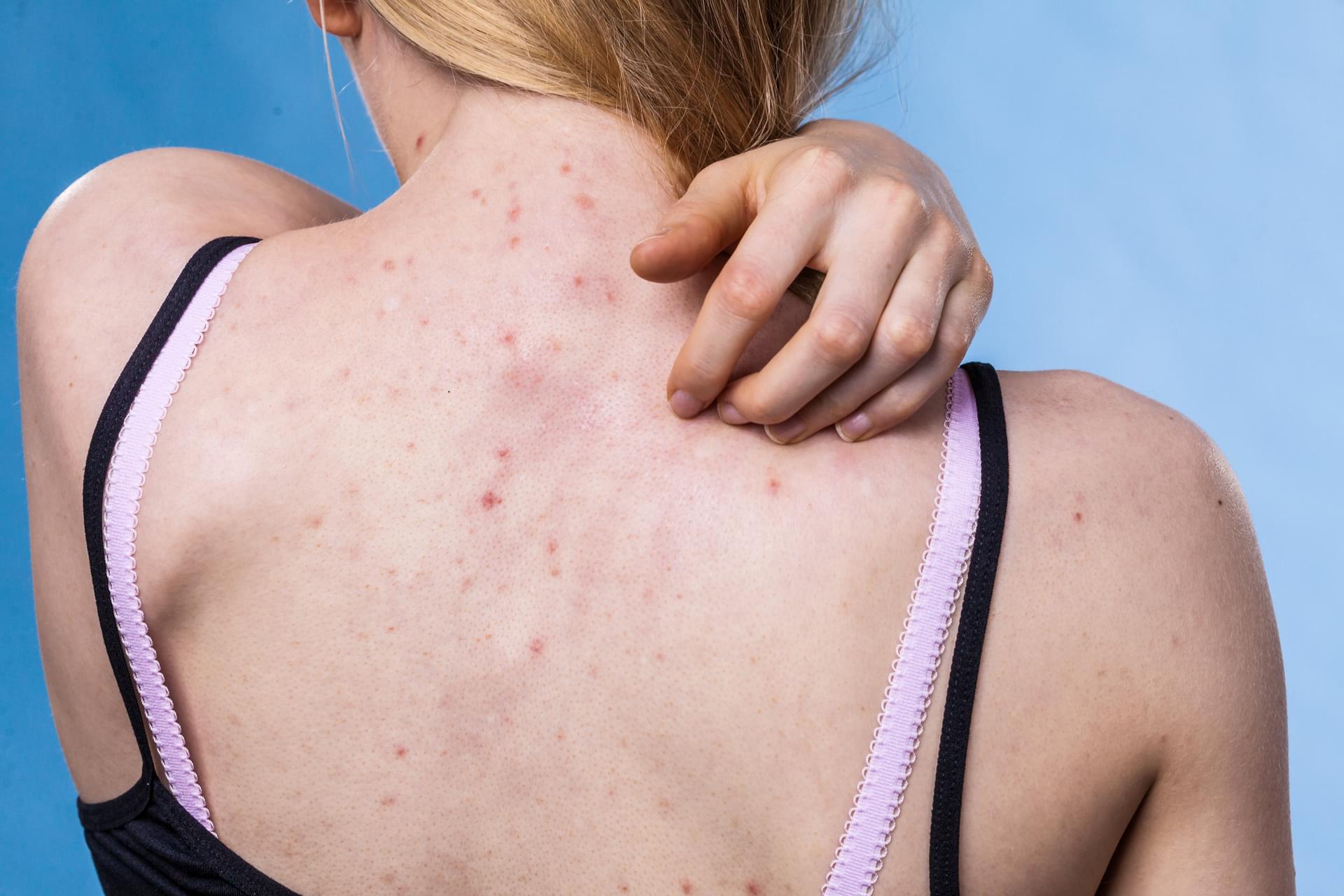
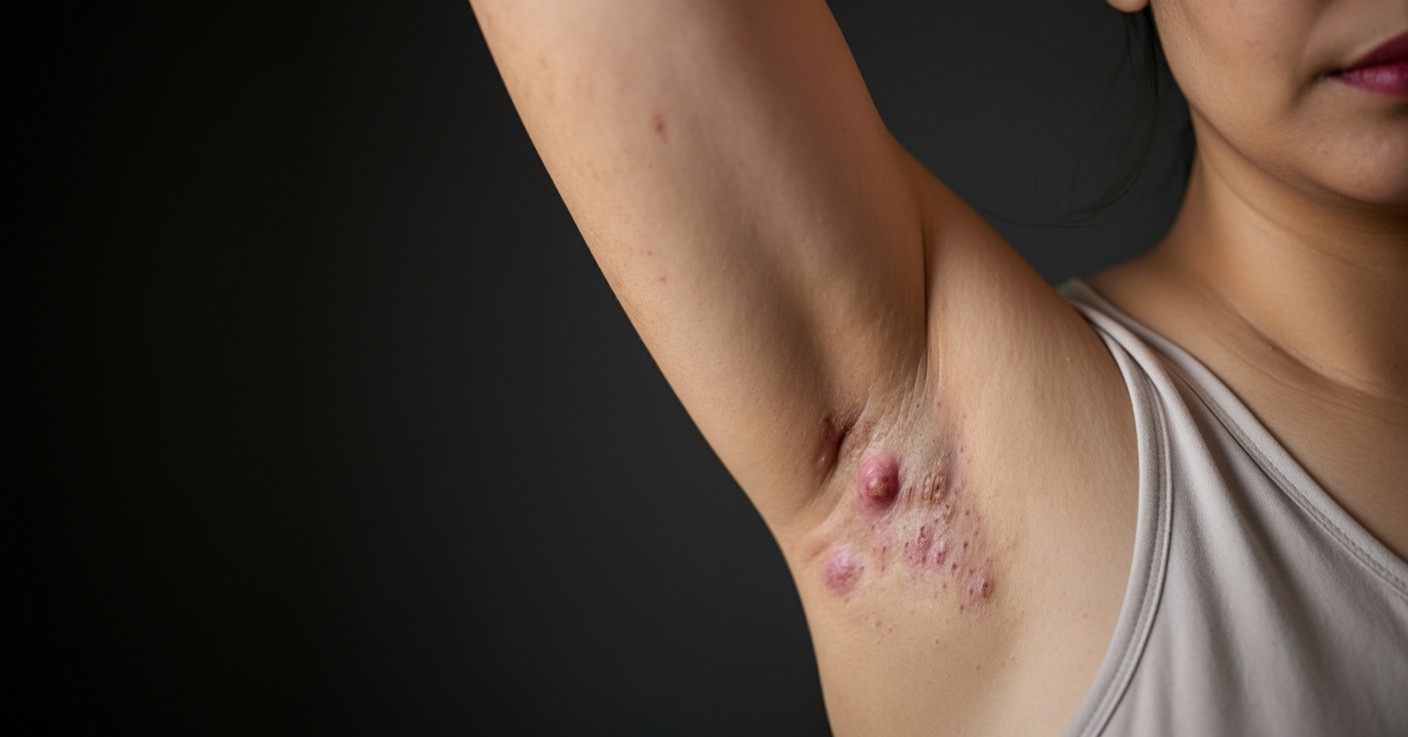
HS rozwija się zazwyczaj w młodym wieku dorosłym, częściej u kobiet, a pierwsze objawy często pojawiają się po okresie dojrzewania. Początkowo pacjenci zauważają niewielkie, bolesne guzki zapalne w okolicach występowania gruczołów apokrynowych: pach, pachwin, pośladków czy w okolicy narządów płciowych. Zmiany te mają skłonność do powiększania się, tworzenia ropni, a następnie przewlekłych przetok i blizn. Charakterystyczne jest ich nawrotowe występowanie w tych samych lokalizacjach. W miarę postępu choroby obraz kliniczny staje się coraz bardziej złożony – od pojedynczych ropni po rozległe sieci przetok, które mogą utrudniać poruszanie się, siedzenie czy codzienną aktywność. Pacjenci skarżą się nie tylko na ból i ropną wydzielinę, ale także na wstyd związany z nieprzyjemnym zapachem i widocznymi zmianami.
Skala Hurleya dzieli trądzik odwrócony na trzy stadia w zależności od nasilenia zmian.
- Stadium I: Pojedyncze lub mnogie ropnie bez przetok i bliznowacenia.
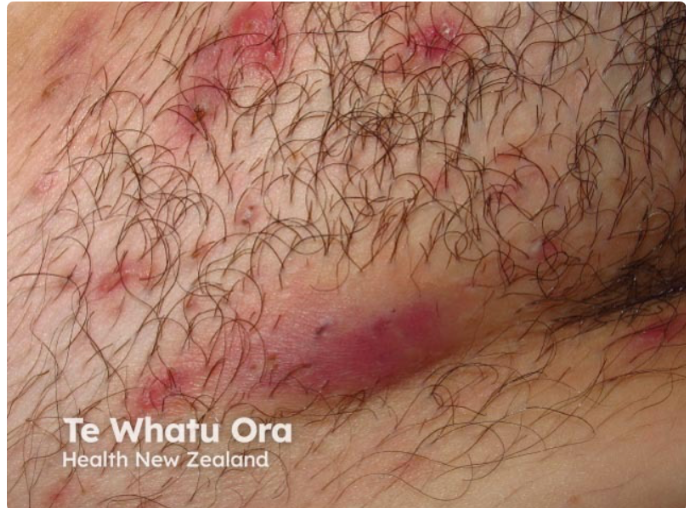
- Stadium II: Nawracające ropnie z tworzeniem przetok i bliznowaceniem.
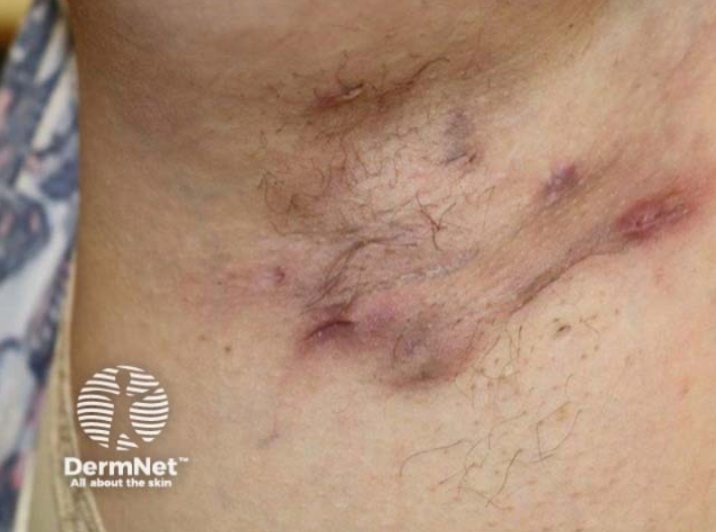
- Stadium III: Liczne, rozsiane i połączone ze sobą kanały i ropnie, obejmujące cały obszar danej lokalizacji.
Patogeneza HS – dlaczego choroba jest tak trudna do leczenia?
Patogeneza HS nie jest do końca poznana. Wiadomo jednak, że w jej rozwoju uczestniczą zaburzenia odpowiedzi immunologicznej, czynniki genetyczne, środowiskowe i hormonalne. Podkreśla się również rolę chorób współistniejących, zwłaszcza otyłości i cukrzycy, które zwiększają ryzyko wystąpienia oraz cięższy przebieg choroby. Złożoność mechanizmów leżących u podstaw HS sprawia, że terapia stanowi prawdziwe wyzwanie kliniczne.
Hidradenitis suppurativa jest chorobą przewlekłą i obecnie nie ma możliwości jej całkowitego wyleczenia. Leczenie ma na celu wprowadzenie pacjenta w remisję, zmniejszenie częstości nawrotów oraz ograniczenie powstawania blizn i przetok.
Strategie terapeutyczne w hidradenitis suppurativa
Wybór strategii terapeutycznej zależy od stopnia zaawansowania choroby, obecności chorób współistniejących oraz odpowiedzi pacjenta na wcześniejsze leczenie.
| Grupa leków / metoda | Przykłady | Mechanizm działania |
|---|---|---|
Antybiotyki miejscowe | przeciwbakteryjne, przeciwzapalne | |
Antybiotyki ogólne | hamowanie wzrostu bakterii, działanie immunomodulujące | |
Leczenie hormonalne | doustne leki antykoncepcyjne z antyandrogenem, spironolakton | hamowanie wpływu androgenów |
W praktyce klinicznej najlepsze efekty w leczeniu HS uzyskuje się poprzez łączenie różnych strategii terapeutycznych. Antybiotyki doustne są często stosowane w początkowych fazach terapii w celu opanowania ostrego stanu zapalnego, natomiast leczenie biologiczne (najczęściej adalimumab) wprowadza się u pacjentów z umiarkowanymi i ciężkimi postaciami choroby, szczególnie w przypadku nawracających zmian pomimo wcześniejszych terapii. W ciężkich postaciach Hurley II–III optymalne wyniki uzyskuje się, łącząc leczenie biologiczne z interwencjami chirurgicznymi – zabiegami laserowymi, nacięciami ropni czy szerokim wycięciem zmian. Takie podejście pozwala jednocześnie redukować aktywny stan zapalny i usuwać przetrwałe zmiany anatomiczne, które same w sobie stanowią źródło kolejnych nawrotów. W każdym przypadku niezbędnym elementem jest leczenie wspomagające – bez tego nawet najbardziej zaawansowane terapie mogą nie przynieść trwałego efektu.
Leczenie wspomagające w HS – styl życia, pielęgnacja, wsparcie psychologiczne
Obok farmakoterapii i zabiegów chirurgicznych niezwykle ważnym elementem postępowania w HS jest leczenie wspomagające. Obejmuje ono działania mające na celu modyfikację czynników ryzyka oraz poprawę jakości życia pacjentów. Kluczowe znaczenie ma redukcja masy ciała, ponieważ otyłość jest jednym z głównych czynników sprzyjających rozwojowi i progresji choroby – zmniejszenie masy ciała wiąże się z redukcją stanu zapalnego i poprawą odpowiedzi na leczenie biologiczne. Istotnym aspektem jest także zaprzestanie palenia tytoniu, które jednoznacznie wiąże się z cięższym przebiegiem HS i częstszymi nawrotami.
Pacjenci powinni być edukowani w zakresie odpowiedniej pielęgnacji skóry – zaleca się stosowanie łagodnych środków myjących, unikanie mechanicznego drażnienia skóry, noszenie przewiewnej odzieży oraz higienę ran w przypadku obecności przetok czy wycieków. Nie można pominąć także leczenia bólu, które stanowi codzienny problem chorych i wymaga często stosowania zarówno leków przeciwbólowych, jak i interwencji miejscowych. Wsparcie psychologiczne, a w niektórych przypadkach także psychiatryczne, odgrywa równie ważną rolę, ponieważ przewlekła choroba i jej stygmatyzujące objawy wiążą się z wysokim odsetkiem depresji i zaburzeń lękowych.
Podsumowanie – najważniejsze wnioski dla praktyki klinicznej
Leczenie trądziku odwróconego wymaga indywidualizacji strategii terapeutycznej i często wielospecjalistycznego podejścia. Antybiotyki są skuteczne głównie w krótkotrwałym leczeniu zaostrzeń, podczas gdy terapie biologiczne – zwłaszcza adalimumab – stanowią przełom w przewlekłym leczeniu HS. Trwające badania nad inhibitorami IL-17, IL-1 oraz JAK dają nadzieję na dalszą poprawę rokowania u pacjentów z ciężkimi postaciami tej choroby.