Wyszukaj w poradnikach
Żylaki kończyn dolnych
Krótka teoria
Żylakami nazywamy trwałe poszerzenie żył powierzchownych >3mm powstające w przebiegu przewlekłej niewydolności żylnej (PNŻ). Patogeneza tego procesu jest złożona, jednak podstawowym czynnikiem prowadzącym do rozwoju PNŻ jest nadciśnienie żylne, będące wynikiem upośledzenia funkcji zastawek żylnych i ścian naczyń. Żylaki kończyn dolnych występują najczęściej u chorych po 40. r.ż., częściej u kobiet, a zachorowalność zwiększa się znacząco wraz z wiekiem. Charakter zmian towarzyszących PNŻ jest zróżnicowany w zależności od stadium choroby, klasyfikacją służącą do ich oceny jest skala CEAP.
Wywiad
W wywiadzie zapytaj przede wszystkim o czynniki ryzyka wystąpienia PNŻ:
- Czy żylaki kończyn dolnych występowały/występują u członków rodziny, a w szczególności rodziców? - czynniki genetyczne;
- Czy praca pacjenta wymaga długotrwałego przebywania w pozycji stojącej?
- Czy tryb życia pacjenta można określić jako siedzący? - brak aktywności fizycznej prowadzi do upośledzenia mechanizmów odpływu krwi żylnej przez żyły głębokie kończyn dolnych;
- Czy chory zgłasza przewlekłe występowanie zaparć?
- Czy chora stosuje doustną antykoncepcje hormonalną lub jest w ciąży?
- Czy pacjent przebył epizod zakrzepicy żył głębokich kończyn dolnych lub wie, że choruje na żylną chorobę zakrzepowo-zatorową? - przebyte epizody ZŻG są bezpośrednią przyczyną powstawania żylaków wtórnych;
- Czy choremu zdarzało się odczuwać uczucie nadmiernej „ciężkości” lub „pełności”, a ustąpienie tych objawów następowało po odpoczynku lub uniesieniu kończyn w górze?
Ocena kliniczna pacjenta
- Oceń predyspozycje pacjenta do wystąpienia PNŻ:
- wiek - im starszy chory, tym większe ryzyko,
- płeć - żeńska związana z wyższym ryzykiem,
- masa ciała - otyłość jako czynnik ryzyka,
- wzrost - wysoki wzrost jako czynnik ryzyka,
- ciąża.
- Przeanalizuj zgłaszane objawy podmiotowe:
- uczucie ciężkości nóg,
- tępy ból,
- kurcze mięśni łydek, zespół niespokojnych nóg,
- nasilenie objawów wieczorem,
- ustępowanie objawów po odpoczynku,
- ustępowanie objawów po uniesieniu kończyn.
- Obejrzyj pacjenta:
- obecność teleangiektazji - drobnych fioletowych/sinoczerwonych miotełkowatych lub siateczkowatych sieci żylnych,
- obecność widocznych szerokich, skręconych żylaków żył powierzchownych (odpiszczelowej i odstrzałkowej),
- obrzęki kończyn,
- zmiany troficzne skóry - czerwonobrunatne przebarwienia i plamy, ogniska zaniku skóry, lipodermatoskleroza (obraz odwróconej butelki od szampana),
- utrzymujący się stan zapalny skóry i tkanki podskórnej,
- wyprysk - zmiany zapalne skóry, świąd, osutka, nadkażenie zmian,
- obecność owrzodzeń żylnych - typowo nad kostką przyśrodkową w ⅓ dystalnej goleni, mogą obejmować cały obwód).
- Oceń pacjenta w skali CEAP - służącej do oceny klinicznej (składowa C) zaawansowania zmian w przebiegu przewlekłej niewydolności żylnej.
- Rozważ wykonanie czynnościowych prób opaskowych pozwalających oceniających zaawansowanie i zajęcie poszczególnych części układu żylnego - próby tracą obecnie znaczenie na rzecz badań dopplerowskich
- próba Perthesa,
- próba Pratta,
- próba Trendelenburga,
- próba Trendelenburga odwrotna.
- Sprawdź bolesność uciskową i zbadaj objaw Homansa - oceń, czy u pacjenta występuje również zakrzepica żył głębokich, będąca jedną z przyczyn powstawania żylaków wtórnych.
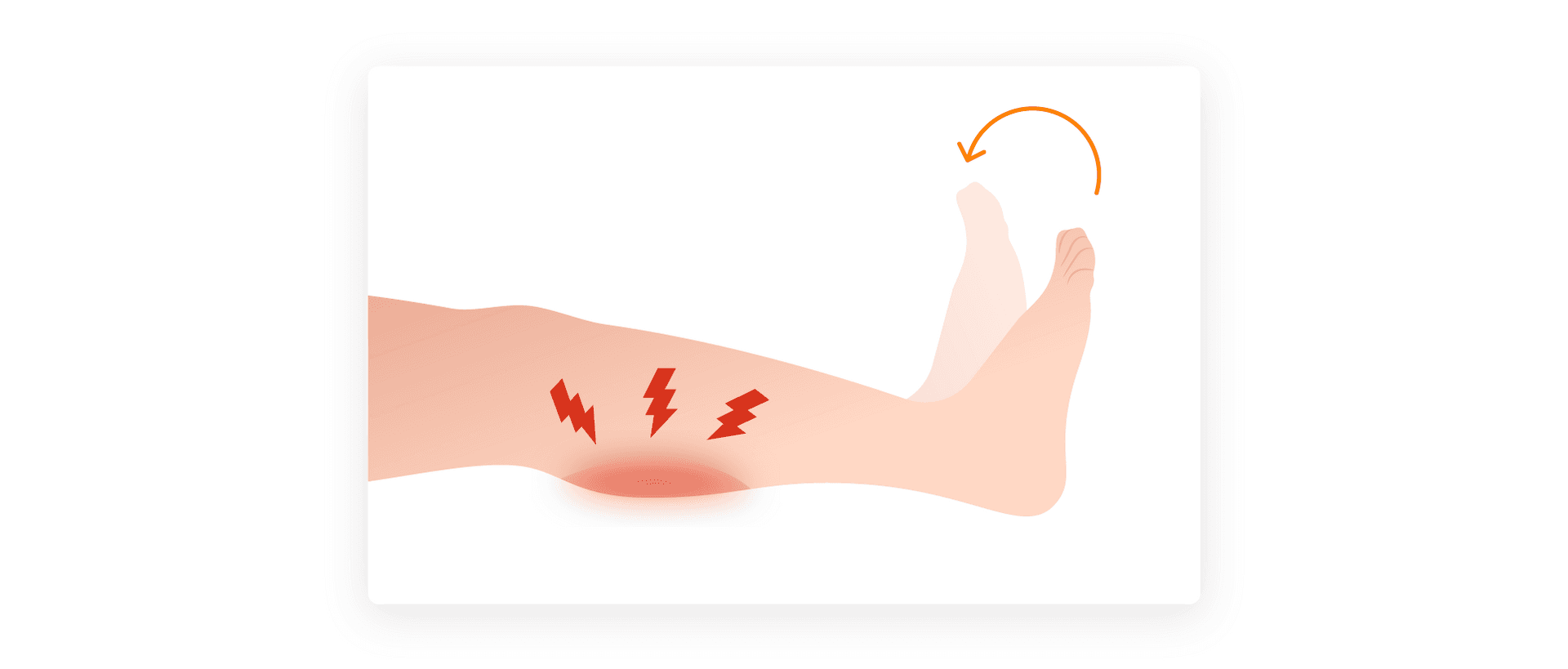
Grzbietowe zgięcie stopy (kończyna wyprostowana w stawie kolanowym) wywoła znaczną bolesność w obrębie łydki i dołu podkolanowego.
| Skala CEAP |
|---|
C (ocena objawów klinicznych) |
0 - zmiany niewidoczne i niewyczuwalne 1 - teleangiektazje i żylaki siatkowate 2 - żylaki 3 - obrzęk 4 - zmiany skórne (A: przebarwienie, wyprysk, B: lipodermatosclerosis) 5 - wygojone owrzodzenie 6 - czynne owrzodzenie |
E (ustalenie etiologii) |
EC - zespoły wrodzone EP - zmiany pierwotne o nieznanej przyczynie ES - zmiany nabyte (wtórne) ze znanych przyczyn |
A (lokalizacja anatomiczna) |
AS - żyły powierzchowne 1 - teleangiektazje i żylaki siatkowate 2 - żyła odpiszczelowa powyżej kolana 3 - żyła odpiszczelowa poniżej kolana 4 - żyła odstrzałkowa 5 - inne żyły powierzchowne AD - żyły głębokie 6 - żyła główna dolna 7 - żyła biodrowa wspólna 8 - żyła biodrowa wewnętrzna 9 - żyła biodrowa zewnętrzna 10 - żyły miednicy 11 - żyła udowa wspólna 12 - żyła udowa głęboka 13 - żyła udowa powierzchowna 14 - żyła podkolanowa 15 - żyły głębokie podudzia 16 - żyły mięśniowe AP — żyły przeszywające (tak zwane perforatory) 17 - żyły przeszywające uda 18 - żyły przeszywające podudzia |
P (przyczyny patofizjologiczne) |
PR — refluks PO — niedrożność PR,O — refluks i niedrożność |
Postępowanie diagnostyczne
- Rozpoznanie można postawić na podstawie wywiadu i badania przedmiotowego:
- typowe, często wieloletnie objawy niewydolności żylnej z towarzyszącymi czynnikami ryzyka,
- oglądanie kończyn dolnych oraz badanie palpacyjne skóry wzdłuż przebiegu żył,
- wykonanie i ocena wyników prób czynnościowych z opaską uciskową.
- Badanie USG Doppler żył jest metodą referencyjną umożliwiającą ocenę anatomii i czynności żył. Wykonywane jest w przypadku kwalifikacji pacjentów do leczenia zabiegowego lub nieoczywistej diagnostyki. Na badanie USG Doppler może skierować jedynie specjalista, stąd
Diagnostyka różnicowa: obrzęki kończyn dolnych.
Zalecenia
Zalecenia ogólne – głównym celem jest odciążenie układu żylnego i limfatycznego
- unikanie długiego stania lub siedzenia;
- przerwy w pracy – w pozycji stojącej wspinanie się kilka razy na palcach, marsz w miejscu w pozycji stojącej, zginanie grzbietowe stopy przy przebywaniu w pozycji siedzącej;
- prowadzenie zdrowego trybu życia — prawidłowa dieta i nawadnianie (2 l na dobę), regularna aktywność fizyczna;
- noszenie odpowiednio dobranych pończoch lub rajstop uciskowych — polecane również w czasie ciąży;
- zimny lub chłodny prysznic okolicy goleni;
- unikanie nadmiernej ekspozycji na słońce oraz unikanie kąpieli w wodzie powyżej 30°C;
- masaż kończyn dolnych;
- unoszenie kończyn dolnych o 30° na 20 minut 3 razy dziennie;
- unoszenie kończyn dolnych powyżej poziomu serca podczas odpoczynku.
Leczenie uciskowe – jest jedyną metodą spowalniającą rozwój PNŻ, stosowane także w profilaktyce:
- pończochy lub podkolanówki uciskowe (dobierane indywidualnie według zaleceń -> tabela);
- u chorych z owrzodzeniami żylnymi opaski uciskowe;
- przerywany ucisk pneumatyczny.

Klasy pończoch uciskowych i wskazania do ich stosowania
| klasa | ciśnienie | wskazania |
|---|---|---|
I | 20-30 | profilaktyka zakrzepicy żylnej, profilaktyka zakrzepicy i żylaków u ciężarnych, niewielkie żylaki podczas ciąży, ociężałość i męczliwość kończyn, niewielkie żylaki bez widocznych obrzęków, stan po operacji żylaków |
II | 30-40 | duże żylaki podczas ciąży, żylaki z nieznacznym obrzękiem, stan po zapaleniu żył powierzchownych, stan po skleroterapii żylaków, stan po wygojeniu małych owrzodzeń |
III | 40-50 | bardzo duże żylaki ze znacznym obrzękiem, stan po wygojeniu dużych owrzodzeń, obrzęki pourazowe, odwracalne obrzęki limfatyczne |
IV | 50-60 | ciężki zespół pozakrzepowy, nieodwracalne obrzęki limfatyczne |
Leczenie farmakologiczne – jako leczenie pomocnicze (nie zamiast leczenia uciskowego), leczenie z wyboru u chorych na PNŻ, u których leczenie chirurgiczne jest przeciwwskazane lub niemożliwe.
- Substancje stosowane w leczeniu farmakologicznym - preparaty OTC, dawkowanie według ChPL:
- sulodeksyd (np. Vessel Due F) – 2 kapsułki (500 LSU) 2 razy na dobę między posiłkami;
- rutyna i jej pochodne - 1 tabletka (500 mg) 2 razy na dobę przez 2–4 tygodni), następnie dawka początkowa lub podtrzymująca 1 tabletka (500 mg) 1 raz na dobę przez kilka tygodni;
- hesperydyna w preparatach łączonych - 2 tabletki na dobę, 1 tabletka rano i wieczorem;
- diosmina - 1 tabletka (600 mg) na dobę, podczas posiłku,
- escyna - 2 tabletki (40 mg) 3 razy na dobę;
- dobesylan wapnia - 500–1000 mg na dobę, po posiłku.
Sulodeksyd oraz preparaty pentoksyfiliny i prostaglandyny E1 mają udowodnione korzystne działanie w leczeniu owrzodzeń żylnych.
Leczenie inwazyjne – wskazane w zaawansowanej PNŻ, ze względów kosmetycznych, w przypadku wystąpienia powikłań żylaków (zapalenie, pęknięcie, krwawienia, zmiany troficzne)
Opieka specjalistyczna – w celu wykonania badania USG Doppler i dokładnej oceny wydolności układu żylnego należy skierować pacjenta do poradni chirurgii naczyniowej lub angiologicznej (zalecane od stadium C1 w skali CEAP).
Przykładowa wizyta
Wywiad
Pacjentka (lat 63) zgłasza się na wizytę z powodu utrzymującego się od kilku tygodni uczucia ciężkich i zmęczonych nóg. W przeszłości zdarzało jej się mieć podobne objawy, jednak nie utrzymywały się one tak długo. Objawy występują codziennie, ustępują podczas odpoczynku na kanapie. W wywiadzie uchyłkowatość jelita grubego, przewlekłe zaparcia, żylaki podudzi u matki i siostry. Na stałe przyjmuje syrop laktulozowy, stosuje dietę bogatoresztkową. Neguje alergie na leki i inne choroby przewlekłe.
Badanie przedmiotowe
Stan ogólny dobry. Pacjentka z kontaktem słowno-logicznym zachowanym. Temp 36,6 st. C. Na skórze dystalnej części podudzi i stawów skokowych widoczne liczne teleangiektazje, skóra podudzi niezmieniona. Żyły odpiszczelowe lewa i prawa widoczne, pnie żylne nadmiernie poszerzone, zmienione żylakowato. Niewielkie obrzęki stóp, stawów skokowych i dystalnych części podudzi. Skala CEAP - C3. Tkanka podskórna nadmiernie rozwinięta, BMI = 37,5 kg/m2. Gardło blade, migdałki bez nalotów, śluzówki różowe. Węzły chłonne niewyczuwalne palpacyjnie. Osłuchowo nad oboma polami płucnymi szmer pęcherzykowy prawidłowy, obecne ciche świsty. Opukowo bez zmian. Tony serca czyste, HR 80/min. BP 155/99 mmHg. Neurologicznie bez zmian. Zakres ruchów biernych i czynnych kończyn stosowny do wieku.
Zalecenia i leczenie
Zalecono unikanie nadmiernej ekspozycji na wysokie temperatury, przebywania w pozycji stojącej oraz regularną aktywność fizyczną. Skierowano do specjalisty chirurgii naczyniowej celem wykonania badania USG Doppler i szerszej diagnostyki. Zalecono sulodeksyd np. Vessel Due F – 2 kapsułki (500 LSU) 2 razy na dobę między posiłkami oraz regularne stosowanie pończoch samonośnych przeciwżylakowych uciskowych, II klasy kompresji (ucisk 30-40 mmHg). Zalecono kontynuację leczenia zaparć.
Kody ICD-10
Choroby układu krążenia
Referencje
- Andrzej Szczeklik (red.): Choroby wewnętrzne. Przyczyny, rozpoznanie i leczenie, tom I. Kraków: Wydawnictwo Medycyna Praktyczna, 2005, s. 105. ISBN 83-7430-031-0.
- https://podyplomie.pl/medical-tribune/17570,przewlekla-niewydolnosc-zylna-konczyn-dolnych
- Interna Szczeklika 2020. Medycyna Praktyczna, Kraków 2020.
- https://journals.viamedica.pl/forum_medycyny_rodzinnej/article/view/44054/31419
- Nicolaides, Ardrew & Kakkos, Stavros & Baekgaard, Niels & Comerota, Anthony & Maesenner, Marianne & Eklof, Bo & Giannoukas, Athanasios & Lugli, Marzia & Maleti, Oscar & Myers, Ken & Nelzén, Olle & Partsch, Hugo & Perrin, Michel. (2018). Management of chronic venous disorders of the lower limbs. Guidelines According to Scientific Evidence. Part I. International angiology : a journal of the International Union of Angiology. 37. 181-254. 10.23736/S0392-9590.18.03999-8.
- Narbutt J, Bowszyc-Dmochowska M, Kapińska-Mrowiecka M, et al. Chronic venous insufficiency – pathogenesis, diagnosis and pharmacological treatment. Diagnostic and therapeutic recommendations of the Polish Dermatological Society. Part II. Dermatology Review/Przegląd Dermatologiczny. 2018;105(4):486-497. doi:10.5114/dr.2018.78070.
- De Maeseneer MG, Kakkos SK, Aherne T, et al. Editor's Choice - European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs [published correction appears in Eur J Vasc Endovasc Surg. 2022 Aug-Sep;64(2-3):284-285]. Eur J Vasc Endovasc Surg. 2022;63(2):184-267. doi:10.1016/j.ejvs.2021.12.024
- Gloviczki P, Lawrence PF, Wasan SM, et al. The 2023 Society for Vascular Surgery, American Venous Forum, and American Vein and Lymphatic Society clinical practice guidelines for the management of varicose veins of the lower extremities. Part II: Endorsed by the Society of Interventional Radiology and the Society for Vascular Medicine. J Vasc Surg Venous Lymphat Disord. 2024;12(1):101670. doi:10.1016/j.jvsv.2023.08.011
- Narbutt J, Bowszyc-Dmochowska M, Kapińska-Mrowiecka M, et al. Chronic venous insufficiency – pathogenesis, diagnosis and pharmacological treatment. Diagnostic and therapeutic recommendations of the Polish Dermatological Society. Part II. Dermatology Review/Przegląd Dermatologiczny. 2018;105(4):486-497. doi:10.5114/dr.2018.78070.
- Jawień A, Filipiak K, Doroszko A, i in. Kompleksowa opieka nad pacjentem z chorobą naczyń obwodowych tętnic i żył — rekomendacje zespołu ekspertów 2023. Acta Angiologica. 2023;29:1–60. doi:10.5603/aa.2023.0008
- Charakterystyka Produktu Leczniczego, VESSEL DUE F (ostatni dostęp 16.04.2024)


