Wyszukaj w poradnikach
Podwyższone enzymy wątrobowe
Krótka teoria
Do najpowszechniej oznaczanych w diagnostyce chorób wątroby i dróg żółciowych enzymów należą aminotransferazy - alaninowa (ALT) i asparaginowa (AST) oraz fosfataza zasadowa (ALP) i gamma-glutamylotransferaza (GGTP). Badanie ich aktywności wraz ze stężeniem bilirubiny całkowitej i bezpośredniej jest dostępne w ramach podstawowej opieki zdrowotnej (POZ) i może nadać kierunek dalszej diagnostyce.
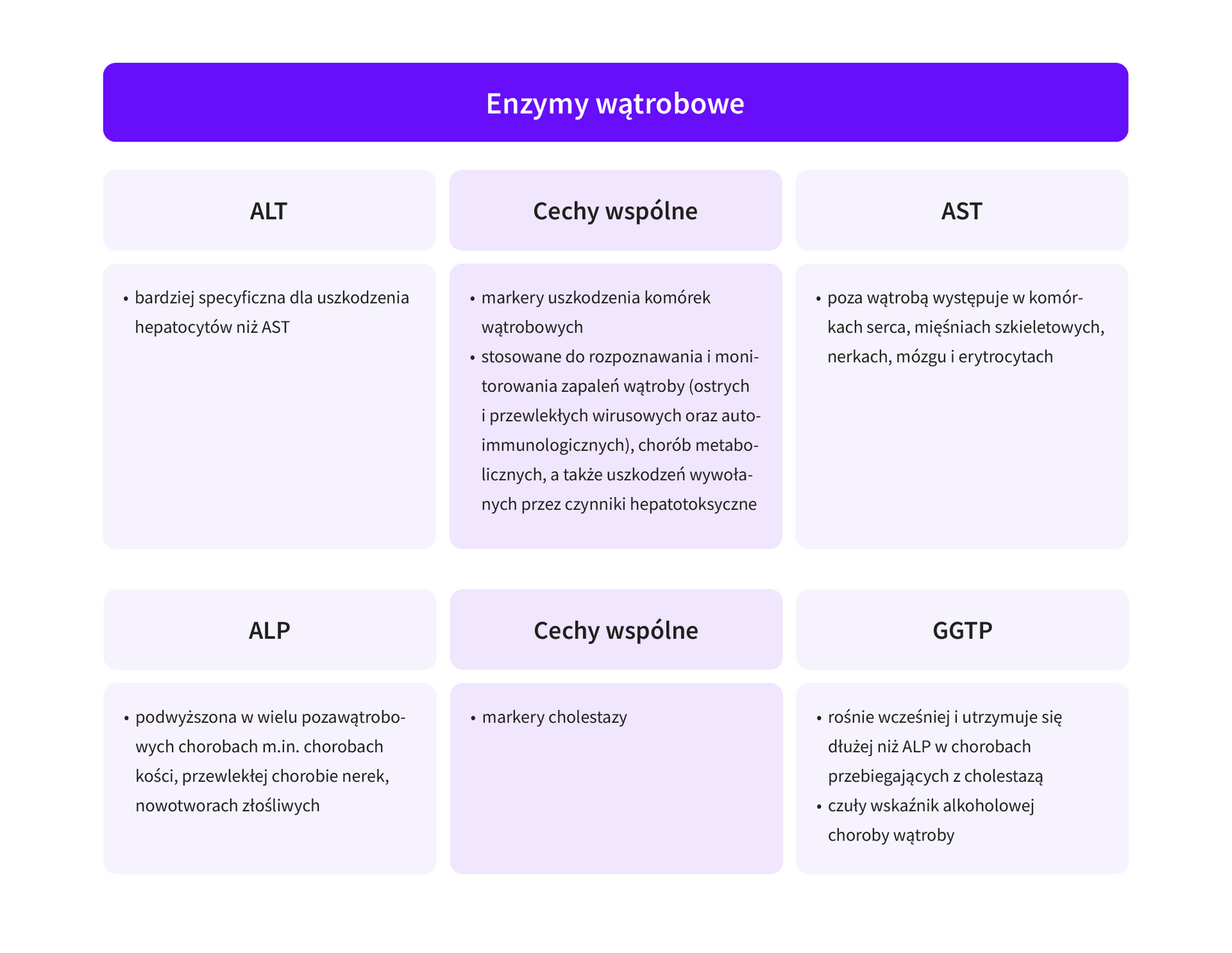
W diagnostyce chorób wątroby przydatne bywa obliczanie wskaźnika De Ritisa, czyli stosunku AST/ALT. Jego wartość >1 sugeruje alkoholowe choroby wątroby, niealkoholową stłuszczeniową chorobę wątroby (NAFLD, inaczej nazywaną stłuszczeniową chorobą wątroby związaną z zaburzeniami metabolicznymi - MAFLD) lub marskość wątroby. Większość pozostałych chorób, w tym wirusowe zapalenia wątroby (WZW) przebiegają zwykle z wartościami <1.
Choroby przebiegające z podwyższoną aktywnością enzymów
| enzym | choroba wątroby | choroba dróg żółciowych |
|---|---|---|
ALT | ostre i przewlekłe wirusowe zapalenia wątroby (WZW) | - |
AST | NAFLD/MAFLD; toksyczne, polekowe i alkoholowe uszkodzenie wątroby; autoimmunologiczne zapalenie wątroby (AIH); marskość wątroby; ostre niedokrwienie wątroby; zespół Budda i Chiariego | - |
GGTP | uszkodzenie hepatocytów o różnej etiologii choroby powodujące naciek wątroby | choroby przebiegające z cholestazą |
Źródło: Choroby układu pokarmowego. Badania diagnostyczne. Diagnostyka chorób wątroby. w: Interna Szczeklika 2022, Medycyna Praktyczna, Kraków 2022, s. 986-973
Wywiad
- Jakie dolegliwości zgłasza pacjent?
- ostry, napadowy ból brzucha zlokalizowany w prawym podżebrzu - kolka żółciowa,
- żółtaczka, ciemne zabarwienie moczu, odbarwienie stolca - kamica przewodowa,
- utrata masy ciała, osłabienie, zmęczenie - zapalenia wątroby (zarówno autoimmunologiczne, jak i wirusowe), marskość wątroby, nowotwory, PBC, PSC,
- świąd skóry, żółtaczka - wymaga szczegółowej diagnostyki,
- wymioty, ból brzucha - ostre wirusowe zapalenie wątroby, kamica żółciowa,
- bóle mięśni i stawów - mogą występować w przebiegu WZW;
- Czy pacjent nadużywa/nadużywał alkoholu? - zwiększone ryzyko uszkodzenia i marskości wątroby;
- Czy pacjent choruje na inne schorzenia przewlekłe? - nieswoiste zapalenia jelit zwiększają ryzyko PSC, zespół metaboliczny predysponuje do MAFLD;
- Jakie leki przyjmuje pacjent? - zwłaszcza leki hepatotoksyczne m.in. metotreksat, kortykosteroidy, amiodaron, tamoksyfen, leki przeciwdepresyjne, flukonazol, makrolidy, paracetamol (w dużych ilościach);
- Czy pacjent był szczepiony przeciwko HBV? Czy miał kiedyś żółtaczkę? Czy miał przetaczane preparaty krwiopochodne? Czy miał ryzykowne kontakty seksualne? - ocena ryzyka zakażenia HBV i HCV.
Ocena kliniczna pacjenta
- Ocena skóry:
- oceń czy występuje zażółcenie, jeśli tak to czy dotyczy tylko twardówek czy całego ciała - pośrednia wskazówka dotycząca stężenia bilirubiny (najpierw zażółcają się twardówki, później powłoki - wyższa bilirubinemia),
- zwróć uwagę na objaw głowy meduzy - widoczne żyły pępkowe na brzuchu udrożnione w wyniku nadciśnienia wrotnego,
- rumień dłoniowy, pajączki naczyniowe, łatwe siniaczenie, ginekomastia -objawy marskości wątroby;
- Czy jest obecne wodobrzusze? W jakim stopniu? (objaw chełbotania, czy brzuch jest bardzo napięty) - marskość wątroby, zakrzepica żyły wrotnej; szybko narastające wodobrzusze - zespół Budda-Chiariego;
- Oceń wielkość wątroby i śledziony - marska wątroba jest niewielka, do hepatomegalii może dochodzić w przebiegu WZW, stłuszczenia, zespołu Budda-Chiariego, cholestazy, splenomegalia może występować w chorobach układowych;
- Badanie palpacyjne brzucha - istotne zwłaszcza w przypadku podejrzenia kolki żółciowej (w przebiegu kamicy pęcherzyka żółciowego i kamicy przewodowej) - badanie palpacyjne okolicy prawego podżebrza (bolesność), objaw Chełmońskiego (ból przy wstrząsaniu okolicy podżebrowej prawej) i objaw Murphy’ego (podczas głębokiego wdechu wykonywanego przez pacjenta z ręką badającego przyłożoną pod prawym łukiem żebrowym występuje ból powodujący przerwanie wdechu - bardziej charakterystyczne dla ostrego zapalenia pęcherzyka żółciowego, może współistnieć z kamicą przewodową);
- Podejrzenie dożylnego podawanie narkotyków, bez widocznych śladów w dołach łokciowych - oceń okolicę pachwin oraz stopy i przestrzenie międzypalcowe.
UWAGA! CZERWONA FLAGA!
Bardzo duże zwiększenie aktywności aminotransferaz (>15-krotne) - należy skierować pacjenta na oddział gastroenterologii lub hepatologii; możliwe przyczyny - ostre WZW, toksyczne lub polekowe uszkodzenie (w tym zatrucie paracetamolem), ostre niedokrwienie wątroby, AIH, choroba Wilsona, ostry zespół Budda i Chiariego, zatrucie dopalaczami, narkotykami.
Postępowanie diagnostyczne
Nieprawidłowe wartości aktywności enzymów wątrobowych powinny skłonić do dalszej diagnostyki i poszukiwania przyczyny patologii. W ramach POZ możliwe jest rozszerzenie diagnostyki o:
- USG jamy brzusznej - może wykazać patologie w obrębie wątroby i/lub dróg żółciowych m.in. cechy stłuszczenia wątroby, kamicę pęcherzykową lub przewodową, zmiany o charakterze meta, zakrzepicę żył wątrobowych, guz głowy trzustki powodujący cholestazę, zapalenie trzustki;
- INR, APTT - wiele czynników krzepnięcia produkowanych jest w wątrobie, więc samoistne podwyższenie czasu protrombinowego i kaolinowo-kefalinowego może świadczyć o uszkodzeniu miąższu wątroby;
- bilirubina całkowita i bezpośrednia (sprzężona) - w chorobach wątroby zwykle występuje hiperbilirubinemia mieszana, a w cholestazie zewnątrzwątrobowej przeważa bilirubina bezpośrednia;
- albumina, białko całkowite - większość białek osocza syntezowana jest w wątrobie, hipoalbuminemia i/lub hipoproteinemia może być związana z chorobą wątroby, po wykluczeniu innych przyczyn (niedożywienie, choroby nerek z albuminurią, enteropatia z utratą białka, przewodnienie);
- lipidogram - MAFLD bardzo często związane jest z zespołem metabolicznym, który rozpoznaje się m.in. na podstawie wartości cholesterolu HDL-C i trójglicerydów;
- antygen HBs - obecny jest w ostrym i przewlekłym wirusowym zapaleniu wątroby typu B, warto wykonać badanie w toku diagnostyki, zwłaszcza przy izolowanym wzroście aminotransferaz i u pacjentów z czynnikami ryzyka zakażenia;
- przeciwciała anty-HCV - wykrywane po upływie 4 -10 tygodni od zakażenia, wynik może być ujemny u chorych z niedoborem odporności lub hemodializowanych.
Zalecenia
- Podstawowym zaleceniem we wszystkich chorobach wątroby jest abstynencja alkoholowa oraz, jeśli to możliwe, unikanie leków hepatotoksycznych.
- Należy również rozważyć szczepienie przeciwko HAV i HBV. Chorzy z marskością wątroby powinni być corocznie szczepienia przeciwko grypie i pneumokokom co 5 lat.
- Polekowe uszkodzenie wątroby - odstawienie leku powodującego hepatotoksyczność. W przypadku uszkodzenia przebiegające z cholestazą pomocne może być zastosowanie kwasu ursodeoksycholowego (UDCA) np. Proursan w dawkach 500-750 mg/dobę, który przyspiesza normalizację biochemicznych parametrów uszkodzenia wątroby, w tym aminotransferaz i wykładników cholestazy.
- Wirusowe zapalenia wątroby - w ostrych postaciach leczenie objawowe, podstawą jest odpoczynek, odpowiednia podaż płynów i pożywienia. W razie nasilonych objawów lub niemożności nawadniania i żywienia doustnego, konieczne jest skierowanie do szpitala celem żywienia dojelitowego lub pozajelitowego. Leczenie przewlekłych postaci WZW B i C opiera się o leki przeciwwirusowe i biologiczne w ramach oddziałów i poradni specjalistycznych.
- Autoimmunologiczne zapalenie wątroby - leczenie immunosupresyjne.
- Pierwotne zapalenie dróg żółciowych - w leczeniu farmakologicznym stosuje się kwas ursodeoksycholowy (UDCA) np. Proursan w dawce 13-15 mg/kg m.c. 1xd lub w dawkach podzielonych. W przypadku niezadowalającej odpowiedzi lub u osób nietolerujących UDCA możliwe jest zastosowanie bezafibratu w dawce 400 mg/d lub kwasu obeticholowego (OCA).
- Choroba Wilsona - leczenie farmakologiczne powinno być kontynuowane bezterminowo. Stosowana jest penicylamina, trietylenotetramina oraz cynk.
- Hemochromatoza - krwioupusty lecznicze w warunkach szpitalnych.
- Alkoholowe zapalenie wątroby - poza całkowitym zakazem spożywania alkoholu, istotne znaczenie mają odpowiednia podaż kalorii, białka oraz leczenie niedoborów witamin (często A, D, B1, B6, kwasu foliowego) i mikroelementów (cynk).
- Niealkoholowa stłuszczeniowa choroba wątroby/metaboliczna choroba wątroby (MAFLD) - podstawowym zaleceniem pozostaje zmiana stylu życia, redukcja i normalizacja masy ciała oraz leczenie chorób współistniejących takich jak otyłość, cukrzyca typu 2, zaburzenia lipidowe, choroby sercowo-naczyniowe.
- Do interwencji behawioralnych należą: zmiana nawyków żywieniowych, podejmowanie regularnej aktywności fizycznej, higiena snu oraz utrzymywanie zdrowych relacji społecznych i radzenie sobie ze stresem. Są pierwszym krokiem w leczeniu wszystkich chorób związanych z zaburzeniami metabolicznymi i nadmierną masą ciała.
- W przebiegu MAFLD konieczne jest leczenie chorób współistniejących zgodnie z obowiązującymi zaleceniami, w celu redukcji czynników ryzyka sercowo-naczyniowego oraz zahamowania progresji zaburzeń metabolicznych.
- Farmakoterapia samego MAFLD na chwilę obecną obejmuje UDCA oraz witaminę E, czyli substancje o działaniu antyoksydacyjnym, antyapoptotycznym, redukującym włóknienie i normalizującym metabolizm hepatocytów. UDCA stosuje się w dawce 10-15 mg/kg m.c./dobę. W przypadku witaminy E konieczna jest ocena ryzyka ze względu na zwiększone ryzyko wystąpienia udaru krwotocznego i rozwoju raka prostaty u mężczyzn powyżej 50 r.ż. przy zastosowaniu wysokich dawek (400-800 IU/dobę). Możliwe jest również stosowanie pioglitazonu, jednak należy wykluczyć niewydolność serca, gdyż może on nasilać objawy poprzez retencję płynów w ustroju.
- Zakrzepica żyły wrotnej lub żył wątrobowych - jeśli zakrzepicę wykryto przypadkowo w USG jamy brzusznej, należy pilnie skierować pacjenta do szpitala. Konieczne jest wdrożenie terapii przeciwkrzepliwej, a w przypadkach niedokrwienia jelit leczenia operacyjnego.
- W każdym przypadku podejrzenia nowotworu złośliwego należy wystawić kartę DiLO, aby umożliwić pacjentowi dalszą, szybką diagnostykę.
- Szczegółowe zalecenia dotyczące kamicy żółciowej można znaleźć tutaj. Warto również wspomnieć, że w przypadku występowania cholesterolowych kamieni żółciowych o średnicy ≤1,5 cm, przepuszczających promienie rentgenowskie, u pacjentów z zachowaną czynnością pęcherzyka żółciowego, można podjąć próbę rozpuszczenia ich, stosując kwas ursodeoksycholowy (Proursan) w dawce 10 mg/kg m.c. Leczenie kontynuuje się przez 6-24 miesięcy, jeśli jednak po 12 miesiącach kamienie nie zmniejszają się, terapię należy przerwać.
- Pierwotne stwardniające zapalenie dróg żółciowych - w leczeniu farmakologicznym stosuje się kwas ursodeoksycholowy (UDCA) np. Proursan w dawce 13-15 mg/kg m.c. W przypadku ostrego zapalenia dróg żółciowych należy pilnie skierować pacjenta do szpitala celem wdrożenia antybiotykoterapii.
- Leczenie cholestazy i świądu w przebiegu chorób wątroby i dróg żółciowych:
- kwas ursodeoksycholowy, cholestyramina i kolestypol należą do leków stosowanych w terapii zastoju w drogach żółciowych. UDCA hamuje wchłanianie cholesterolu w jelicie i zmniejsza jego wydzielanie do żółci, ponadto zastępuje toksyczne kwasy żółciowe i chroni komórki wątrobowe oraz przewodów żółciowych;
- dokładne zalecenia dotyczące leczenia świądu znajdziesz w poradniku.
Przykładowa wizyta
Wywiad
Pacjent lat 56 z otyłością, nadciśnieniem tętniczym, cukrzycą typu 2, hiperlipidemią, metaboliczną chorobą wątroby, nikotynizmem w wywiadzie zgłosił się do lekarza rodzinnego na coroczną wizytę kontrolną. Relacjonuje dobrą kontrolę ciśnienia tętniczego (średnie wartości ok. 125/70 mmHg) oraz glikemii (wartości nie przekraczają 200 mg/dl). Nie zgłasza dolegliwości. Neguje alergie, uczulenia na leki, obecnie nie pali tytoniu od 3 lat. Na stałe przyjmuje ramipryl 10 mg 1x/d, nebiwolol 5 mg 1x/d, metforminę 1000 mg 3x/d, semaglutyd 1 mg 1x/tydzień, rozuwastatynę 20 mg 1x/d.
Badanie przedmiotowe
Stan ogólny dobry. Kontakt słowno-logiczny zachowany. Temp ciała 36,7 ⁰C. Masa ciała 93 kg, wzrost 170 cm (BMI 32,18 kg/m2). Skóra czysta, bez wykwitów, prawidłowo ucieplona. Gardło blade, migdałki niepowiększone, bez nalotów, śluzówki różowe, uzębienie bz. Węzły chłonne okolicy twarzoczaszki niewyczuwalne palpacyjnie. Osłuchowo nad polami płucnymi szmer pęcherzykowy prawidłowy. Czynność serca miarowa 70/min. BP 127/62 mmHg. Brzuch miękki, niebolesny, bez oporów patologicznych. Perystaltyka słyszalna. Objawy otrzewnowe ujemne. Objaw Murphy’ego ujemny. Objaw Chełmońskiego ujemny. Objaw Goldflama obustronnie ujemny. Bez obrzęków obwodowych. Neurologicznie bez odchyleń.
W EKG - RZM 70/min, lewogram, bez cech niedokrwienia mięśnia sercowego.
Zalecenia i leczenie
Wystawiono skierowanie do pracowni obrazowej celem wykonania USG jamy brzusznej, w tym elastografii (poprzednie badanie 1,5 roku temu). Skierowano na badania laboratoryjne - morfologia z rozmazem, sód, potas, kreatynina, mocznik, lipidogram, HbA1c, TSH, ALT, AST, badanie ogólne moczu.
Zalecono wizytę kontrolną po wykonaniu badań obrazowych i laboratoryjnych.
Wizyta kontrolna
Wywiad
Pacjent zgłosił się do lekarza na wizytę kontrolną po otrzymaniu wyników badań (7 dni po pierwszej wizycie).
Badania przedmiotowe
Stan ogólny jak w czasie poprzedniej wizyty. Parametry życiowe w normie.
W badaniach laboratoryjnych:
- morfologia prawidłowa, w tym PLT 324 tys/mm3
- sód 141 mmol/l, potas 4,4 mmol/l, kreatynina 1,1 mg/dl, mocznik 23 mg/dl,
- cholesterol całkowity 173 mg/dl, HDL-C 43 mg/dl, LDL-C 65 mg/dl, triglicerydy 123 mg/dl,
- HbA1c 6,9%,
- TSH 3,251 mIU/l,
- ALT 75 IU/l (norma <40 IU/l), AST 65 IU/l (norma <40 IU/l).
W badaniu ultrasonograficznym stwierdzono cechy stłuszczenia wątroby, bez cech włóknienia. Wskaźnik FIB-4 1,30.
Zalecenie i leczenia
Ze względu na podwyższoną aktywność aminotransferaz u pacjenta, zadecydowano o włączeniu kwasu ursodeoksycholowego (Proursan) w dawce 250 mg rano oraz 500 mg w południe i wieczorem - łącznie 1250 mg/d. Kontynuowano dotychczasowoą terapię cukrzycy, nadciśnienia tętniczego i dyslipidemii. Zlecono badania kontrolne za miesiąc.
Wizyta kontrolna (2)
Wywiad
Pacjent zgłosił się do lekarza na wizytę kontrolną po wykonaniu badań laboratoryjnych po miesiącu.
Badania przedmiotowe
Stan ogólny jak w czasie poprzedniej wizyty. Parametry życiowe w normie.
W badaniach laboratoryjnych:
- ALT 59 IU/l (norma <40 IU/l), AST 48 IU/l (norma <40 IU/l).
Zalecenie i leczenia
Utrzymano dotychczasowe zalecenia, zaplanowano badania kontrolne i wizytę za 2 miesiące.
PRU-ME3-03-2023
Kody ICD-10
Choroby układu pokarmowego
Referencje
- Choroby układu pokarmowego. Choroby pęcherzyka i dróg żółciowych. w: Interna Szczeklika 2022, Medycyna Praktyczna, Kraków 2022, s. 1176-1195
- Choroby układu pokarmowego. Choroby wątroby. w: Interna Szczeklika 2022, Medycyna Praktyczna, Kraków 2022, s. 1195-1299
- Ratziu V., de Ledinghen V., Oberti F., et al. A randomized controlled trial of high-dose ursodesoxycholic acid for nonalcoholic steatohepatitis. J. Hepatol. 2011; 54: 1011–1019.
- Hartleb M, Wunsch E, Cichoż-Lach H, Drobnik J, Mastalerz-Migas A. Management of patients with non-alcoholic fatty liver disease (NAFLD) – recommendations for general practitioners. Based on the guidelines of the Polish Group of Experts on NAFLD. Lekarz POZ. 2019;5(5):323-334.
- Hartleb M, Simon K, Lipiński M, et al. Rekomendacje postępowania u chorych z zaburzeniami czynności wątroby i kamicą dróg żółciowych dla lekarzy POZ. Lekarz POZ. 2017;3(4):225-248.
- Robles-Díaz M, Nezic L, Vujic-Aleksic V and Björnsson ES (2021) Role of Ursodeoxycholic Acid in Treating and Preventing Idiosyncratic Drug-Induced Liver Injury. A Systematic Review. Front. Pharmacol. 12:744488. doi:10.3389/fphar.2021.744488


