Wyszukaj w publikacjach
Zerwanie ścięgna Achillesa – jakie zalecenia przekazać pacjentom?
Zerwanie ścięgna Achillesa jest jedną z najczęstszych ostrych kontuzji ścięgien, a jego częstość w populacji stale rośnie. Urazy te najczęściej występują w trakcie aktywności sportowych wymagających gwałtownego przyspieszenia lub zmiany kierunku ruchu, takich jak piłka nożna, gry rakietowe czy koszykówka.
Patofizjologia i obraz kliniczny zerwania ścięgna Achillesa
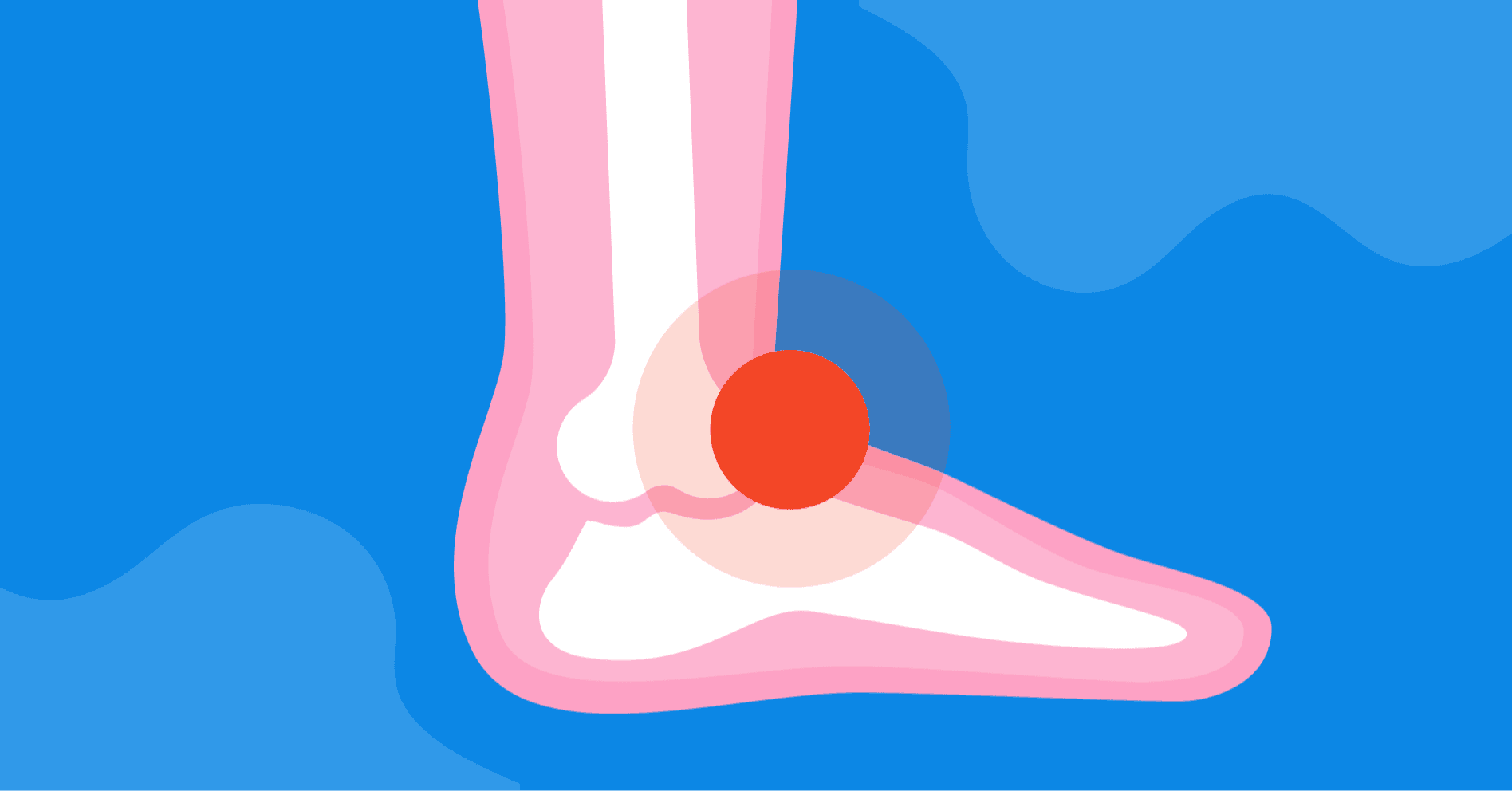
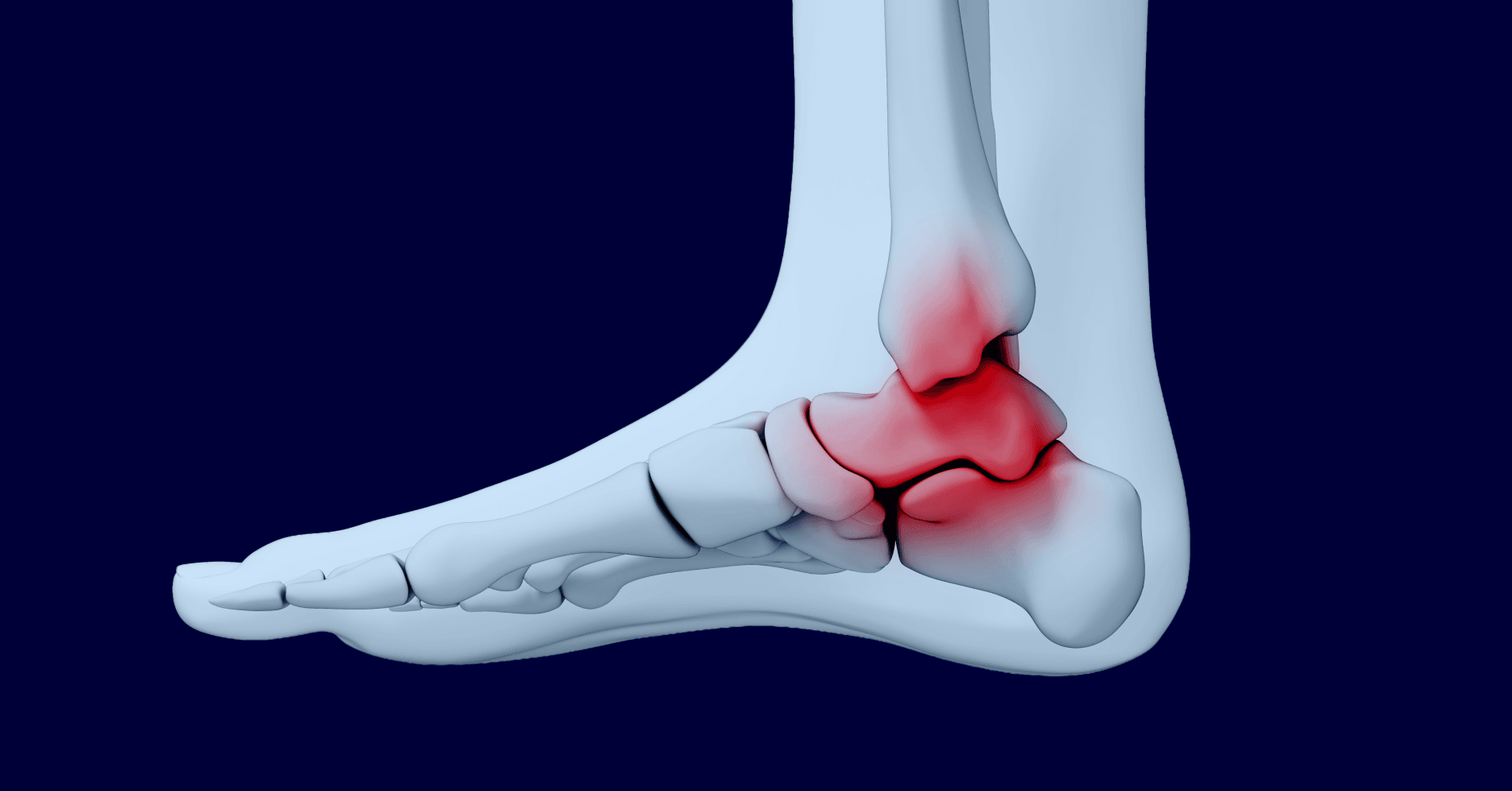
Ścięgno Achillesa jest największym i najsilniejszym ścięgnem w organizmie człowieka, przenoszącym siły generowane przez mięśnie trójgłowe łydki na kość piętową, co umożliwia efektywne zgięcie podeszwowe stopy i dynamiczne ruchy, takie jak bieganie czy skakanie. Do zerwania dochodzi najczęściej w tzw. strefie krytycznej, zlokalizowanej 2–6 cm powyżej przyczepu do guza piętowego, charakteryzującej się ograniczonym unaczynieniem, co predysponuje do:
- degeneracji włókien kolagenowych,
- osłabienia strukturalnego.
Patogeneza obejmuje zarówno mechanizmy ostre – nagły, silny skurcz ekscentryczny mięśni łydki podczas zgięcia grzbietowego stopy – jak i procesy przewlekłe, w tym mikrourazy oraz zmiany degeneracyjne w przebiegu tendinopatii i przewlekłego stanu zapalnego, które prowadzą do zaburzenia homeostazy tkanki ścięgnistej i zmniejszenia jej wytrzymałości na obciążenia mechaniczne.
U kogo podejrzewać zerwanie ścięgna Achillesa?
Zerwanie ścięgna Achillesa najczęściej występuje u:
- osób w wieku od 30. do 50. roku życia,
- mężczyzn aktywnych fizycznie, uprawiających sporty wymagające gwałtownych przyspieszeń, skoków czy nagłych zmian kierunku ruchu.
Typową grupę stanowią tzw. „weekendowi sportowcy”, którzy trenują nieregularnie, co sprzyja przeciążeniom i mikrourazom ścięgna.
Ryzyko wzrasta u pacjentów z przewlekłymi zmianami degeneracyjnymi w obrębie ścięgna, w tym przebytymi epizodami zapalenia lub tendinopatii. Do istotnych czynników predysponujących należą również:
- stosowanie glikokortykosteroidów,
- przyjmowanie antybiotyków z grupy fluorochinolonów,
- choroby reumatologiczne,
- cukrzyca,
- otyłość.
Czynniki te mogą osłabiać strukturę kolagenu i zmniejszać wytrzymałość mechaniczną ścięgna. Podejrzenie urazu powinno być szczególnie wysokie u pacjentów zgłaszających nagły ból i dysfunkcję kończyny po intensywnym wysiłku, nawet jeśli do zdarzenia doszło podczas codziennej aktywności, a nie w trakcie uprawiania sportu.
Jak postawić rozpoznać zerwanie ścięgna Achillesa?
Rozpoznanie zerwania ścięgna Achillesa opiera się przede wszystkim na dokładnym wywiadzie oraz badaniu przedmiotowym, przy uwzględnieniu mechanizmu urazu i charakterystycznych objawów.
Chorzy typowo zgłaszają:
- nagły, ostry ból w okolicy tylnej łydki lub nad piętą – często opisywany jako wrażenie uderzenia lub „kopnięcia” od tyłu;
- charakterystyczny trzask – słyszalny przez pacjentów w momencie urazu;
- osłabienie lub utratę możliwości zgięcia podeszwowego, utrudnienie chodu oraz niemożność stanięcia na palcach kończyny uszkodzonej – pojawiające się bezpośrednio po zdarzeniu.
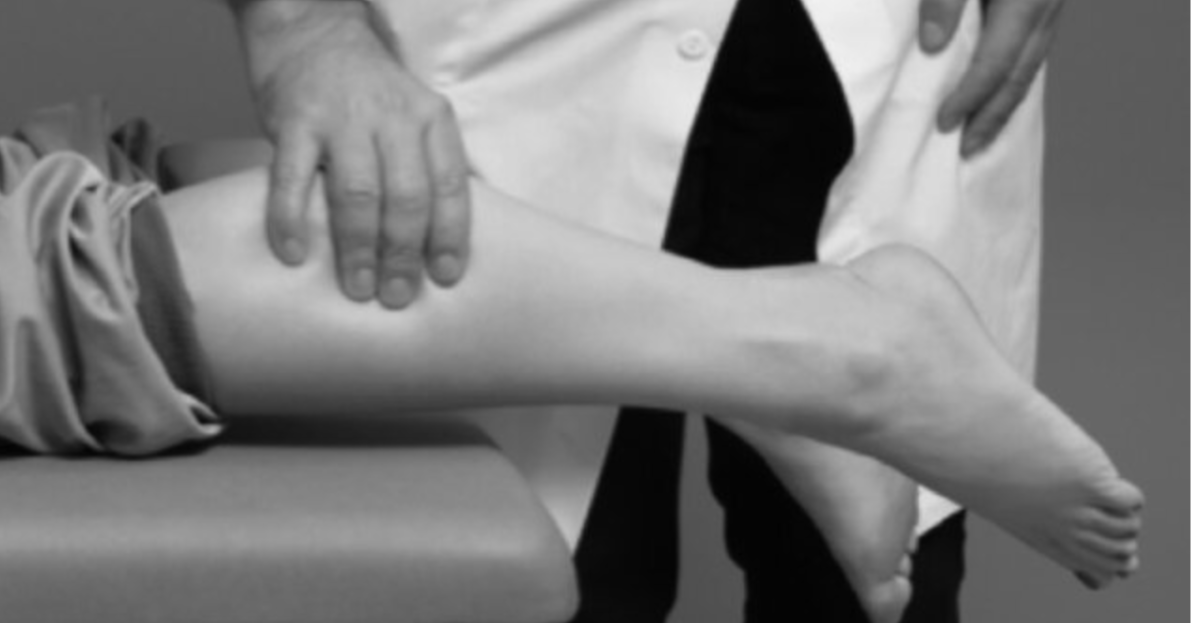
Kluczowe znaczenie diagnostyczne ma test Thompsona, polegający na uciśnięciu mięśni łydki w pozycji leżenia przodem – brak odruchowego zgięcia podeszwowego stopy wskazuje na przerwanie ciągłości ścięgna.
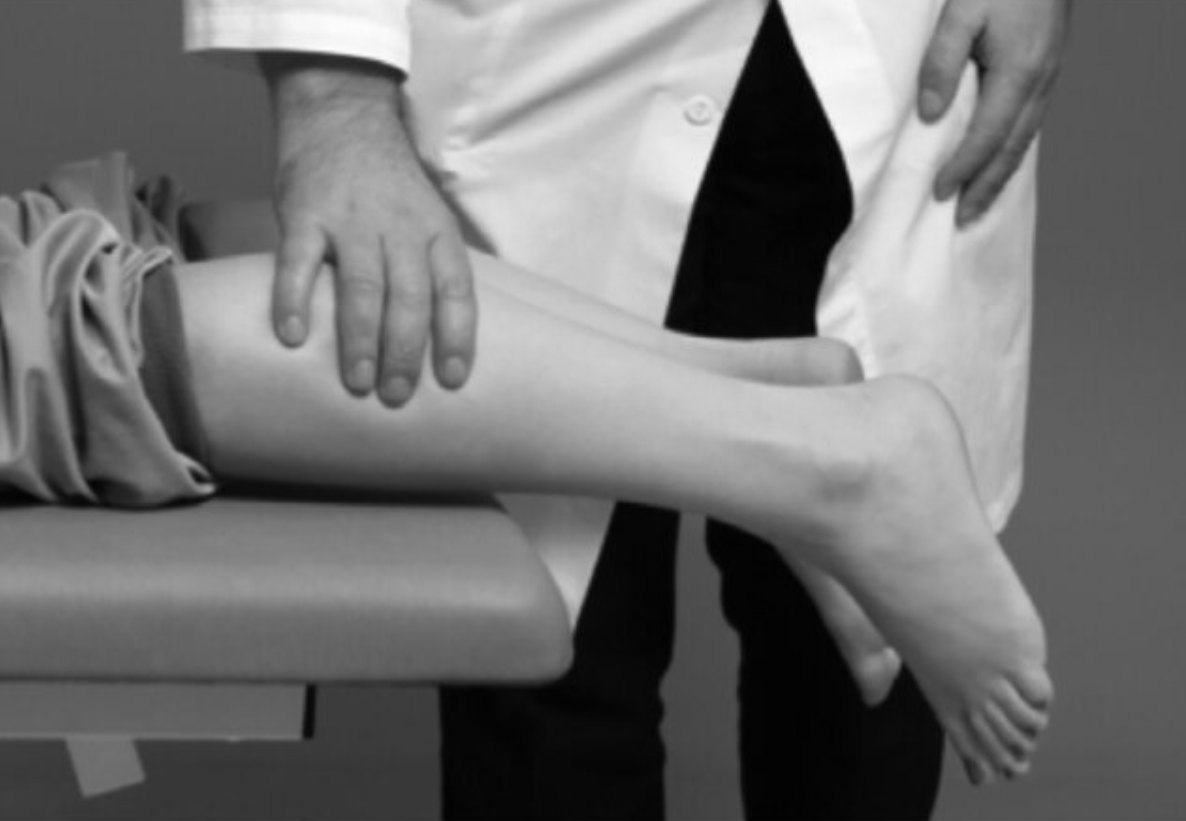
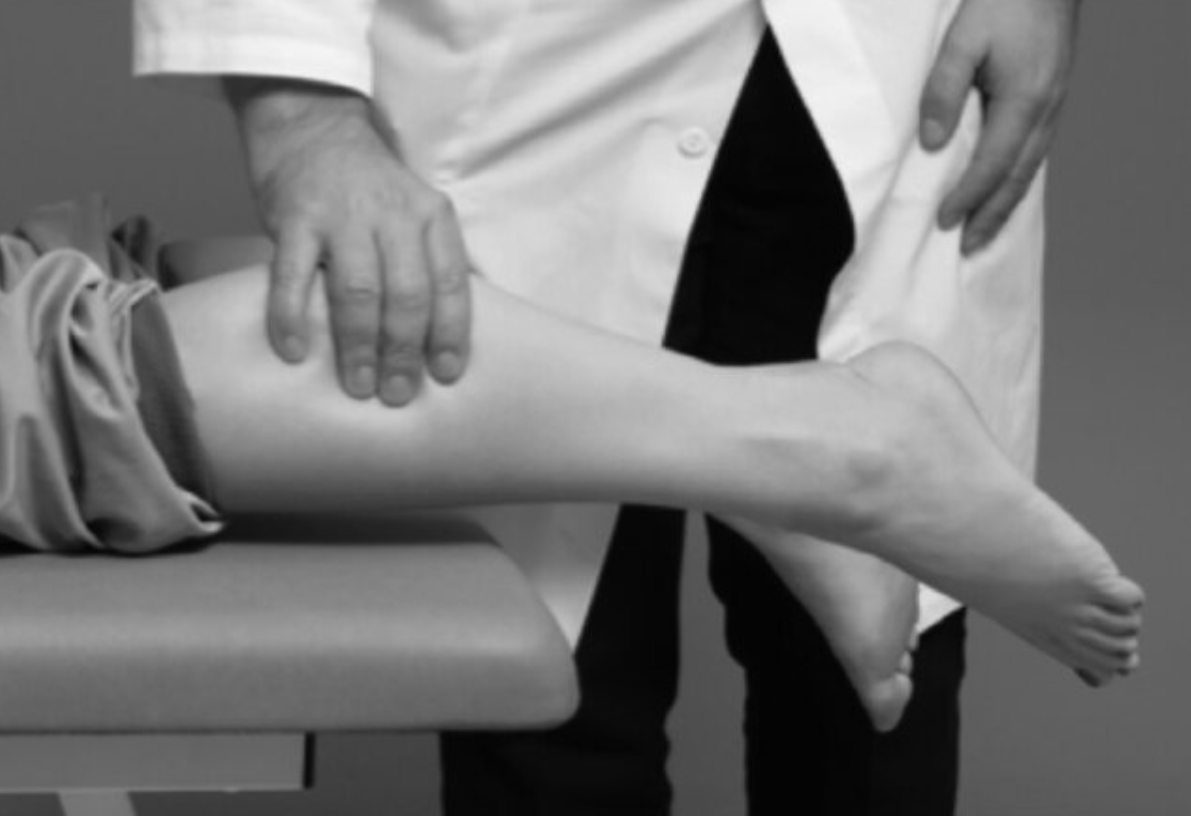
W przypadkach wątpliwych, zwłaszcza przy częściowych uszkodzeniach lub w sytuacjach, gdy obrzęk utrudnia ocenę palpacyjną, pomocne mogą być badania obrazowe, takie jak USG czy MRI. Umożliwiają one potwierdzenie diagnozy i określenie rozległości uszkodzenia.
Leczenie – jak postępować po zerwaniu ścięgna Achillesa?
Postępowanie terapeutyczne po zerwaniu ścięgna Achillesa obejmuje zarówno leczenie operacyjne, jak i zachowawcze, a wybór metody zależy od:
- wieku pacjenta,
- poziomu aktywności fizycznej,
- chorób współistniejących.
Leczenie chirurgiczne, polegające na bezpośrednim zszyciu przerwanego ścięgna, jest częściej zalecane u osób młodszych i aktywnych, ponieważ może zmniejszać ryzyko ponownego zerwania oraz sprzyjać szybszemu odzyskaniu funkcji.
Leczenie zachowawcze, oparte na unieruchomieniu kończyny w zgięciu podeszwowym przy użyciu opatrunku gipsowego lub ortezy funkcjonalnej, stosuje się częściej u pacjentów starszych lub obciążonych chorobami zwiększającymi ryzyko powikłań pooperacyjnych.
Niezależnie od wybranej metody, kluczowe znaczenie ma wczesne wprowadzenie kontrolowanej rehabilitacji, obejmującej:
- stopniowe obciążanie kończyny,
- ćwiczenia przywracające zakres ruchu i siłę mięśniową.
Taki protokół sprzyja poprawie wyników funkcjonalnych i zmniejsza ryzyko długotrwałej dysfunkcji. Leczenie powinno być prowadzone pod ścisłym nadzorem specjalisty, z regularną oceną postępów oraz kontrolą w kierunku powikłań, takich jak:
- ponowne zerwanie,
- zrost w nieprawidłowej długości,
- sztywność stawu skokowego,
- osłabienie siły zginaczy podeszwowych.
Rokowanie po zerwaniu ścięgna Achillesa
Rokowanie po zerwaniu ścięgna Achillesa jest na ogół dobre, o ile wdrożone zostanie odpowiednie leczenie i kompleksowa rehabilitacja, jednak powrót do pełnej sprawności wymaga czasu i ścisłego przestrzegania zaleceń terapeutycznych. Większość pacjentów odzyskuje satysfakcjonującą funkcję kończyny w ciągu 6–12 miesięcy, choć siła mięśniowa i wytrzymałość mogą pozostać nieco obniżone w porównaniu z kończyną zdrową. Leczenie operacyjne nieznacznie zmniejsza ryzyko ponownego zerwania w porównaniu z leczeniem zachowawczym, jednak wiąże się z większym ryzykiem powikłań miejscowych, takich jak infekcje czy zaburzenia gojenia rany.
Niezależnie od zastosowanej metody, rokowanie pogarsza się w przypadku:
- opóźnionego rozpoznania,
- braku przestrzegania protokołu rehabilitacyjnego,
- wystąpienia powikłań.
Do czynników mogących wydłużać proces powrotu do pełnej aktywności należą m.in.:
- choroby przewlekłe,
- zmiany degeneracyjne w obrębie ścięgna,
- wcześniejsze urazy w tej okolicy.
Źródła
- Shamrock, A. G., Dreyer, M. A., & Varacallo, M. A. (2023). Achilles tendon rupture. StatPearls - NCBI Bookshelf. https://www.ncbi.nlm.nih.gov/books/NBK430844/
- Holm, C., Kjaer, M., & Eliasson, P. (2015). Achilles tendon rupture--treatment and complications: a systematic review. Scandinavian journal of medicine & science in sports, 25(1), e1–e10. https://doi.org/10.1111/sms.12209
- Xergia, S. A., Tsarbou, C., Liveris, N. I., Hadjithoma, Μ., & Tzanetakou, I. P. (2023). Risk factors for Achilles tendon rupture: an updated systematic review. The Physician and sportsmedicine, 51(6), 506–516. https://doi.org/10.1080/00913847.2022.2085505
- Feng, S. M., Maffulli, N., Oliva, F., Saxena, A., Hao, Y. F., Hua, Y. H., Xu, H. L., Tao, X., Xu, W., Migliorini, F., & Ma, C. (2024). Surgical management of chronic Achilles tendon rupture: evidence-based guidelines. Journal of orthopaedic surgery and research, 19(1), 132. https://doi.org/10.1186/s13018-024-04559-5