Wyszukaj w szybkich pytaniach
Jak rozróżnić AZS i łojotokowe zapalenie skóry?
Atopowe zapalenie skóry (AZS) i łojotokowe zapalenie skóry (ŁZS) to dwie przewlekłe choroby dermatologiczne, które mogą być źródłem znacznego dyskomfortu pacjentów. Mimo że charakteryzują się pewnymi podobieństwami, ich różnicowanie ma kluczowe znaczenie dla wyboru odpowiedniego leczenia. Artykuł ten ma na celu przedstawienie podstaw diagnostycznych obu chorób, ich wspólnych cech, a także różnic, które mogą stanowić wyzwanie kliniczne. Przedstawione przypadki kliniczne dodatkowo zilustrują specyfikę obu jednostek chorobowych.
Definicje
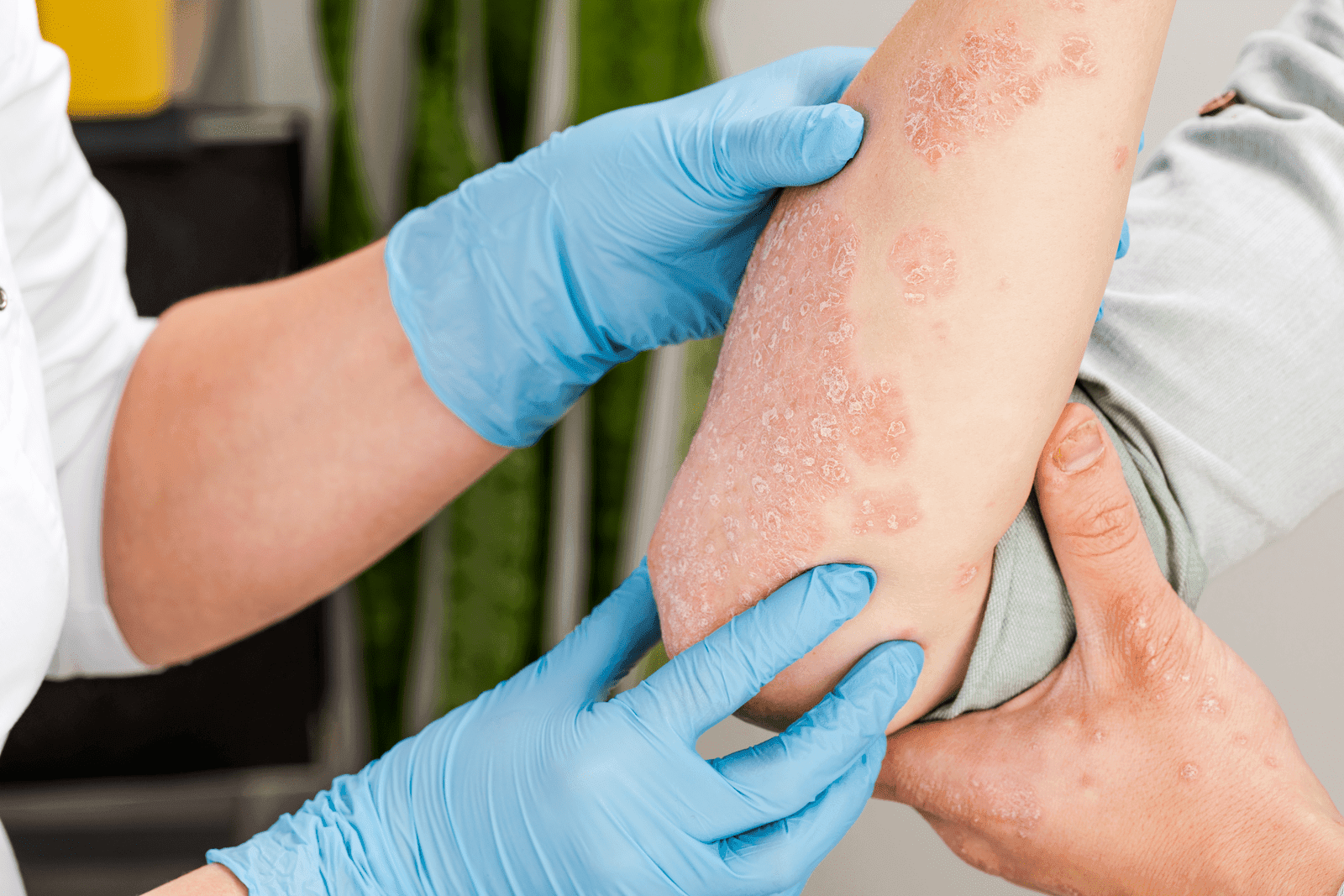
Atopowe zapalenie skóry (AZS) to przewlekła, zapalna choroba skóry o podłożu immunologicznym, charakteryzująca się okresami zaostrzeń i remisji. Najczęściej występuje u osób z predyspozycją atopową, czyli z rodzinną skłonnością do chorób alergicznych, takich jak astma czy alergiczny nieżyt nosa. Główne objawy to świąd, suchość skóry i zmiany zapalne o charakterystycznym rozmieszczeniu [1].
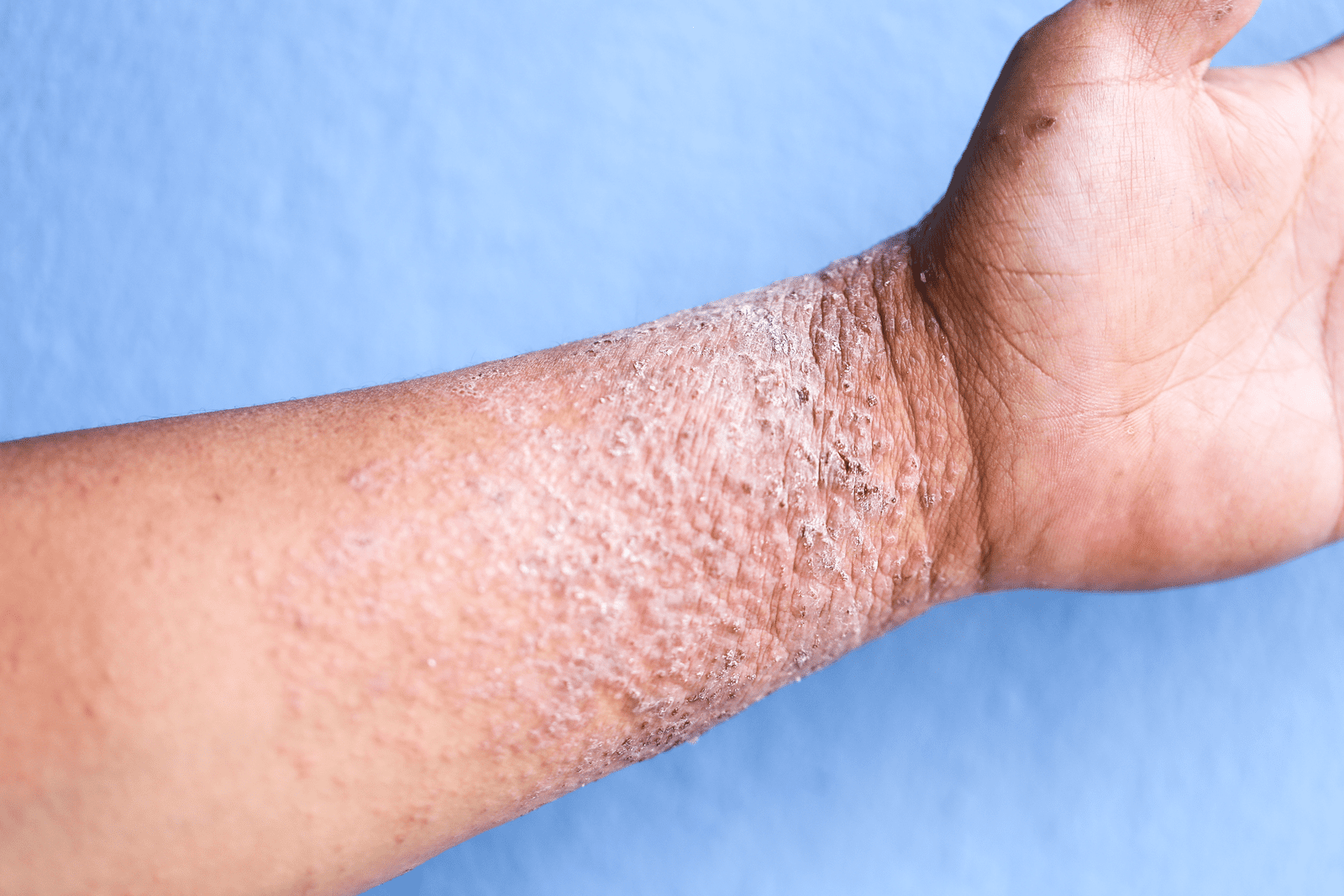
Łojotokowe zapalenie skóry (ŁZS) to przewlekła, nawracająca choroba skóry o nie do końca poznanej etiologii, związana z nadmiernym wydzielaniem sebum i kolonizacją drożdżaków z rodzaju Malassezia. Objawia się rumieniem, łuszczeniem i swędzeniem, najczęściej w okolicach bogatych w gruczoły łojowe (np. skóra owłosiona głowy, okolice za uszami, fałdy nosowo-wargowe) [2].
Podobieństwa obu chorób
- Przewlekły przebieg – zarówno AZS, jak i ŁZS charakteryzują się przewlekłym przebiegiem z okresami zaostrzeń i remisji.
- Świąd – obie choroby mogą powodować świąd, choć jego nasilenie jest zwykle większe w AZS.
- Zmiany skórne – w obu przypadkach obserwuje się zmiany rumieniowo-zapalne z obecnością złuszczania naskórka.
- Wpływ czynników zewnętrznych – zarówno w AZS, jak i ŁZS objawy mogą nasilać się pod wpływem stresu, zimna, suchego powietrza czy drażniących kosmetyków [1,2].
Różnice – wyzwania diagnostyczne
| Cecha | Atopowe zapalenie skóry (AZS) | Łojotokowe zapalenie skóry (ŁZS) |
|---|---|---|
Etiologia | Immunologiczna, związana z atopią | Nadprodukcja sebum, kolonizacja Malassezia |
Lokalizacja zmian | Zgięcia łokciowe, kolanowe, twarz u dzieci | Owłosiona skóra głowy, fałdy nosowo-wargowe, zauszniki |
Charakter zmian | Wyraźne nasilenie suchości skóry, zmiany wysiękowe | Rumień z tłustymi, żółtymi łuskami |
Sezonowość | Zaostrzenia zimą | Częste zaostrzenia jesienią i zimą |
Współistniejące objawy | Alergie, astma, katar sienny | Brak chorób atopowych w wywiadzie |
Różnice w terapii
Atopowe zapalenie skóry (AZS) jest głównie leczone poprzez kombinację strategii mających na celu przywrócenie funkcji bariery skórnej oraz złagodzenie objawów. Kluczowym elementem terapii jest regularne stosowanie emolientów, które powinny być aplikowane co najmniej dwa do trzech razy dziennie, aby utrzymać nawilżenie i wspierać integralność skóry. W przypadku zaostrzeń stosuje się miejscowe glikokortykosteroidy oraz inhibitory kalcyneuryny, które nie tylko redukują stan zapalny, ale również poprawiają funkcję bariery skórnej. W ciężkich przypadkach może być konieczne wprowadzenie terapii systemowej, takiej jak cyklosporyna lub biologiki, takie jak dupilumab. Dodatkowo, leki przeciwhistaminowe mogą być stosowane w celu złagodzenia świądu, co zwiększa komfort pacjentów cierpiących na AZS. Proaktywna terapia, polegająca na kontynuowaniu leczenia w okresach remisji, wykazuje obiecujące wyniki w redukcji częstości zaostrzeń oraz minimalizacji całkowitego czasu terapii wymaganej podczas nawrotów [1,3].
Łojotokowe zapalenie skóry (ŁZS) jest leczone w inny sposób, koncentrując się na zarządzaniu objawami oraz czynnikami leżącymi u podstaw tej choroby. Zazwyczaj zaleca się stosowanie szamponów przeciwgrzybiczych zawierających składniki takie jak ketokonazol, cyklopiroks lub siarczek selenu, które pomagają zwalczać przerost drożdżaków Malassezia, związanych z ŁZS. W przypadku stanów zapalnych stosuje się miejscowe glikokortykosteroidy o niskiej sile działania w krótkich cyklach, aby zmniejszyć zaczerwienienie i podrażnienie. W przypadkach występowania zmian na twarzy skuteczne mogą być inhibitory kalcyneuryny, takie jak pimekrolimus, które nie powodują skutków ubocznych związanych z kortykosteroidami. Pacjentom zaleca się również unikania drażniących kosmetyków oraz preparatów tłustych, które mogą nasilać ich stan. Dzięki przyjęciu tych dostosowanych strategii terapeutycznych osoby z ŁZS mogą osiągnąć lepszą kontrolę nad swoimi objawami i poprawić jakość życia [2,4,5].
Przypadki kliniczne
Przypadek 1: Atopowe zapalenie skóry
Pacjentka, lat 8, zgłasza się z powodu przewlekłego świądu i suchości skóry. Objawy nasilają się w okresie zimowym. W badaniu stwierdzono zmiany rumieniowe i złuszczające w zgięciach łokciowych i podkolanowych, z przeczosami wynikającymi z drapania. Wywiad rodzinny pozytywny w kierunku atopii (matka choruje na astmę).
Rozpoznanie: atopowe zapalenie skóry.
Leczenie: emolienty, miejscowe glikokortykosteroidy i doustne leki przeciwhistaminowe.
Przypadek 2: Łojotokowe zapalenie skóry
Pacjent, lat 34, zgłasza się z przewlekłym rumieniem i łuszczeniem skóry w okolicy fałdów nosowo-wargowych i owłosionej skóry głowy. Objawy nasilają się w okresie jesienno-zimowym. W badaniu stwierdzono tłuste, żółte łuski oraz rumień. Pacjent nie zgłasza innych chorób przewlekłych.
Rozpoznanie: łojotokowe zapalenie skóry.
Leczenie: szampon z ketokonazolem, krem z cyklopiroksem i krótki cykl miejscowych glikokortykosteroidów.
Podsumowanie
Rozróżnienie AZS i ŁZS opiera się na analizie charakterystycznych objawów, wywiadzie oraz lokalizacji zmian skórnych. Mimo pewnych podobieństw, takich jak świąd i przewlekły przebieg, choroby te różnią się etiologią, lokalizacją i charakterem zmian. Zrozumienie tych różnic pozwala na właściwe postawienie diagnozy i wdrożenie skutecznej terapii, co znacząco poprawia komfort życia pacjentów.
Referencje
- DermNet. (2023a, June 21). Atopic dermatitis. DermNet®. https://dermnetnz.org/topics/atopic-dermatitis (ostatni dostęp: 24.01.2025)
- DermNet. (2023, July 5). Seborrhoeic dermatitis. DermNet®. https://dermnetnz.org/topics/seborrhoeic-dermatitis (ostatni dostęp: 24.01.2025)
- Wollenberg, A., Werfel, T., Ring, J., Ott, H., Gieler, U., & Weidinger, S. (2023). Atopic Dermatitis in Children and Adults—Diagnosis and Treatment. Deutsches Arzteblatt international, 120(13), 224–234. https://doi.org/10.3238/arztebl.m2023.0011
- Clark, G. W., Pope, S. M., & Jaboori, K. A. (2015). Diagnosis and treatment of seborrheic dermatitis. American family physician, 91(3), 185–190.
- Dall'Oglio, F., Nasca, M. R., Gerbino, C., & Micali, G. (2022). An Overview of the Diagnosis and Management of Seborrheic Dermatitis. Clinical, cosmetic and investigational dermatology, 15, 1537–1548. https://doi.org/10.2147/CCID.S284671