Wyszukaj w publikacjach


Z inicjatywy Światowej Organizacji Zdrowia (WHO) od 1988 roku dzień 1 grudnia jest uroczyście obchodzony jako Światowy Dzień AIDS. Wprowadzenie tego dnia jest istotne dla popularyzowania wiedzy na temat tej choroby i - przede wszystkim - zasad profilaktyki. Celem WHO jest również uświadomienie konieczności pomocy ludziom zakażonym wirusem HIV, ich rodzinom i bliskim w walce z chorobą, jak i związanymi z nią obciążeniem psychicznym i, wciąż, stygmatyzacją społeczną i obciążeniem psychicznym.
Czym wyróżnia się wirus HIV?
Wirus HIV jest klasyfikowany jako przedstawiciel rodziny retrowirusów (retroviridae), która obejmuje otoczkowe wirusy zawierające dwie kopie jednoniciowego RNA i jest podzielona na dwie podrodziny – orthoretroviridae i spumavirdae. Sztandarowymi cechami retrowirusów sąt odwrotna transkrypcja wirusowego RNA na dwuniciowe DNA, a następnie jego integracja z genomem gospodarza. Istotnym problemem związanym z HIV jest jego lekooporność. Klinicznie istotnym skutkiem rozwoju oporności na leki antyretrowirusowe jest nie tylko ryzyko oporności krzyżowej na kilka leków z jednej grupy i zwiększenie ryzyka progresji zakażenia HIV, ale także konieczność takiej modyfikacji leczenia, które z dużym prawdopodobieństwem będzie oparte na schemacie bardziej złożonym, o większej liczbie tabletek i wymagającym częstszego dawkowania, większym potencjale toksycznych działań niepożądanych i często droższym. Ponadto, lekooporność skutkuje skróceniem czasu skuteczności kolejnego schematu terapeutycznego, zwiększa ryzyko akumulacji kolejnych mutacji i transmisji wariantów opornych.
Jak przebiega zakażenie HIV?
Do zakażenia dochodzi głównie drogą kontaktów seksualnych, wśród których dominuje MSM (men who have sex with men). Ponadto, do zakażenia HIV może dojść drogą: dożylną, wertykalną (w czasie ciąży, okołoporodowo, przy karmieniu piersią), a także przy przetoczeniu nietestowanej krwi czy przeszczepie narządów przy nietestowaniu dawcy. Epidemia HIV dotyczy wszystkich grup wiekowych, jednak najczęściej występuje wśród ludzi młodych w wieku 20-39 lat.
Wczesne rozpoznanie zakażenia poprawia rokowanie i (pod warunkiem systematycznego leczenia!) zmniejsza ryzyko zgonu z powodu HIV/AIDS i chorób związanych z zakażeniem, poprawia jakość życia. Świadomość zakażenia HIV u osoby zakażonej i regularne leczenie zmniejszają ryzyko transmisji HIV na inne osoby.
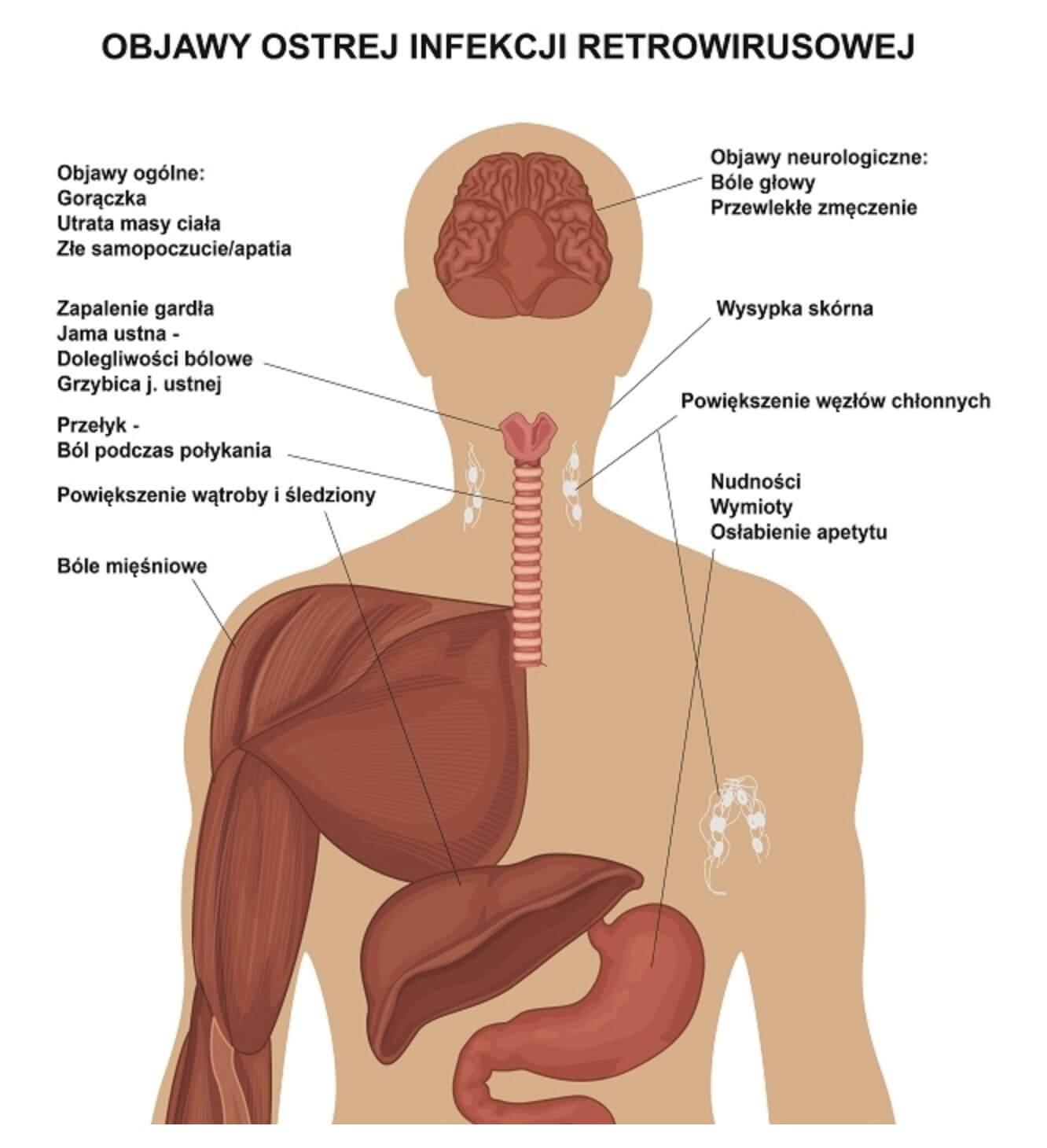
Naturalny (niezmieniony przez stosowanie leków) przebieg zakażenia składa się z kilku etapów określonych przez CDC literami alfabetu: A, B, C.
W stadium klinicznym A, czyli wczesnym okresie choroby, występują:
- ostra choroba retrowirusowa
- przetrwała uogólniona limfadenopatia
- okres bezobjawowy
W stadium klinicznym B występują różne choroby i stany nieobjęte listą chorób wskaźnikowych AIDS, czyli z kategorii C. Są to m.in.:
- biegunka utrzymująca się ponad miesiąc
- gorączka >38,5°C utrzymująca się ponad miesiąc
- określone zakażenia bakteryjne (m.in. listerioza, zapalenie narządów miednicy mniejszej)
- zakażenia wirusowe (półpasiec rozległy lub nawrotowy, leukoplakia włochata jamy ustnej)
- zakażenia grzybicze gardła lub narządów płciowych, nawracające lub niepoddające się leczeniu
- zapalenie nerwów obwodowych (drętwienie, mrowienie, palący ból w obrębie kończyn, wrażenie osłabienia kończyn)
- małopłytkowość samoistna (krwawienia z nosa, dziąseł, obfite krwawienia miesiączkowe u kobiet, wybroczyny na skórze)
- stan przednowotworowy i wczesne stadium raka szyjki macicy.
AIDS - czyli zespół nabytego niedoboru odporności - rozpoznajemy w chwili wystąpienia jednej z chorób z listy chorób wskaźnikowych wg CDC. W Stanach Zjednoczonych AIDS obejmuje również pacjentów zakażonych HIV, których liczba limfocytów T CD4 jest niższa od 200 komórek/mikrolitr lub odsetek wynosi 14%.
Ustalenie rozpoznania HIV
Warto pamiętać, że w przypadku podejrzenia zakażenia HIV, należy zgłosić się do jednego z punktów konsultacyjno-diagnostycznych (PKD). Adresy i godziny pracy punktów są dostępne tutaj. Tam wykonywane jest całkowicie bezpłatne i anonimowe badanie na obecność wirusa HIV, poprzedzone rozmową ze specjalnie wykwalifikowanym doradcą, który tłumaczy przebieg badania, odpowiada na wszelkie wątpliwości oraz pytania i towarzyszy badanemu podczas oraz po odebraniu wyniku. Oprócz PKD test na HIV można wykonać w klinikach chorób zakaźnych, laboratoriach diagnostycznych oraz w niektórych stacjach sanitarno-epidemiologicznych, jednak w tych miejscach badania są płatne, rzadziej oferują pomoc specjalisty-doradcy oraz nie mamy pewności, że wyniki będą anonimowe.
W Polsce badania w kierunku HIV są wykonywane nieodpłatnie:
- imiennie z finansowania NFZ na podstawie skierowania lekarskiego
- anonimowo u osoby zainteresowanej zgłaszającej się do jednego ze wspomnianych Punktów Konsultacyjno-Diagnostycznych finansowanego przez MZ i Krajowe Centrum do spraw AIDS
- u każdej osoby, która zamierza być krwiodawcą.
Badanie w kierunku HIV wykonuje się standardowo z krwi żylnej. Na początku wykonywany jest test przesiewowy - wykrywający przeciwciała (produkowane przez organizm po kontakcie z HIV) lub przeciwciała i antygen p24 HIV (określona cząstka wirusa). W przypadku dodatniego testu przesiewowego, należy go powtórzyć - dwukrotnie dodatni wynik testu przesiewowego należy zawsze potwierdzić testem Western-blot o dużej swoistości względem wirusa.
Problemem diagnostycznym we wczesnej fazie zakażenia HIV jest tzw. okno serologiczne - okres następujący tuż po zakażeniu HIV, w którym testy w kierunku wirusa pozostają ujemne z powodu braku lub bardzo niskiego poziomu (poniżej progu wykrywalności testu) przeciwciał lub antygenu p24 HIV. W przypadku testów wykrywających tylko przeciwciała trwa ono zazwyczaj od 2 do 6 tygodni, natomiast w odniesieniu do testów wykrywających jednocześnie antygen i przeciwciała, okno serologiczne skraca się do 14–17 dni. Jeśli osoba po potencjalnym narażeniu na zakażenie HIV wykona test zbyt wcześnie, to jego wynik będzie ujemny pomimo istniejącego zakażenia. Oficjalnie uznanym okresem "okna serologicznego" w diagnostyce HIV jest 12 tygodni. Konsultacja lekarska i zalecenie powtórzenia testu po określonym czasie mają na celu wyeliminowanie takich sytuacji. Po potwierdzeniu zakażenia HIV, pacjent jest kierowany do jednego z Punktów Konsultacyjno-Diagnostycznych lub Poradni Konsultacyjnych. Tam lekarz dokonuje klinicznej oceny zaawansowania choroby na podstawie wywiadu i badania lekarskiego, zleconej wcześniej wiremii HIV oraz liczby limfocytów CD4. Działania te mają na celu ustalenie zaawansowania choroby oraz ocenę kryteriów kwalifikujących do leczenia przeciwwirusowego (antyretrowirusowego).
Niestety, w Polsce z powodu niewystarczającego testowania populacji w kierunku HIV, braku świadomości i wiedzy w społeczeństwie, większość zakażeń jest rozpoznawana w fazie późnej, gdy dojdzie do znacznego upośledzenia odporności i zmniejszenia liczby limfocytów CD4 lub rozwoju objawów AIDS.
HIV - jak uniknąć zakażenia?
Podstawowym zaleceniem w odniesieniu do ochrony przed zakażeniem HIV jest unikanie ryzykownych zachowań związanych z ryzykiem transmisji wirusa. W celu prewencji zakażenia HIV należy:
- unikać stosunków seksualnych bez użycia prezerwatywy, kontaktów analnych, relacji poligamicznych
- wystrzegać się korzystania z usług agencji towarzyskich/ seksu przygodnego
- dbać o BHP w placówkach świadczących usługi medyczne, kosmetyczne
- wybierać tylko sprawdzone salony tatuażu i piercingu, co do których mamy pewność, że są w nich przestrzegane zasady BHP, a sprzęt jest sterylizowany po każdym kliencie
- unikać narkotyków, przede wszystkim przyjmowanych dożylnie - do zakażenia najczęściej dochodzi przez używanie wspólnego sprzętu tj. igły, strzykawki
W placówkach ochrony zdrowia należy stosować głównie sprzęt jednorazowego użytku. Zużyte igły i inne ostre narzędzia muszą być umieszczane w odpornych na przekłucie, twardych pojemnikach (starannie zamykanych po napełnianiu do 3⁄4 obję- tości i niszczonych przez spalenie), a sprzęt wielorazowego użytku należy poddać wstępnej dezynfekcji z zastosowaniem preparatów wirusobójczych. Jeśli jest to możliwe, podczas czynności zabiegowych powinno się stosować alternatywne metody i procedury pozwalające zredukować kontakt z ostrymi narzędziami (tj.: pobieranie krwi w systemach zamkniętych, eliminacja niepotrzebnych iniekcji czy przestrzeganie zakazu ponownego zakładania osłonek ochronnych na igły) i tym samym zminimalizować ryzyko zakłucia i ekspozycji na materiał potencjalnie zakaźny. Ostry sprzęt posiadający mechanizm zabezpieczenia, szczególnie pasywny, jest wysoce skuteczny w prewencji zakłuć.
Jak postępować w przypadku zakłucia/ zakażenia?
W każdym przypadku bezpośrednio po ekspozycji należy wdrożyć postępowanie nieswoiste mające na celu zmniejszenie prawdopodobieństwa zakażenia w wyniku kontaktu z krwią lub inną wydzieliną pacjenta. Takie działanie jest zależne od rodzaju ekspozycji i obejmuje następujące czynności:
1. Ekspozycja na skórę nieuszkodzoną należy usunąć zanieczyszczenia z powierzchni skóry przy użyciu gazy nasączonej środkiem do dezynfekcji rąk, a następnie miejsce ekspozycji umyć wodą z mydłem i zdezynfekować.
2. Zranienie (zakłucie lub skaleczenie) – miejsce ekspozycji powinno się dokładnie umyć ciepłą wodą z mydłem; następnie oczyszczoną ranę należy zdezynfekować 3% wodą utlenioną lub alkoholowym preparatem do dezynfekcji skóry i zabepieczyć wodoszczelnym opatrunkiem. Nie powinno się tamować krwi, ale też i jej nie wyciskać.
3. Zachlapanie błon śluzowych (nosa, ust) lub oczu – zanieczyszczone miejsce winno się niezwłocznie przepłukać obficie jałowym roztworem soli fizjologicznej lub wodą.
Pełna świadomość pracowników w zakresie konieczności uzyskania jak naj- szybszej, fachowej pomocy, w trakcie której zostanie oceniony stopień zagrożenia i zastosowane właściwe postępowanie (w tym leczenie), pozwali na znaczne ograniczenie ryzyka zakażenia w wyniku ekspozycji zawodowej. Osoba poszkodowana powinna zgłosić fakt wystąpienia ekspozycji wyznaczonemu pracownikowi (lekarzowi zakładowemu lub lekarzowi Zespołu ds. Zakażeń Szpitalnych, a w przypadku nieobec- ności lekarzowi dyżurnemu działu zabiegowego). Zgłoszenie jest całkowicie dobrowolne i leży wyłącznie w interesie osoby narażonej. Okoliczności narażenia i postępowanie po ekspozycji należy odnotować w karcie ekspozycji pracownika.
W przypadku potwierdzonej ekspozycji na HIV lub gdy ryzyko kontaktu z HIV jest duże, decyzję o postępowaniu − profilaktyczne podanie leków przeciwretrowiruso- wych − należy podjąć jak najszybciej (najlepiej w ciągu 24 godzin po ekspozycji). Profilaktyka poekspozycyjna zakażenia HIV polega na przyjmowaniu trzech leków antyretrowirusowych (ARV, terapia antyretrowirusowa) przez 28 dni lub do momentu definitywnego rozstrzygnięcia celowości jej stosowania i jest prowadzona przez pla- cówki afiliowane przy szpitalach zakaźnych [13, 33]. Skrócenie czasu terapii (do 3 lub 10 dni) albo opóźnienie jej rozpoczęcia (do 48 lub 72 godzin po ekspozycji) zmniejsza skuteczność profilaktyki.
W przypadku narażenia na zakażenie, zazwyczaj do 48 godzin (lub 72 godzin w narażeniu dużego ryzyka) jest możliwość włączenia profilaktyki poekspozycyjnej złożonej z trzech leków antyretrowirusowych, cechującej się wysoką skutecznością. Wdrożenie profilaktyki poekspozycyjnej ustala lekarz w Poradni Konsultacyjnej na podstawie wywiadu z osobą narażoną, statusu źródła, zawsze zgodnie z aktualnymi zaleceniami.
Pamiętajmy - w Polsce narażenie innej osoby na zakażenie HIV przez osobę świadomą swojego statusu HIV (+) jest zagrożone odpowiedzialnością karną.
Krajowe Centrum do spraw AIDS
Instytucją rządową zaangażowaną w promowanie profilaktyki zakażeń HIV i zwalczanie AIDS jest Krajowe Centrum do spraw AIDS (www.aids.gov.pl), na stronie którego są zamieszczone aktualne dane epidemiologiczne, kampanie promocji zdrowia, publikacje z zakresu prawa karnego, cywilnego czy też rodzinnego dotyczące tematyki HIV/AIDS, broszury informacyjne, praktyczne informacje (m.in. wykaz Punktów Konsultacyjno-Diagnostycznych) dla osób zainteresowanych tematyką oraz osób żyjących z zakażeniem HIV.
Krajowe Centrum do spraw AIDS corocznie 1 grudnia przyznaje specjalne odznaczenie - czerwoną kokardkę. Wyróżnienie otrzymują osoby, które w szczególny sposób przyczyniły się do poprawy jakości życia osób żyjących z HIV, chorych na AIDS, bądź też wniosły istotny wkład w działania profilaktyczne w dziedzinie HIV i AIDS w Polsce. Krajowe Centrum ds. AIDS od 2020 r. prowadzi kampanię edukacyjną pt. „Czy wiesz, że…”, dotyczącą różnych problemów związanych z HIV/AIDS: począwszy od podstawowej wiedzy, poprzez promocję testowania w kierunku HIV, aż po wieloaspektową profilaktykę farmakologiczną. Ten ostatni temat miał swoją odsłonę w drugiej połowie listopada (więcej na https://aids.gov.pl/czywieszze/). Również i Was Zachęcamy do włączenia się do obchodów Światowego Dnia AIDS, poprzez przypięcie do ubrania lub/i udostępnianie poprzez swoje kanały informacyjne (social media, strona internetowa) Czerwonej Kokardki – symbolu solidarności z osobami żyjącymi z HIV, chorymi na AIDS i ich rodzinami/osobami bliskimi.