Wyszukaj w publikacjach
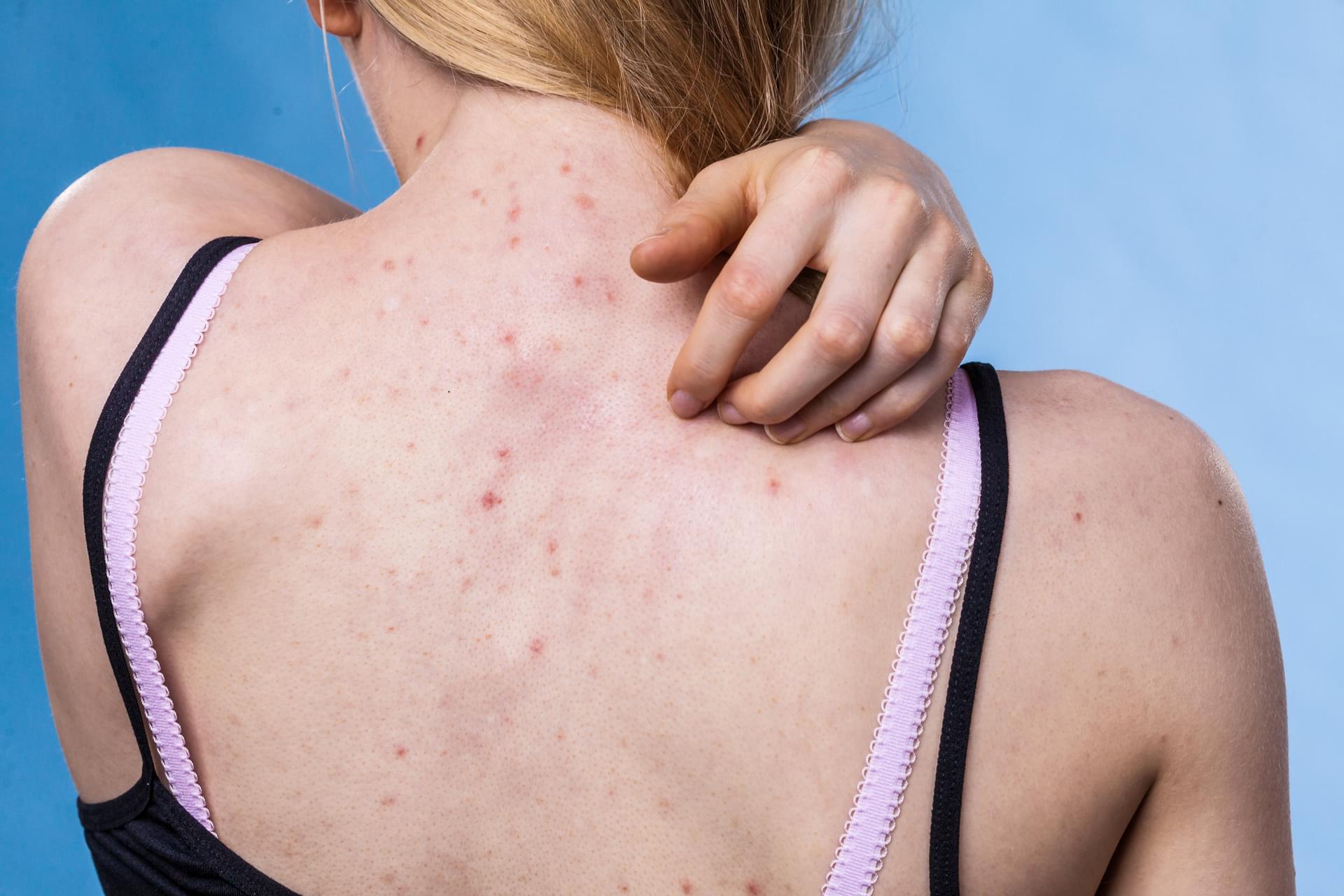
Trądzik różowaty (rosacea) to przewlekła, zapalna dermatoza, która może istotnie obniżać jakość życia pacjentów. W gabinecie pojawiają się chorzy z nawracającym rumieniem, grudkami czy krostami w obrębie twarzy – jak postępować? Jakie są obecnie zalecane metody leczenia?
Wprowadzenie – dlaczego rosacea to problem?
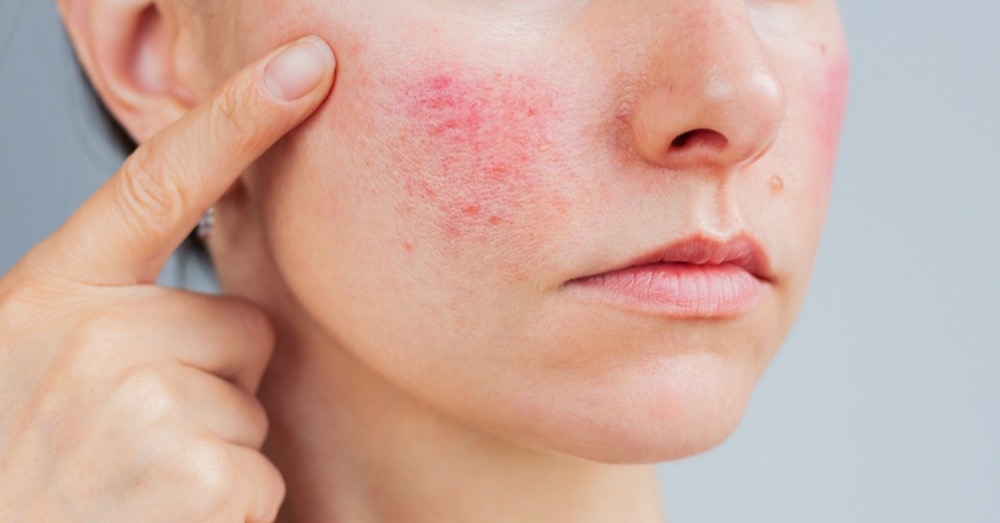
Trądzik różowaty dotyczy ok. 5% populacji, najczęściej osób dorosłych, głównie między 30. a 50. rokiem życia, szczególnie o jasnym fototypie skóry. Choroba nie zagraża życiu, ale jej objawy – rumień, teleangiektazje, grudki, krosty czy zmiany w obrębie oka – mogą wpływać na samoocenę, funkcjonowanie społeczne i zawodowe pacjentów.
Patofizjologia i obraz kliniczny trądziku różowatego
Rosacea to choroba wieloczynnikowa. W jej rozwoju udział biorą:
- zaburzenia immunologiczne – nadekspresja TLR-2 i nadmierna produkcja katelicydyny LL-37 prowadzące do stanu zapalnego,
- czynniki naczyniowe – nieprawidłowa reakcja receptorów TRPV na bodźce (UV, temperatura, alkohol, pikantne jedzenie) prowadząca do napadowego rumienia,
- mikrobiom – większa liczba Demodex folliculorum, niektórych bakterii (Staphylococcus epidermidis, Bacillus oleronius), a także zaburzenia mikrobioty jelitowej mogą nasilać objawy.
Wyróżnia się cztery główne postaci trądziku różowatego:
- rumieniowo-teleangiektatyczna – dominują rumień i teleangiektazje;
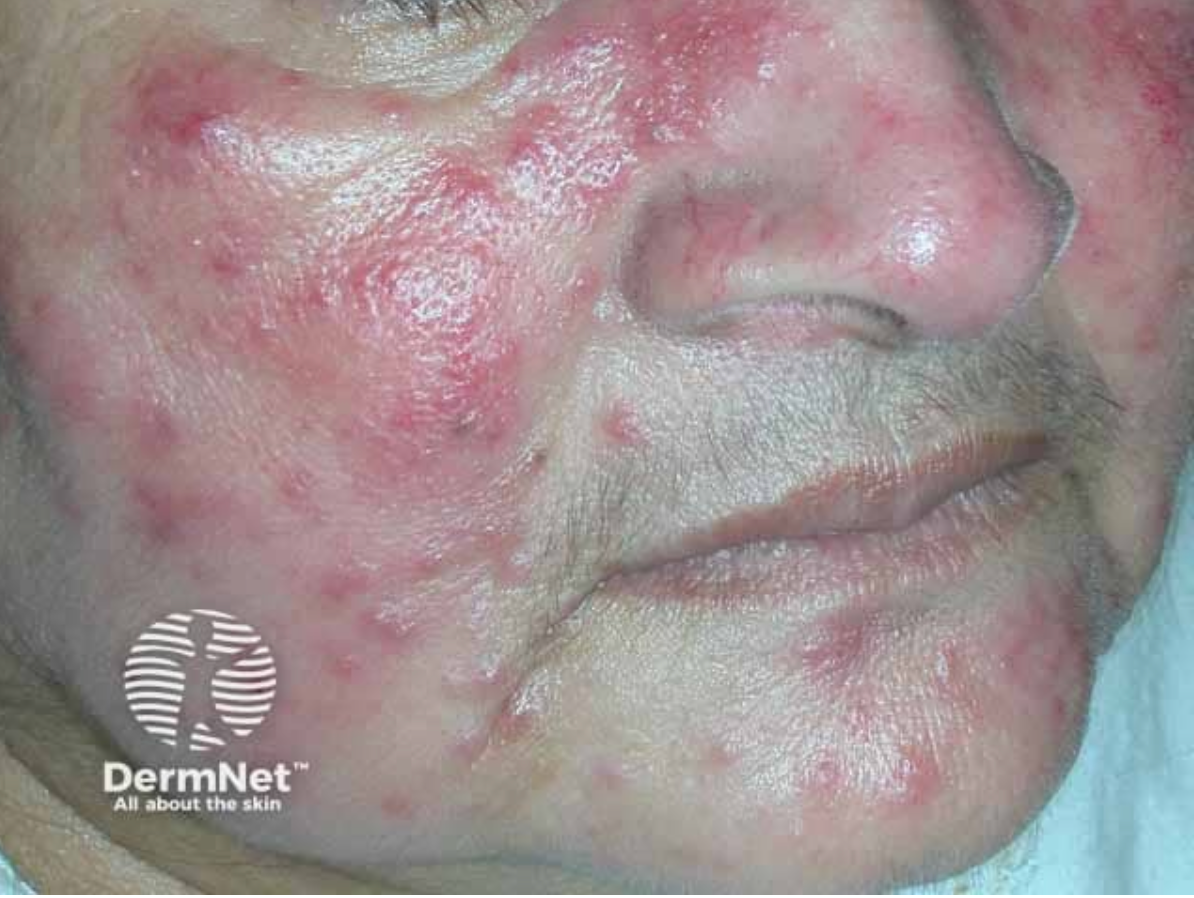
- grudkowo-krostkowa – obecne grudki, krosty, czasem obrzęk;
- przerostowa – zgrubienia skóry, najczęściej nosa (rhinophyma);
- oczna – zapalenie brzegów powiek, spojówek, rogówki.
Leczenie miejscowe trądziku różowatego – kiedy i czym?
Terapia miejscowa jest rekomendowana u pacjentów z łagodną i umiarkowaną postacią trądziku różowatego, zwłaszcza w odmianie grudkowo-krostkowej i rumieniowej.
Najczęściej stosowane leki to:
- metronidazol (żel, krem) 2x dziennie – działa przeciwzapalnie i przeciwbakteryjnie;
- iwermektyna (krem) 1x dziennie – redukuje stan zapalny;
- kwas azelainowy (żel, krem) 2x dziennie – działanie przeciwzapalne;
- brymonidyna 1x dziennie – wazokonstrykcja, zmniejszenie rumienia (nie wpływa na przyczynę schorzenia).
Praktyczne wskazówki:
- leczenie miejscowe stosuje się zwykle 1–2 razy dziennie;
- poprawa pojawia się po nawet po kilku tygodniach;
- warto edukować pacjenta o konieczności równoległej pielęgnacji skóry i fotoprotekcji;
- w postaci rumieniowej stosuje się przede wszystkim brymonidynę, ewentualnie leki działające wazokonstrykcyjnie, np. mirtazapinę;
- w postaci grudkowo-krostkowej wykorzystuje się głównie metronidazol, iwermektynę i kwas azelainowy; zmiany zapalne leczy się preparatami miejscowymi z klindamycyną, erytromycyną.
Leczenie ogólne rosacea – kiedy sięgnąć po antybiotyk lub izotretynoinę?
Leczenie systemowe stosuje się w cięższych postaciach trądziku różowatego, przy braku odpowiedzi na leczenie miejscowe lub przy zajęciu oczu.
Najczęściej stosowane są
- tetracykliny (np. doksycyklina 100–200 mg 1x dziennie) oraz azytromycyna (początkowo 500 mg 3x w tygodniu ze zmniejszeniem dawek w kolejnych tygodniach);
- Izotretynoina (w dawce dobowej 0,1–0,2 mg/kg masy ciała) – skuteczna w postaci grudkowo-krostkowej, stanowi także podstawę leczenia postaci przerostowej.
Należy pamiętać, że nie istnieje jednoznaczny konsensus co do schematu terapeutycznego trądziku różowatego. Terapię dobiera się indywidualnie.
Dodatkowe elementy postępowania
- Fotoprotekcja – kremy z wysokim SPF, unikanie solarium i ekspozycji na UV.
- Edukacja dietetyczna – ograniczenie alkoholu, ostrych potraw, bardzo gorących posiłków i napojów.
- Pielęgnacja skóry – unikanie drażniących skórę kosmetyków, stosowanie dermokosmetyków dla skóry wrażliwej.
- Terapie uzupełniające – laseroterapia, zabiegi chirurgiczne.
Podsumowanie – leczenie trądziku różowatego
- W postaciach łagodnych zaczynaj od leczenia miejscowego (metronidazol, iwermektyna, kwas azelainowy).
- W przypadku ciężkich postaci lub objawów w obrębie oka – rozważ leczenie ogólne.
- Zawsze edukuj pacjenta: fotoprotekcja, unikanie czynników prowokujących, odpowiednia pielęgnacja skóry.
- Kieruj do poradni dermatologicznej lub okulistycznej, szczególnie jeśli objawy są nasilone, nietypowe lub oporne na leczenie.
Źródła
- Woźniacka, A., Czuwara, J., Krasowska, D., Chlebus, E., Wąsik, G., Wojas-Pelc, A., & Zegarska, B. (2022). Rosacea. Diagnostic and therapeutic recommendations of the Polish Dermatological Society. Part 1. Epidemiology, classification and clinical presentation. Dermatology Review/Przegląd Dermatologiczny, 109(2), 101–121. https://doi.org/10.5114/dr.2022.117981
- Thiboutot, D., Anderson, R., Cook-Bolden, F., Draelos, Z., Gallo, R. L., Granstein, R., & Webster, G. (2020). Standard management options for rosacea: The 2019 update by the National Rosacea Society Expert Committee. Journal of the American Academy of Dermatology, 82(6), 1501–1510. https://doi.org/10.1016/j.jaad.2020.01.077
- Zalewska-Janowska, A., & Błaszczyk, H. (2021). Dermatologia w gabinecie lekarza Podstawowej Opieki Zdrowotnej. PZWL Wydawnictwo Lekarskie.