Wyszukaj w publikacjach
Miejscowe glikokortykosteroidy (mGKS) są preparatami zalecanymi powszechnie, zarówno przez lekarzy dermatologów, jak i lekarzy POZ. Szerokie spektrum działania mGKS: przeciwzapalne, immunosupresyjne i antyproliferacyjne sprawia, że stanowią one leki pierwszego rzutu w leczeniu różnego rodzaju dermatoz, takich jak: atopowe zapalenie skóry, wyprysk kontaktowy, czy wyprysk niealergiczny [1, 2]. Mimo że leki te są szeroko stosowane, to zdarza się, że część pacjentów nie posiada wystarczającej wiedzy dotyczącej ich prawidłowego dawkowania oraz zasad aplikowania na skórę, co prowadzi do pojawienia się niepożądanych objawów w trakcie trwania leczenia. Wielu działań niepożądanych można uniknąć pod warunkiem odpowiedniego dobrania postaci i siły działania leku, a także edukacji pacjenta w zakresie sposobu aplikacji i czynników wpływających na wchłanianie preparatu przez skórę [2].
Glikokortykosteroidy miejscowe i ich rola w dermatologii
Glikokortykosteroidy stanowią jedną z najważniejszych grup leków o działaniu miejscowym stosowanych w leczeniu chorób skóry. Do dermatologii zostały wprowadzone w roku 1952, kiedy Sulzberg i Witten wykazali skuteczność hydrokortyzonu w miejscowej terapii dermatoz. Odkrycie to było na tyle rewolucyjne, że od tego momentu zaczęto dzielić historię leczenia chorób skóry na dwa okresy: przed odkryciem sterydów i po nim [2,6].
Leki te stosowane miejscowo wykazują wielokierunkowe działanie: przeciwzapalne, wazokonstrykcyjne, immunosupresyjne, antyproliferacyjne, apoptotyczne i antyapoptotyczne, dzięki czemu należą do najskuteczniejszych preparatów w leczeniu chorób zapalnych skóry [2,6]. Z tego względu znajdują zastosowanie w leczeniu dermatoz zapalnych, takich jak wyprysk kontaktowy i atopowy, liszaj płaski, łuszczyca, choroby autoimmunologiczne, odczyny po ukąszeniu, a także wyprysk potnicowy i niealergiczny [1,6]. Mechanizm działania mGKS jest oparty na pobudzaniu syntezy lipokortyny 1 i wazokortyny, hamowaniu produkcji cytokin prozapalnych oraz proliferacji komórek Langerhansa i limfocytów B i T, regulowaniu funkcji eozynofilów, zmniejszaniu ekspresji cząsteczek adhezyjnych i zwiększaniu aktywności obojętnej endopeptydazy i endonukleaz [5].
Obecnie glikokortykosteroidy są lekami stosowanymi przede wszystkim w dermatologii i należą do grupy farmaceutyków o najlepiej poznanych korzyściach terapeutycznych, jak i działaniach niepożądanych [5]. Od momentu wprowadzenia ich do praktyki klinicznej dokonano wielu modyfikacji w budowie cząsteczek leków oraz ulepszono ich podłoża, co pozwoliło zwiększyć skuteczność działania oraz profil bezpieczeństwa stosowania, eliminując wiele z działań niepożądanych [2, 5]. mGKS można podzielić na grupy zarówno pod względem siły ich działania, jak i pod względem spektrum skuteczności oraz bezpieczeństwa stosowania. Obecnie na rynku dostępnych jest kilkadziesiąt preparatów nowej generacji o zróżnicowanej sile działania, stężeniu i zastosowanym podłożu, a wybór właściwego leku wymaga od lekarza dużej wiedzy na ich temat, jak również doświadczenia klinicznego [5].
W latach 80. i 90. na rynek wprowadzone zostały preparaty IV generacji, wykazujące najlepszy stosunek korzyści do ryzyka - co oznacza, że charakteryzują się one największym profilem bezpieczeństwa, zachowując przy tym dużą skuteczność działania [8,9]. Wśród leków z tej grupy znajdują się preparaty, które mogą być stosowane również u dzieci, już od 2 r.ż., takie jak aceponian metyloprednizolonu (Advantan) [1]. Preparat ten występuje w postaci kremu, emulsji i maści i może być aplikowany od razu przy pojawieniu się niewielkich zmian skórnych, pozwalając na szybkie uzyskanie remisji [9]. Mimo korzystnego profilu bezpieczeństwa, aceponian metyloprednizolonu jest preparatem o silnym działaniu, zaliczanym do klasy III, zgodnie z klasyfikacją europejską oraz według podziału amerykańskiego [8]. Preparaty IV generacji, takie jak Advantan, łagodzą zmiany zapalne skóry i reakcje związane z hiperproliferacją, prowadząc do ustąpienia zarówno objawów przedmiotowych, takich jak rumień, obrzęk czy wysięk, jak również podmiotowych- świądu, bólu i pieczenia [1]. Terapia atopowego zapalenia skóry za pomocą aceponianu metyloprednizolonu redukuje świąd i rumień juz po kilku dniach stosowania [10].
Jak wybrać odpowiedni preparat?
Efekt działania glikokortykosteroidów miejscowych zależy od:
- postawienia właściwej diagnozy,
- budowy chemicznej leku,
- stężenia i siły działania preparatu,
- obecności dodatkowych substancji aktywnych (antybakteryjnych, przeciwgrzybiczych, złuszczających) w preparacie,
- podłoża i sposobu aplikacji (tego, czy preparat jest stosowany metodą konwencjonalną, czy naprzemienną),
- uwarunkowanej genetycznie wrażliwości pacjenta na dany lek,
- prawidłowej komunikacji i współpracy pomiędzy pacjentem a lekarzem [2,5].
Plan terapii powinien koniecznie uwzględniać takie czynniki jak: lokalizację anatomiczną i rozległość powierzchni zmian chorobowych, wiek i stan skóry pacjenta: stopień nawodnienia naskórka, grubość warstwy rogowej, obecność gruczołów łojowych, ewentualne uszkodzenia oraz wcześniejsze zmiany na skórze. Na właściwości farmakodynamiczne leku wpływają także czynniki środowiskowe (promieniowanie UV, wilgotność powietrza) oraz różnice osobnicze [2].
Podstawę bezpiecznej terapii mGKS stanowią trzy filary: właściwy dobór siły działania, dawki oraz sposobu aplikacji preparatu. Ścieżka leczenia powinna być projektowana także pod kątem charakteru i lokalizacji zmian skórnych oraz wieku pacjenta [6].
Dobór siły i częstotliwości stosowania miejscowych glikokortykosteroidów do charakteru zmian skórnych
Bardzo silnie działające mGKS powinny być stosowane w takich jednostkach chorobowych jak: ciężki wyprysk kontaktowy, łuszczyca, ziarniniak obrączkowaty, ziarniniak grzybiasty, liszaj płaski, sarkoidoza, czy obumieranie tłuszczowe. Glikokortykosteroidy o działaniu silnym znajdują zastosowanie w przypadku: atopowego zapalenia skóry, wyprysku kontaktowego, wyprysku pieniążkowatego, skórnych postaci tocznia rumieniowatego, mastocytozy i przyłuszczycy. Preparaty o działaniu średnim i słabym są natomiast przeznaczone do leczenia atopowego zapalenia skóry u dzieci, łojotokowego zapalenia skóry, oparzeń słonecznych, łuszczycy fałdów skóry oraz wyprysków i zmian zlokalizowanych w obrębie obszarów pokrytych skórą o mniejszej grubości- twarzy, przewodów słuchowych, pach, moszny, warg sromowych, pachwin i bruzdy międzypośladkowej [2,5]. Glikokortykosteroidy o mniejszej sile działania pozwalają na ograniczenie działań niepożądanych leku [2].
Zgodnie z zalecanymi obecnie standardami postępowania, mGKS można stosować jako terapię klasyczną (ciągłą) lub terapię przerywaną, np. terapię naprzemienną. Terapia klasyczna opiera się na podawaniu silnego sterydu na początku leczenia, a następnie, w miarę uzyskiwania poprawy stanu pacjenta, na zamianie go na preparat słabszy [5,6]. Terapia przerywana, która polega na naprzemiennym stosowaniu mGKS (np. co drugi dzień) z obojętną bazą lub ze specjalistycznymi podłożami dermatologicznymi (SPD), pozwala na uzyskanie podobnych efektów terapeutycznych, przy jednoczesnej redukcji dawki i zmniejszeniu możliwych objawów niepożądanych, zwiększając bezpieczeństwo terapii [2,5].
Glikokortykosteroidy należy stosować na jak najmniejszej powierzchni skóry, 1-2 razy dziennie. Częstsze aplikacje nie wpływają na skuteczność leczenia, mogą natomiast doprowadzić do zablokowania receptorów komórkowych i rozwoju zjawiska tolerancji, zwiększając jednocześnie ryzyko działań niepożądanych [6,8]. Glikokortykosteroidy nowej generacji, takie jak aceponian metyloprednizolonu (Advantan), ze względu na przedłużony czas działania stosuje się tylko raz na dobę, zwiększając komfort i bezpieczeństwo pacjenta [1,5].
Wybór odpowiedniego podłoża i postaci leku
Rodzaj zastosowanego podłoża wpływa na zdolność penetracji leku przez skórę i błony śluzowe oraz na finalną ilość leku docierającą do receptorów, a tym samym na jego potencjał terapeutyczny [5,8]. Wybór podłoża powinien być uzależniony przede wszystkim od lokalizacji i rodzaju zmian skórnych. mGKS z podłożem maściowym wykazują duża penetrację substancji czynnej i są rekomendowane dla pacjentów ze współistniejącą suchością skóry, nadmiernym rogowaceniem naskórka i z tendencją do lichenifikacji. Przy czym nie powinny być one stosowane w obrębie powierzchni zgięciowych oraz obszarów skóry owłosionej. Kremy mają delikatniejsze działanie od maści i, w przeciwieństwie do nich, mogą być stosowane na powierzchnie zgięciowe oraz zmiany wysiękowe. Emulsje, lotiony i żele są przeznaczone do okolic skóry owłosionej i są najlepszym wyborem w przypadku zmian wysiękowych [2, 8].
Dostępność mGKS w różnych postaciach (np. Advantan krem, maść, emulsja), pozwala na zaplanowanie terapii dopasowanej do indywidualnych potrzeb pacjenta [1]. Stosowane obecnie podłoża wpływają na poprawę tolerancji miejscowych sterydów oraz szybszą regenerację skóry w obrębie zmian chorobowych: poprawiają nawilżenie i natłuszczenie skóry, odbudowują jej płaszcz hydrolipidowy i są pozbawione działania drażniącego, które występowało w preparatach starszych generacji [5]. Dzięki dużej lipofilności, leki takie jak aceponian metyloprednizolonu łatwo przenikają przez skórę i wykazują szybkie działanie [1,10].
Aplikacja odpowiedniej ilości preparatu
Proces aplikacji odpowiedniej ilości mGKS dość często stanowi trudność dla pacjentów. Inaczej niż w przypadku leków w postaci parenteralnej, nie wszyscy z nich wiedzą, ile preparatu powinni użyć w określonej okolicy ciała. Aby proces ten był łatwiejszy, dobrze jest korzystać z wprowadzonej w 1991 r. przez Long’a i Finlay’a jednostki opuszki palca (ang. fingertip unit- FTU) [4]. Jednostka ta odpowiada w przybliżeniu 0,5 g maści/kremu i stanowi taką ilość preparatu, która wyciśnięta z tuby o średnicy 5 mm mieści się w obszarze pomiędzy opuszką a stawem międzypaliczkowym dalszym palca. W zależności od obszaru, na którym ma być stosowany mGKS, zalecane jest aplikowanie następujących ilości leku:
- twarz i szyja – 2,5 FTU,
- brzuch i klatka piersiowa– 7 FTU,
- plecy i pośladki – 7 FTU,
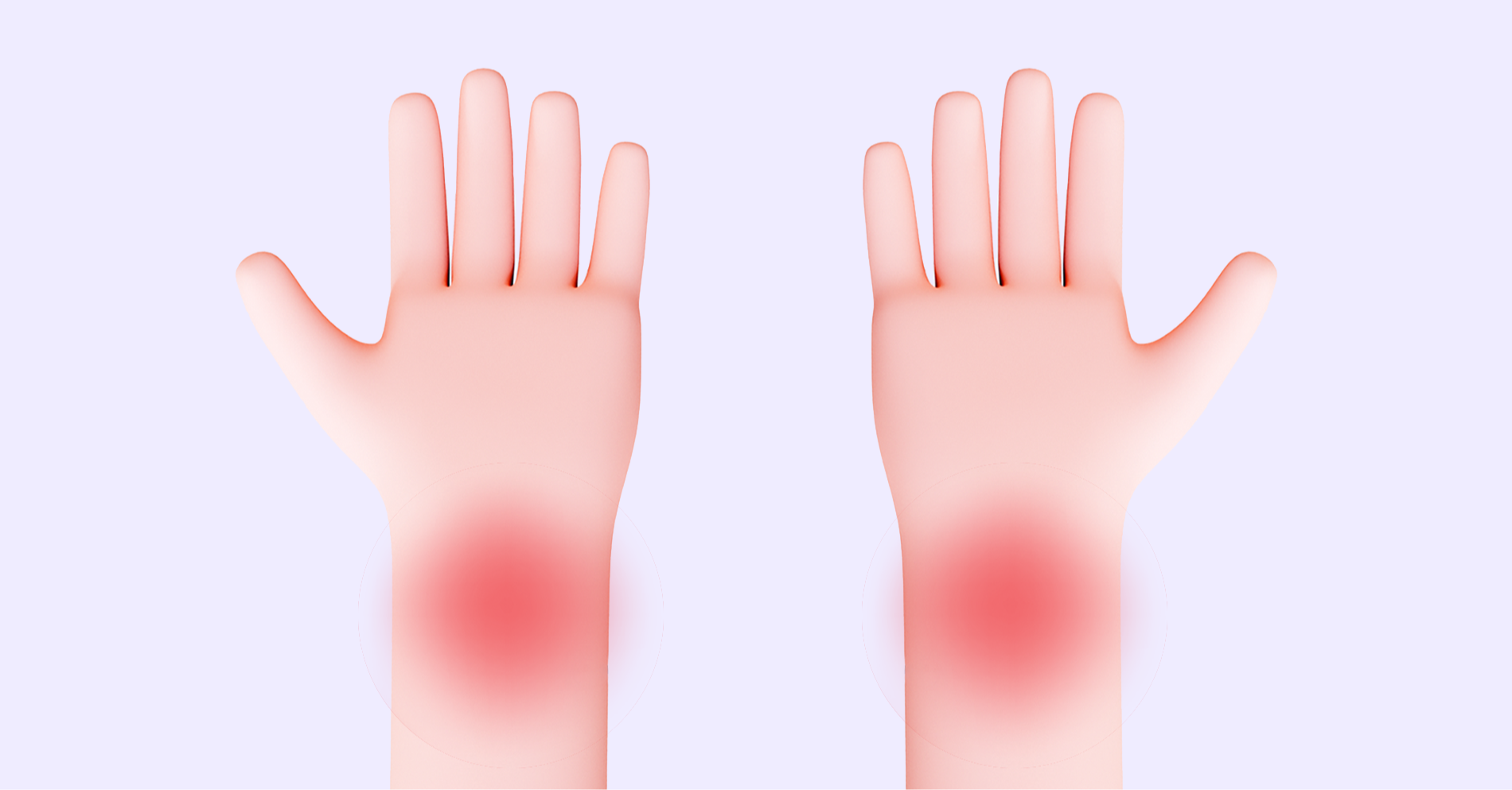
- dłoń – 1 FTU,
- kończyna górna (ramię, przedramię, ręka) – 4 FTU,
- stopa – 2 FTU,
- kończyna dolna (udo, podudzie, stopa) – 8 FTU [2,3,4].
Działania niepożądane stosowania mGKS - jak skutecznie je minimalizować?
Istnieje cały szereg działań, które pozwalają na zmniejszenie ryzyka wystąpienia objawów niepożądanych w trakcie terapii miejscowymi glikokortykosteroidami. Aby maksymalnie zredukować niepożądane działania mGKS ,należy:
- dobrać preparat o odpowiedniej sile działania, stężeniu oraz postaci, uwzględniając typ i lokalizację zmian chorobowych,
- przy braku poprawy zmienić wybrany glikokortykosteroid na inny z tej samej grupy, a dopiero później na GKS o większej sile,
- wybrać terapię naprzemienną,
- stosować preparat możliwie jak najkrócej,
- edukować pacjenta w kwestii ilości jednostek FTU wymaganych podczas aplikacji,
- nie przekraczać dawki 50 mg silnego mGKS i 100 mg preparatu o średniej mocy w przeciągu tygodnia [5].
Oprócz tego należy również pamiętać, aby nie stosować leku na uszkodzoną skórę, a w przypadku obecności infekcji w miejscu aplikacji, uzupełnić leczenie o substancję antybakteryjną. Czas trwania leczenia powinien być możliwie jak najkrótszy, przy czym przy preparatach nowej generacji, takich jak aceponian metyloprednizolonu (Advantan), nie powinien on przekraczać 12 tygodni u osób dorosłych i 4 tygodni w przypadku dzieci [1,4]. Preparaty sterydowe u dzieci powinny być stosowane ostrożnie, należy również unikać opatrunku okluzyjnego, którym mogą być np. pieluszki. U małych dzieci powinno się wybierać preparaty o udowodnionym profilu bezpieczeństwa (np. aceponian metyloprednizolonu), które mogą być stosowane już od 2 r.ż. i nie wykazują wpływu na funkcję kory nadnerczy, nawet w przypadku, gdy są aplikowane na dużych powierzchniach skóry (40-90%) [1,5].
Pomimo pojawiających się niekiedy u pacjentów obaw, miejscowo stosowane glikokortykosteroidy pozostają jednym z najskuteczniejszych i najbezpieczniejszych sposobów leczenia zapalnych chorób skóry. Przy należytym stosowaniu działania niepożądane występują rzadko, szczególnie w przypadku preparatów IV generacji [6,7].
Referencje:
- Charakterystyka Produktu Leczniczego Advantan (emulsja, krem, maść).
- Jastrząb A-B. Powikłania po stosowaniu miejscowych preparatów glikokortykosteroidowych –czy da się ich uniknąć?, Medycyna Ogólna i Nauki o Zdrowiu 2020, 26 (2), 97–101.
- Martin-Gorgojo A, Johansen J-D and Giménez-Arnau A. Corticosteroids: Topical. In: A.D. Katsambas et al. (eds.), European Handbook of Dermatological Treatment. Springer 2015; 1433–1443.
- Jaworek A, Zalewski A, Wojas-Pelc A. Znaczenie miejscowych glikokortykosteroidów we współczesnym lecznictwie dermatologicznym. Cz. 2. Farmacja Współczesna. 2018; 11; 220–230.
- Kaszuba A, Pastuszka M, Kaszuba A. Miejscowe glikokortykosteroidy w leczeniu chorób skóry- zalecane standardy postępowania, Forum Medycyny Rodzinnej 2009;3(5):347-358.
- Samochocki Z. Skuteczne i bezpieczne miejscowe leczenie glikokortykosteroidami u dzieci – fakty i kontrowersje, Lekarz POZ. 2018;4(1):59-64.
- Johns AM, Bower BD. Wasting of napkin area after repeated use of fluorinated steroi ointment. Br Med J 1970; 1: 347-348.
- Jaworek A, Zalewski A, Wojas-Pelc A. Znaczenie miejscowych glikokortykosteroidów we współczesnym lecznictwie dermatologicznym. Cz. 1. Farmacja Współczesna. 2017; 10: 91-99.
- Torrelo A. Methylprednisolone aceponate for atopic dermatitis. Int J Dermatol. 2017 Jun;56(6):691-697.
- L. Garcia Ponte, U. Ebert, Frontiers of rapid itch relief: a review of methylprednisolone aceponate, Journal of the European Academy of Dermatology and Venereology, 2012, 26 (suppl. 60) 9 - 13.
Autorstwo