Wyszukaj w publikacjach
Czy można rozpoznać zaburzenia elektrolitowe na podstawie EKG?
Czy można rozpoznać zaburzenia elektrolitowe na podstawie EKG?
Zaburzenia wodno-elektrolitowe to jedne z najpowszechniejszych odchyleń, jakie można zaobserwować w wynikach badań laboratoryjnych. Prezentacja kliniczna dyselektrolitemii bywa na tyle różnorodna, że pacjenci przeważnie poddawani są szerokiemu panelowi badań diagnostycznych. Jednym z nich najpewniej będzie także elektrokardiogram (EKG). Jaki obraz EKG towarzysz poszczególnym dyselektrolitemiom?
Zaburzenia wodno-elektrolitowe a EKG
Do zaburzeń jonowych ze specyficzną prezentacją w EKG należą:
- hiperkaliemia,
- hipokaliemia,
- hiperkalcemia,
- hipokalcemia,
- hipomagnezemia,
- hipermagnezemia.
Zaburzenia stężenia potasu we krwi
Ze względu na istotny udział jonów potasowych w utrzymywaniu przezbłonowej różnicy potencjałów elektrycznych w komórkach mięśnia sercowego, zaburzenia gospodarki potasowej mogą prowadzić do ciężkich powikłań kardiologicznych. Szczególnie groźne dla zdrowia i życia są gwałtowne wahania stężenia potasu.
Hiperkaliemia
Hiperkaliemia jest definiowana jako stężenie potasu we krwi przekraczające >5,5 mmol/l i powodujące skrócenie czasu trwania potencjału czynnościowego, z jednoczesnym wydłużeniem przewodzenia między miocytami. Zmiany w obrazie elektrokardiograficznym w pewnym stopniu korelują z wartościami osoczowego stężenia potasu, jednak oszacowanie ciężkości hiperkaliemii w oparciu o EKG jest obarczone dużym błędem.
W zapisie EKG charakterystyczne dla hiperkaliemii są:
- spiczaste załamki T – pierwszy z elektrokardiograficznych objawów podwyższonego stężenia potasu;
- wypłaszczenie i poszerzenie załamków P;
- wydłużenie odstępu PQ;
- poszerzenie zespołów QRS;
- zaburzenia przewodzenia przedsionkowo-komorowego – bradykardia zatokowa, blok AV (często z zastępczym rytmem pochodzenia komorowego), migotanie przedsionków z wolną akcją komór, zaburzenia przewodzenia śródkomorowego;
- zmiany odcinka ST (uniesienie lub obniżenie);
- sinusoidalny zapis EKG;
- częstoskurcz komorowy, migotanie komór, asystolia, PEA.
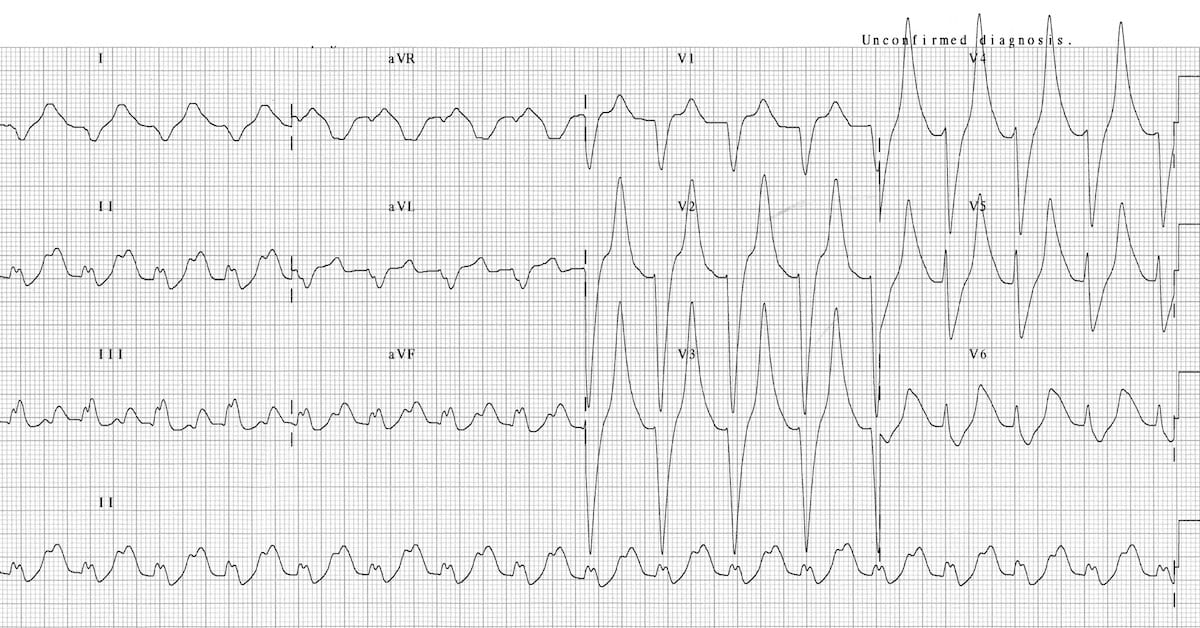
Na hiperkaliemię w szczególności narażeni są pacjenci z przewlekłą chorobą nerek, chorzy dializowani, stosujący inhibitory konwertazy angiotensyny lub sartany, w szczególności w połączeniu ze diuretykiem oszczędzającym potas lub preparatami potasu.
Hipokaliemia
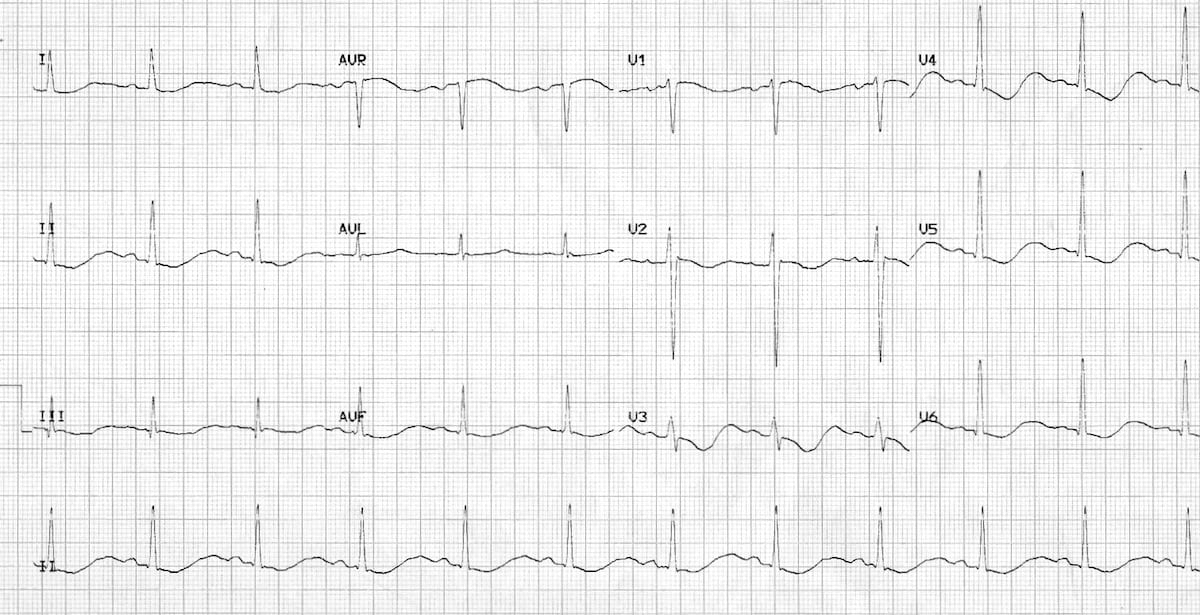
Hipokaliemia to stężenie potasu we krwi niższe niż 3,5 mmol/l. Zmiany elektrokardiograficzne najczęściej ujawniają się, gdy osoczowe stężenie potasu spadnie do 2,5-2,9 mmol/l i wynikają z wydłużenia czasu trwania zarówno potencjału czynnościowego, jak i czasu refrakcji. Należą do nich:
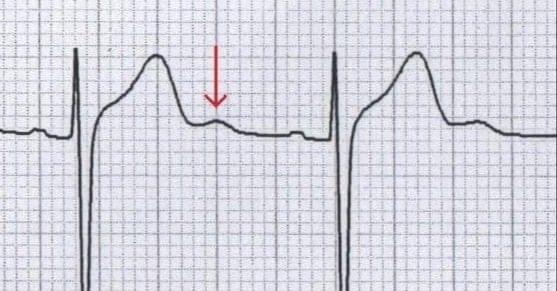
- zmniejszenie amplitudy załamka T lub odwrócenie załamka T;
- obniżenie odcinka ST o minimum 0,5 mm w odprowadzeniach V1, V2, V3;
- fala U o amplitudzie większej niż 0,5 mm w odprowadzeniu II lub większej niż 1 mm w odprowadzeniu V3, czasem zlewająca się z załamkiem T;
- wydłużenie odstępu QT;
- dodatkowe pobudzenia komorowe, częstoskurcze, migotanie przedsionków.
Zaburzenia stężenia wapnia we krwi
Jony wapnia zawarte w przestrzeni zewnątrzkomórkowej działają stabilizująco na błonę komórkową kardiomiocytów, zmniejszając ich pobudliwość. Z kolei wapń wewnątrz komórek mięśniówki serca odpowiada za synchronizację między potencjałem czynnościowym a skurczem komórki. Ze względu na istotną funkcję fizjologiczną zaburzenia gospodarki wapniowej mogą wiązać się z powikłaniami kardiologicznymi.
Hiperkalcemia
Hiperkalcemia to stężenie wapnia w surowicy powyżej 2,75 mmol/l. W obrazie EKG objawia się:
- wydłużeniem odstępu PQ;
- poszerzeniem zespołu QRS;
- skróceniem odstępu QT;
- wysokim odejściem punktu J, czasem wraz z uniesieniem odcinka ST;
- zmianami morfologii załamka T – przy umiarkowanej hiperkalcemii można zaobserwować wypłaszczony lub dwufazowy załamek T, w ciężkiej hiperkalcemii załamek ten może być odwrócony, dwufazowy lub karbowany i mieć niewielką amplitudę;
- załamek U o dużej amplitudzie.
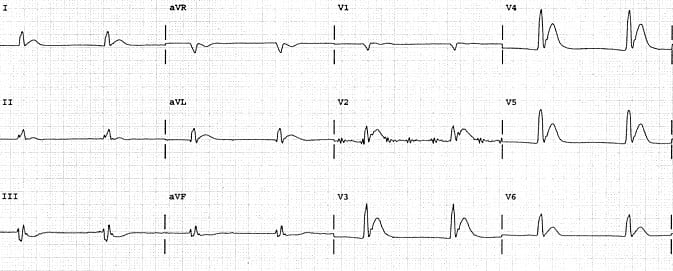
Hiperkalcemia najczęściej jest związana z zaburzeniami funkcji przytarczyc albo procesem rozrostowym, należy jednak też pamiętać o innych przyczynach zwiększenia stężenia wapnia, takich jak zatrucie witaminą D3, leczenie diuretykami tiazydowymi, długotrwałe unieruchomienie lub adynamiczna choroba kości u pacjentów z przewlekłą chorobą nerek.
Hipokalcemia
Hipokalcemia to stężenie wapnia w surowicy poniżej 2,25 mmol/l. Wskutek hipokalcemii dochodzi do wydłużenia drugiej fazy potencjału czynnościowego kardiomiocytów, co w obrazie elektrokardiograficznym charakteryzuje się wydłużeniem odstępu QT, w następstwie wydłużenia odcinka ST. Przeważnie jednak QTc nie przekracza 140% normy.
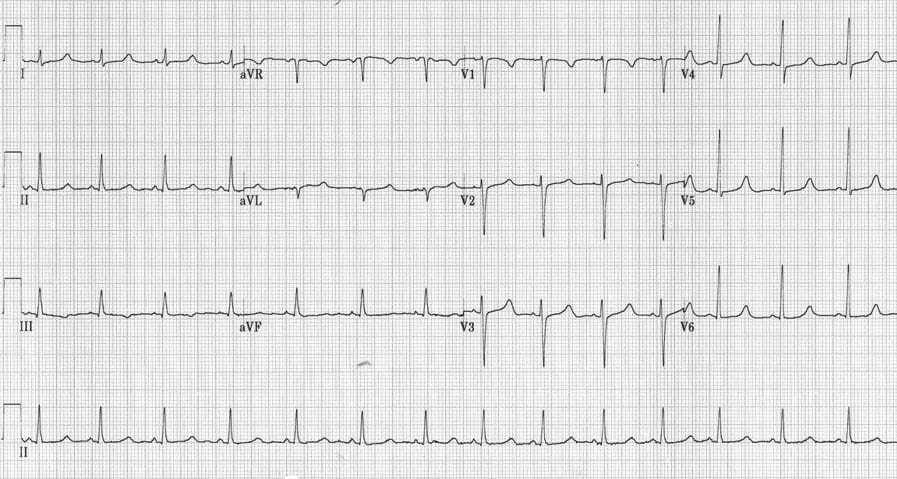
W rzadkich przypadkach jako manifestację hipokalcemii można także zaobserwować uniesienie odcinka ST, zmiany morfologii załamka T lub częstoskurcz torsade de pointes.
Zaburzenia stężenia magnezu we krwi
Magnez jest kolejnym istotnym elektrolitem wpływającym na funkcjonowanie mięśnia sercowego przez regulację kanałów jonowych, w tym Na+K+ ATPazy odpowiadającej za transport jonów potasowych do wnętrza komórki, kosztem transportowanych do przestrzeni zewnątrzkomórkowej jonów sodowych.
Hipermagnezemia
Zwiększone stężenie magnezu (hipermagnezemia) jest rzadko obserwowane, a towarzyszące mu zmiany w obrazie EKG to wydłużenie odstępu PQ, zespołu QRS oraz zaburzenia przewodzenia przedsionkowo-komorowego i śródkomorowego.
Hipomagnezemia
W przebiegu hipomagnezemii typowo dochodzi do wydłużenia odcinka QT. Rzadziej obserwuje się wydłużenie odcinka PQ, powstawanie dodatkowych pobudzeń komorowych lub nadkomorowych czy też częstoskurczów, w tym torsade de pointes.
Warto zaznaczyć, że zaburzenia stężenia magnezu rzadko są izolowanymi odchyleniami w jonogramie. Często towarzyszą natomiast innym dyselektrolitemiom (hipokaliemii, hipokalcemii), które mogą dominować w obrazie klinicznym oraz elektrokardiograficznym.
Podsumowanie
Choć podczas diagnostyki zaburzeń gospodarki wodno-elektrolitowej nie można polegać wyłącznie na EKG, badanie to stanowi ważny element postępowania, pozwalający ocenić stopień zaburzenia pracy mięśnia sercowego i ryzyko powstania zagrażających życiu arytmii. Sugestywny obraz EKG może być także istotną wskazówką diagnostyczną.
Źródła
- Raffee, L. A., Alawneh, K. Z., Ababneh, M. J., Hijazi, H. H., Abdi, R. M. A., Aboozour, M. M., Alghzawi, F. A., & Al-Mistarehi, A. (2022). Clinical and electrocardiogram presentations of patients with high serum potassium concentrations within emergency settings: a prospective study. International Journal of Emergency Medicine, 15(1). https://doi.org/10.1186/s12245-022-00422-8
- Gajewski, P., Jaeschke, R., Interna Szczeklika. Mały podręcznik. 2024/25. Kraków. Wydawnictwo Medycyna Praktyczna, 2024.
- Buttner, E. B. (2024, October 8). Hyperkalaemia. Life in the Fast Lane • LITFL. https://litfl.com/hyperkalaemia-ecg-library/
- Weaver, W. F., & Burchell, H. B. (1960). Serum potassium and the electrocardiogram in hypokalemia. Circulation, 21(4), 505–521. https://doi.org/10.1161/01.cir.21.4.505
- Chorin, E., Rosso, R., & Viskin, S. (2015). Electrocardiographic manifestations of calcium abnormalities. Annals of Noninvasive Electrocardiology, 21(1), 7–9. https://doi.org/10.1111/anec.12316
- Cascella M, Vaqar S. Hypermagnesemia. StatPearls Publishing; 2025 Jan. https://www.ncbi.nlm.nih.gov/books/NBK549811/
- Yang, Y., Chen, C., Duan, P., Thapaliya, S., Gao, L., Dong, Y., Yin, X., Yang, X., Zhang, R., Tan, R., Hui, S., Wang, Y., Sutton, R., & Xia, Y. (2021). The ECG characteristics of patients with isolated hypomagnesemia. Frontiers in Physiology, 11. https://doi.org/10.3389/fphys.2020.617374
- Kurpesa, M., & Szafran, B. (2019). Interpretacja EKG. kurs zaawansowany (1st ed.). PZWL Wydawnictwo Lekarskie.