Wyszukaj w publikacjach

Od początku pandemii SARS-CoV-2 obserwowana jest zależność ciężkości przebiegu choroby od wieku pacjenta. Badania wykazują, że w populacji pediatrycznej oraz wśród młodych dorosłych zarówno objawowość jak i śmiertelność są niskie w porównaniu z dorosłymi w wieku średnim i dojrzałym. Dzieci mogą przechodzić zakażenie bezobjawowo lub skąpoobjawowo. Jednak w części przypadków ustąpienie niewielkich objawów może zwiastować nie koniec, a dopiero początek choroby określanej skrótem PIMS-TS.
Co kryje się pod tym skrótem?
PIMS-TS (paediatric inflammatory multisystem syndrome – temporally associated with SARS-CoV-2) to wieloukładowy zespół zapalny występujący u dzieci związany z uprzednim zakażeniem koronawirusem. Po raz pierwszy jego pojawienie się odnotowano i opisano w kwietniu 2020 roku w Wielkiej Brytanii i tam też sformułowano wytyczne postępowania. Podobnie jak w przypadku COVID-19 u osób dorosłych, różnorodność objawów choroby jest bardzo duża. Wiąże się to z trudnościami w postawieniu jednoznacznej diagnozy i wymaga wzmożonej czujności pediatry, gdyż PIMS-TS może przebiegać podobnie jak np. zapalenie opon mózgowo-rdzeniowych. Wykazano częstsze występowanie tego zespołu u dzieci pochodzenia azjatyckiego oraz afroamerykańskiego, jednak obecny stan wiedzy nie pozwala postawić jednoznacznego wniosku jaki czynnik jest tego przyczyną.
Jakie kryteria muszą zostać spełnione, aby rozpoznać PIMS-TS?
Kryterium koniecznym do rozpoznania PIMS-TS jest:
- wystąpienie uporczywej gorączki >38,5°C,
- obecność podwyższonych parametrów zapalnych w badaniach laboratoryjnych (wzrost CRP, neutrofilia, limfopenia),
- wystąpienie cech uszkodzenia jedno- lub wielonarządowego (wstrząs, powikłania oddechowe, kardiologiczne, nerkowe, neurologiczne lub ze strony przewodu pokarmowego),
- brak innej niż uprzednie zakażenie SARS-CoV-2 przyczyny takiego stanu (należy wykluczyć zakażenia bakteryjne czy sepsę).
Należy pamiętać, że wynik testu PCR w kierunku SARS-CoV-2 może być u takich pacjentów zarówno pozytywny jak i negatywny.
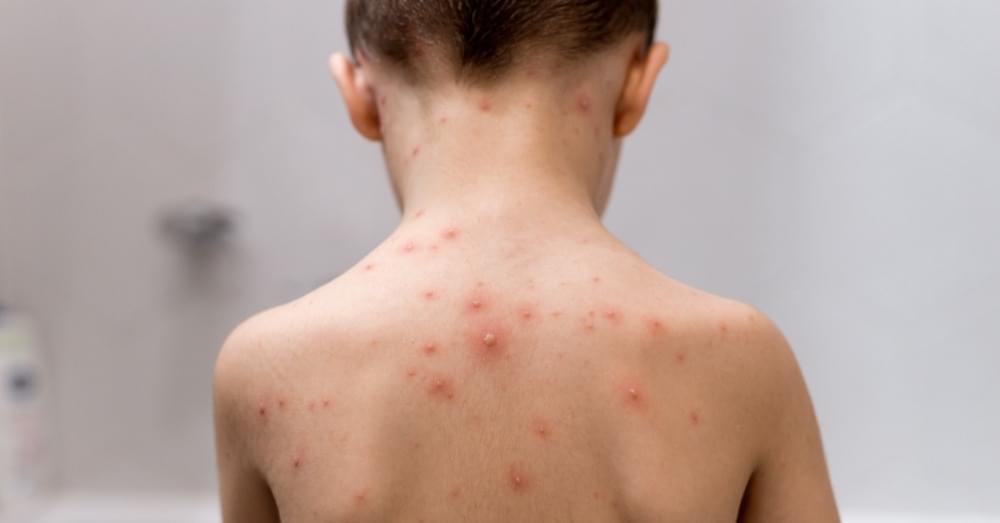
Inne objawy obserwowane u dzieci z PIMS-TS to: hipotensja, hipoksemia, ból brzucha, splątanie, zapalenie spojówek, kaszel, biegunka, ból głowy, limfadenopatia, zmiany w obrębie błon śluzowych, obrzęk szyi, osutka, objawy oddechowe, ból gardła, obrzęki stóp i rąk, omdlenie, wymioty. W badaniach laboratoryjnych oprócz wyżej wymienionych wykładników stanu zapalnego możemy obserwować nieprawidłowe wartości fibrynogenu, duże stężenie D-dimerów, duże stężenie ferrytyny, hipoalbuminemię, pogorszenie parametrów nerkowych mogące sugerować ostre uszkodzenie nerek, białkomocz, niedokrwistość, koagulopatie, trombocytopenię, duże stężenie troponin, trójglicerydów, IL-10 oraz IL-6 (o ile badanie jest dostępne), dużą aktywność CK, LDH oraz ASP i ALT.
Diagnoza: PIMS-TS. Co dalej?
Jeżeli istnieją przesłanki do rozpoznania u dziecka PIMS-TS, należy takiego pacjenta przekazać do ośrodka specjalizującego się w leczeniu chorób zakaźnych (gdy nie ma takiej możliwości, powinien to być inny ośrodek mający doświadczenia z podobnymi pacjentami). Ważne, aby jednostka, do której trafi pacjent, posiadała Oddział Intensywnej Terapii, gdyż musimy pamiętać o ryzyku gwałtownego pogorszenia się stanu pacjenta. Każde dziecko z rozpoznaniem PIMS-TS powinno być traktowane jako potencjalnie zakaźne, dlatego należy pamiętać o stosowaniu środków ochrony osobistej. Należy monitorować układ krążenia (12-odprowadzeniowe EKG, USG serca, ciśnienie tętnicze krwi, stężenie troponin, pro-BNP), układ oddechowy (monitorowanie wysycenia hemoglobiny tlenem (SpO2), RTG klatki piersiowej), funkcję nerek, wątroby, układu nerwowego i układu pokarmowego (z uwagi na objawy z tego układu, które mogą niekiedy naśladować ostry brzuch, warto wykonać USG jamy brzusznej). Należy zachowywać szczególną czujność w przypadku tej grupy pacjentów i odnotowywać każdą zmianę w wynikach badań laboratoryjnych, gdyż w wypadku pogarszania się stanu ogólnego istnieje u nich ryzyko progresji do niewydolności krążeniowo-oddechowej.
Jak leczyć pacjenta?
Jeżeli objawy PIMS-TS nie są nasilone i dziecko jest w stanie ogólnym dobrym, można ograniczyć działania do obserwacji i leczenia wyłącznie objawowego. Z uwagi na podobieństwo obrazu PIMS-TS do choroby Kawasaki, jeżeli pacjent spełnia jej kryteria, należy włączyć odpowiednie leczenie - dożylny wlew immunoglobulin oraz kwas acetylosalicylowy.
Nie możemy zapomnieć, że opieka nad pacjentem nie kończy się wraz z wypisaniem z oddziału. Z powodu braku informacji na temat tempa zanikania czy ewolucji zmian związanych z PIMS-TS, należy skierować pacjenta na kontrolę w poradni kardiologicznej, neurologicznej bądź zalecić monitorowanie niepokojących zmian.
Na chwilę obecną pozostaje mieć nadzieję, że wieloośrodkowa współpraca i dzielenie się doświadczeniami pozwoli na jeszcze pełniejszą opiekę i leczenie pacjentów z PIMS-TS oraz COVID-19 a szczepienia przeciwko COVID-19 zmniejszą skalę problemu.