Wyszukaj egzamin lub pytanie
Egzamin PES Neurologia / jesień 2025
120 pytań
Pytanie 1
Zapalenie nerwu wzrokowego jest klasycznym zespołem klinicznym występującym w chorobach demielinizacyjnych i zapalnych ośrodkowego układu nerwowego. W której z jednostek nozologicznych obserwuje się zapalenie brodawki nerwu wzrokowego z obrzękiem tarczy nerwu wzrokowego z nieostrym widzeniem, ale bez zapalenia samego nerwu?
Pytanie 2
54-letniego mężczyznę hospitalizowano z powodu postępującego od 3 lat osłabienia siły mięśniowej kończyn dolnych. W badaniu neurologicznym stwierdzono niedowład spastyczny kończyn dolnych z wygórowanymi odruchami głębokimi oraz obecnym obustronnie objawem Babińskiego. Badanie MR mózgowia i rdzenia szyjnego wykazało liczne, hiperintensywne w obrazach T2-zależnych, owalne zmiany położone okołokomorowo i podkorowo, w moście i półkulach móżdżku, a także dwie zmiany w tylno-bocznej części rdzenia szyjnego. Dwie zmiany w półkulach mózgu wykazywały wzmocnienie po podaniu środka kontrastującego w obrazach T1-zależnych. W płynie mózgowo rdzeniowym stwierdzono obecność swoistych prążków oligoklonalnych. Wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 3
W przebiegu choroby z przeciwciałami przeciwko glikoproteinie mieliny oligodendrocytów (MOGAD) w obrazie rdzenia kręgowego w obrazowaniu MRI typowe jest:
1) długoodcinkowe zajęcie rdzenia;
2) pogrubienie i wzmocnienie korzeni rdzeniowych;
3) objaw litery H;
4) krótkoodcinkowe zmiany demielinizacyjne;
5) zajęcia stożka rdzenia.
Prawidłowa odpowiedź to:
Pytanie 4
Przełom miasteniczny i zaostrzenia miastenii mogą być wyzwalane przez zakażenia, operacje lub leki. Które z leków mogą zaostrzać przebieg miastenii?
1) toksyna botulinowa;
2) chinolony;
3) efgartigimod;
4) zilukoplan;
5) aminoglikozydy.
Prawidłowa odpowiedź to:
Pytanie 5
W immunoterapii zapalenia rdzenia kręgowego i nerwów wzrokowych (NMOSD) ma zastosowanie szereg leków. Przez wiele lat postępowanie terapeutyczne oparte było głównie na danych uzyskanych z badań retrospektywnych i obserwacyjnych. W ostatnich latach zarejestrowano nowe leki biologiczne - przeciwciała monoklonalne, które cechują się wysoką skutecznością w leczeniu chorych z seropozytywnym NMOSD. Które z przeciwciał monoklonalnych może być stosowane zarówno w monoterapii, jak i terapii skojarzonej z glikokortykosteroidami, azatiopryną lub mykofenolanem mofetylu?
Pytanie 6
Aktualnie w leczeniu chorych na miastenię uogólnioną istnieje możliwość terapii w ramach programu lekowego B.157 - „Leczenie chorych z uogólnioną postacią miastenii (G.70.0)”. Jednym z leków, który jest finansowany w powyższym programie jest rawulizumab - humanizowane przeciwciało monoklonalne skierowane przeciwko składowej C5 dopełniacza. W szczegółowych kryteriach kwalifikacji do leczenia rawulizumabem istnieje konieczność wykonania szczepienia przeciwko:
Pytanie 7
57-letniego mężczyznę, z rozpoznanym wcześniej grasiczakiem hospitalizowano z powodu podostro narastających zmian nastroju oraz zaburzeń pamięci. W kolejnych dniach obserwowano majaczenie oraz twarzowo-ramienne dystoniczne napady padaczkowe. W obrazowaniu metodą rezonansu magnetycznego stwierdzono hiperintensywne zmiany w obrazach T2-zależnych, ze wzmocnieniem po podaniu środka kontrastującego w obrazach T1-zależnych, w przyśrodkowych częściach płata skroniowego obustronnie. Nie dysponując wynikiem poziomu autoprzeciwciał, ale biorąc pod uwagę obraz kliniczny i wynik badania MR wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 8
Wskaż fałszywe stwierdzenie dotyczące autosomalnie dominującej nocnej padaczki płata czołowego (ADNFLE):
Pytanie 9
Wskaż prawdziwe stwierdzenia dotyczące padaczki z mioklonicznymi napadami nieświadomości (EMA):
1) wielokrotnie w ciągu dnia obserwowane są miokloniczne napady nieświadomości;
2) charakterystyczny jest wzorzec czynności śródnapadowej w EEG utworzony z wyładowań zespołów iglica-fala, wieloiglica-fala 3 Hz korelujący klinicznie z napadami nieświadomości i szarpnięciami kończyn;
3) typowym aktywatorem zmian napadowych w zapisie EEG jest fotostymulacja, szczególnie 1-5 Hz;
4) napady atoniczne występują u 50% pacjentów i pogarszają rokowanie;
5) u pacjentów z EMA występować mogą atypowe napady nieświadomości;
6) napady uogólnione toniczno-kloniczne występują u około 90% pacjentów i pogarszają rokowanie.
Prawidłowa odpowiedź to:
Pytanie 10
Wskaż prawdziwe stwierdzenia dotyczące DRESS:
1) jest to ciężka reakcja na leki przebiegająca pod postacią wysypki, eozynofilii, atypowej limfocytozy, artalgii i uszkodzenia wielonarządowego;
2) najczęściej związana jako powikłanie przy stosowaniu fenytoiny, karbamazepiny, lamotryginy;
3) w przypadku stwierdzenia tego powikłania wskazane jest szybkie odstawienie stosowanego leku i zastosowanie sterydów;
4) jednym z objawów obserwowanym w trakcie DRESS jest wzrost ciśnienia wewnątrzczaszkowego;
5) w 90% przypadków rokowanie jest niepomyślne.
Prawidłowa odpowiedź to:
Pytanie 11
Do czynników ryzyka wystąpienia SUDEP nie należy:
Pytanie 12
14-letnia pacjentka zgłasza się do poradni po pierwszym w życiu napadzie padaczkowym o charakterze uogólnionego napadu toniczno-klonicznego, po nieprzespanej nocy. W zapisie EEG zarejestrowano fragmentyzowane wyładowania zespołów iglica-fala, wieloiglica-fala, znacznie nasilające się w trakcie trwania FS. Rodzice dziecka negują występowanie innych incydentów napadowych. Po namyśle dziewczynka dodaje częste wypadanie przedmiotów z rąk w godzinach porannych. Najbardziej prawdopodobnym rozpoznaniem jest:
Pytanie 13
Wskaż prawdziwe stwierdzenia dotyczące słuchowych potencjałów wywołanych z pnia mózgu (BAEP):
1) fala I powstaje w obwodowej części nerwu przedsionkowo-ślimakowego (VIII);
2) fala V powstaje we wzgórkach dolnych śródmózgowia;
3) są zazwyczaj nieprawidłowe w przypadku zaburzeń metabolicznych, oraz przyjmowania leków sedujących;
4) są nieprawidłowe w przypadku guzów pnia mózgu;
5) mają około 90% czułość, u pacjentów z nerwiakiem nerwu przedsionkowo-ślimakowego;
6) nerwiaki nerwu przedsionkowo-ślimakowego powodują wydłużenie latencji odstępu I-III w badaniu BAEP.
Prawidłowa odpowiedź to:
Pytanie 14
Wskaż prawdziwe stwierdzenia dotyczące badania wzrokowych potencjałów wywołanych (VEP):
1) stymulacja wzrokowa powoduje powstanie nad okolicą potyliczną dodatniej fali P100;
2) służą m.in. do diagnostyki ostrego zapalenia nerwu wzrokowego;
3) są przydatne w różnicowaniu ślepoty na podłożu organicznym i nerwicowym;
4) elektrody rejestrujące umieszcza się na skórze głowy wg systemu 10-20;
5) stymulacja przeprowadzana jest zwykle wzorcem szachownicy z polami białymi i czarnymi, które zmieniają naprzemiennie swoje położenie.
Prawidłowa odpowiedź to:
Pytanie 15
Które cechy w badaniu elektroneurograficznym (ENG) pacjenta z polineuropatią wskazują na uszkodzenie demielinizacyjne nerwu?
1) wydłużenie latencji dystalnej;
2) zwolnienie szybkości przewodzenia;
3) wydłużenie latencji fali F;
4) wzrost dyspersji czasowej potencjału;
5) obniżenie amplitudy potencjału.
Prawidłowa odpowiedź to:
Pytanie 16
W typowej prezentacji wtrętowego zapalenia mięśni obserwuję się:
1) osłabienie mięśni prostowników stawów kolanowych;
2) osłabienie mięśni zginaczy głębokich palców kończyn górnych;
3) asymetrię objawów;
4) przewlekły przebieg (wywiad chorobowy powyżej 12 miesięcy);
5) początek objawów powyżej 45. r.ż.;
6) częstsze występowanie choroby wśród kobiet;
7) w zapisie elektromiograficznym (EMG) obserwuje się potencjały czynnościowe jednostek ruchowych o zmniejszonych, jak i zwiększonych parametrach wielkości, niekiedy błędnie sugerujące chorobę neuronu ruchowego.
Prawidłowa odpowiedź to:
Pytanie 17
22-letni mężczyzna korzystający sporadycznie z siłowni zgłosił się na izbę przyjęć z powodu podwyższonych wartości transaminaz AST 152 U/l, ALT 186 U/l oraz CK 8125 U/l stwierdzanych w badaniach krwi wykonanych w ramach medycyny pracy. Z wywiadu wiadomo, że poziom transaminaz wykonany w 12. r.ż. był w normie, aktualnie w badaniu neurologicznym musi korzystać z podparcia przy wstawaniu z podłogi i występuje niewielkiego stopnia niedowład proksymalny kończyn dolnych. Jaki powinien być następny krok w diagnostyce u tego mężczyzny?
Pytanie 18
Dominujący niedowład proksymalny kończyn dolnych jest najbardziej charakterystyczny dla:
1) choroby Charcota-Marie-Tooth (CMT);
2) rdzeniowego zaniku mięśni (SMA 3);
3) choroby Pompego (późna postać);
4) ogniskowego (monofokalny) wariantu CIDP;
5) miopatii centronuklearnej (Centronuclear Myopathy, CNM).
Prawidłowa odpowiedź to:
Pytanie 19
U 30-letniej kobiety pracującej jako leśnik, 3 tygodnie po planowym zabiegu ortopedycznym w znieczuleniu podpajęczynówkowym pojawiło się mrowienie stóp. W ciągu kolejnych 4 dni rozwinęło się postępujące osłabienie kończyn dolnych o typie wiotkim oraz obustronny niedowład obwodowy nerwu twarzowego. Badanie przedmiotowe: brak odruchów ścięgnistych w kończynach dolnych i górnych, osłabione czucie głębokie dystalnie w kończynach dolnych, brak objawów oponowych. W wywiadzie brak gorączki i objawów infekcji w ostatnich tygodniach. Wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 20
U 18-letniej pacjentki z oftalmoplegią i męczliwością obecnymi od urodzenia, z negatywną diagnostyką serologiczną w kierunku miastenii i niewielkim niedowładem proksymalnym mięśni, bez znaczącego wzrostu kinazy kreatynowej, zauważono dużą łatwość do tworzenia się pęcherzy, przede wszystkim na stopach i w miejscach naturalnych otarć. W diagnostyce genetycznej najbardziej wskazanym panelem do wykonania jest badanie w kierunku:
Pytanie 21
Wskaż fałszywe stwierdzenie dotyczące leczenia drżenia samoistnego:
Pytanie 22
Wskaż fałszywe stwierdzenie dotyczące mózgowej autosomalnie dominującej arteriopatii z podkorowymi zawałami i leukoencefalopatią (CADASIL):
Pytanie 23
Wskaż prawdziwe stwierdzenia dotyczące obrzęku mózgu:
1) u pacjentów z ostrym udarem niedokrwiennym mózgu obrzęk mózgu osiąga swoje maksimum zazwyczaj 7-8 dni po udarze;
2) hemikraniektomia odbarczająca w populacji pacjentów >60. r.ż. nie zwiększa szans na przeżycie w przeciwieństwie do populacji pacjentów ≤60. r.ż.;
3) hemikraniektomia odbarczająca powinna być rozważana również w oknie czasowym 48-96 godz. od wystąpienia objawów, zwłaszcza u pacjentów młodszych;
4) obecność transformacji krwotocznej ogniska zawałowego stanowi przeciwwskazanie do wykonania zabiegu hemikraniektomii odbarczającej;
5) u pacjentów z podwyższonym ciśnieniem śródczaszkowym w przebiegu samoistnego krwawienia śródmózgowego można rozważyć bolus terapii hiperosmolarnej;
6) obrzęk złośliwy dotyczy <1% pacjentów z ostrym udarem niedokrwiennym mózgu.
Prawidłowa odpowiedź to:
Pytanie 24
Wskaż prawdziwe stwierdzenia dotyczące mózgowej angiopatii amyloidowej (CAA):
1) ma najczęściej formę sporadyczną;
2) wśród genetycznych przyczyn powstawania CAA wymienia się m.in. mutacje w genie APP, preseniliny 1 i preseniliny 2, a także polimorfizm genu apolipoproteiny E;
3) istnieje postać jatrogenna mózgowej angiopatii amyloidowej;
4) postać jatrogenną CAA opisywano u pacjentów, którzy byli leczeni hormonem wzrostu pochodzącym z przysadek zmarłych dawców, a także zostali poddani zabiegom neurochirurgicznym z wszczepieniem fragmentów opony twardej, czy też po przeszczepie rogówki;
5) w przypadku postaci jatrogennej CAA przebieg jest zwykle piorunujący - objawy występują już na kilka miesięcy po ekspozycji;
6) w świetle aktualnie obowiązujących kryteriów bostońskich w wersji 2.0 forma prawdopodobna lub możliwa CAA dotyczy przede wszystkim pacjentów młodszych (poniżej 50. r.ż.).
Prawidłowa odpowiedź to:
Pytanie 25
Aktualne zapisy programu „Leczenie pacjentów ze spastycznością kończyn z użyciem toksyny botulinowej typu A” (program B.57) pozawalają na leczenie chorych cierpiących na spastyczność spełniających warunki:
Pytanie 26
Aktualne zapisy programu „Leczenie pacjentów ze spastycznością kończyn z użyciem toksyny botulinowej typu A” (program B.57) pozawalają na leczenie chorych cierpiących na spastyczność w przebiegu:
Pytanie 27
Wskaż prawdziwe stwierdzenia:
1) rehabilitacja czynna po udarze mózgu powinna być rozpoczęta tak szybko, jak to możliwe, natychmiast po uzyskaniu stabilizacji stanu ogólnego pacjenta;
2) nie ma dowodów na szkodliwość bardzo wczesnej mobilizacji (<24 godz.), w tym pionizacji u pacjentów z udarem niedokrwiennym;
3) szkodliwa jest bardzo wczesna mobilizacja (<24 godz.), w tym pionizacja u pacjentów z udarem krwotocznym.
Prawidłowa odpowiedź to:
Pytanie 28
Zgodnie z „Wytycznymi postępowania w udarze mózgu” celowane iniekcje toksyny botulinowej w spastyczne mięśnie kończyny górnej są zalecane w celu:
1) zmniejszenia spastyczności;
2) poprawy biernego lub czynnego zakresu ruchu;
3) poprawy higieny;.
4) ułatwienia ubierania;
5) właściwego pozycjonowania
Prawidłowa odpowiedź to:
Pytanie 29
W diagnostyce kleszczowego zapalenia mózgu najistotniejszym markerem serologicznym w ostrej fazie choroby jest:
Pytanie 30
Wskaż prawdziwe stwierdzenia dotyczące różnicowania CADASIL i stwardnienia rozsianego (SM):
1) obecność prążków oligoklonalnych w płynie mózgowo-rdzeniowym jest charakterystyczna dla SM i nie występuje w CADASIL;
2) objaw O’Sullivana jest radiologiczną cechą CADASIL;
3) migrena z aurą częściej występuje w CADASIL niż w SM;
4) zmiany istoty białej w CADASIL są symetryczne i z czasem zlewają się, natomiast w SM są dobrze odgraniczone i asymetryczne;
5) „palce Dawsona” (ogniska prostopadłe do ciała modzelowatego) są charakterystyczne dla CADASIL.
Prawidłowa odpowiedź to:
Pytanie 31
Rozpoznanie stanu wegetatywnego (SV) wymaga spełnienia określonych kryteriów klinicznych. Wskaż prawdziwe stwierdzenia:
1) u pacjenta w stanie wegetatywnym zachowana jest cykliczność snu i czuwania;
2) w stanie wegetatywnym nie stwierdza się cech wskazujących na świadomą percepcję otoczenia;
3) minimalne reakcje behawioralne, takie jak śledzenie wzrokiem są typowe dla SV;
4) rozpoznanie trwałego stanu wegetatywnego stawia się po ≥1 miesiącu od urazu mózgu;
5) stan wegetatywny zawsze oznacza brak aktywności kory mózgowej.
Prawidłowa odpowiedź to:
Pytanie 32
Wskaż stwierdzenie najtrafniej opisujące właściwości i zastosowanie deutetrabenazyny oraz walbenazyny w leczeniu późnych dyskinez polekowych:
Pytanie 33
Najczęstszą przyczyną późnego pogorszenia stanu neurologicznego w chorobie Wilsona jest:
Pytanie 34
Jakie leczenie powinno być standardowym postępowaniem farmakologicznym u pacjenta z udarem niedokrwiennym mózgu kwalifikującym się do dożylnego leczenia trombolitycznego w oknie terapeutycznym <4,5 godz.?
1) należy zastosować alteplazę;
2) można zastosować alteplazę;
3) alteplaza jest niewskazana;
4) należy preferować zastosowanie tenekteplazy zamiast alteplazy;
5) tenekteplaza jest niewskazana.
Prawidłowa odpowiedź to:
Pytanie 35
Kwalifikując do leczenia trombolitycznego udaru niedokrwiennego mózgu 35-letniego mężczyznę rasy białej, dotychczas w pełni sprawnego, nieleczącego się przewlekle, ważącego 110 kg, z bardzo ciężkim zespołem neurologicznym (NIHSS 32) w oknie terapeutycznym <4,5 godz. należy:
Pytanie 36
Kwalifikując do leczenia trombolitycznego udaru niedokrwiennego mózgu 91-letnią kobietę rasy białej, wymagającą dotychczas niewielkiej pomocy w czynnościach dnia codziennego, ważącą 45 kg, z zespołem neurologicznym zagrażającym istotną progresją niepełnosprawności w oknie terapeutycznym <4,5 godz. należy:
1) odstąpić od leczenia trombolitycznego z uwagi na uprzednią niesamodzielność;
2) odstąpić od leczenia trombolitycznego z uwagi na zaawansowany wiek;
3) podać tenekteplazę w dawce 10 mg;
4) podać tenekteplazę w dawce 15 mg;
5) z uwagi na niską masę ciała preferuje się alteplazę w dawce całkowitej 41 mg.
Prawidłowa odpowiedź to:
Pytanie 37
U pacjenta o znanym czasie zachorowania na udar niedokrwienny mózgu w oknie 4,5-9 godz.:
1) należy odstąpić od leczenia trombolitycznego z uwagi na przekroczenie okna ≤4,5 godz.;
2) należy rozważyć leczenie trombolityczne, ale wyłącznie z zastosowaniem tenekteplazy;
3) należy rozważyć leczenie trombolityczne;
4) jednym z warunków leczenia trombolitycznego jest wykazanie, że stosunek objętości hipoperfuzji do dokonanego niedokrwienia wynosi >1,2;
5) jednym z warunków leczenia trombolitycznego jest wykazanie, że stosunek objętości hipoperfuzji do dokonanego niedokrwienia wynosi >1,6.
Prawidłowa odpowiedź to:
Pytanie 38
W leczeniu pląsawicy Sydenhama nie stosuje się:
Pytanie 39
Pląsawicy nie powoduje:
Pytanie 40
Wskaż fałszywe stwierdzenie dotyczące dziedzicznego zespołu mioklonii i dystonii:
Pytanie 41
Wybierz fałszywe stwierdzenia:
1) w trakcie leczenia lewodopą każdy objaw choroby Parkinsona ulega poprawie w jednakowym stopniu;
2) lewodopa najskuteczniej działa na spowolnienie i sztywność mięśniową;
3) drżenie jest objawem często niepoprawiającym się po leczeniu lewodopą;
4) dobra reakcja na lewodopę oznacza, że rozpoznanie choroby Parkinsona jest pewne;
5) fluktuacje ruchowe, dyskinezy i zaburzenia psychotyczne stanowią główne działania niepożądane podczas przewlekłej terapii lewodopą.
Prawidłowa odpowiedź to:
Pytanie 42
Wg rekomendacji Międzynarodowej Ligii Padaczkowej (ILAE) oraz Polskiego Towarzystwa Neurologicznego (PTN) do rozpoznania padaczki konieczne jest wystąpienie:
Pytanie 43
Wskaż prawdziwe stwierdzenia dotyczące wyników badania elektroencefalograficznego (EEG) wg rekomendacji Polskiego Towarzystwa Neurologicznego w diagnostyce padaczki:
1) prawidłowy zapis EEG wyklucza padaczkę;
2) pojedyncze badanie EEG wykazuje zmiany padaczkopodobne u około 30% chorych;
3) powtarzanie badania EEG zwiększa czułość do 70-80%;
4) najlepsze wyniki uzyskuje się przy monitorowaniu w czasie snu i po deprywacji snu;
5) nieswoiste zmiany w EEG mogą wystąpić u osób zdrowych.
Prawidłowa odpowiedź to:
Pytanie 44
Za padaczkę lekooporną uznaje się:
Pytanie 45
Do typowych objawów napadu nieświadomości należą:
1) nagłe przerwanie aktywności;
2) utrata przytomności z upadkiem;
3) krótkotrwałe wpatrywanie się;
4) automatyzmy ruchowe;
5) mioklonie kończyn.
Prawidłowa odpowiedź to:
Pytanie 46
Do typowych cech klinicznych otępienia z ciałami Lewy’ego należą:
1) fluktuacje funkcji poznawczych;
2) halucynacje wzrokowe;
3) napady padaczkowe;
4) parkinsonizm;
5) ciężka afazja semantyczna.
Prawidłowa odpowiedź to:
Pytanie 47
Najczęstszą przyczyną przewlekłej polineuropatii aksonalnej u dorosłych jest:
Pytanie 48
Który z odruchów musi być nieobecny w przypadku stwierdzania śmierci pnia mózgu?
Pytanie 49
Wzmocnienie kontrastowe opon mózgowo-rdzeniowych stwierdzone w badaniu rezonansu magnetycznego u pacjenta diagnozowanego z podejrzeniem procesu demielinizacyjnego OUN wymaga różnicowania pomiędzy stwardnieniem rozsianym (SM) a następującymi jednostkami chorobowymi:
1) chorobą z obecnością przeciwciał przeciwko MOG (MOGAD);
2) neurosarkoidozą;
3) zespołem Susaca;
4) CLIPPERS;
5) neuroboreliozą.
Prawidłowa odpowiedź to:
Pytanie 50
Wskaż fałszywe stwierdzenie dotyczące leczenia stwardnienia rozsianego (SM):
Pytanie 51
Wskaż prawdziwe stwierdzenie dotyczące współwystępowania chorób ze spektrum zapalenia nerwów wzrokowych i rdzenia z innymi chorobami autoimmunologicznymi:
Pytanie 52
Wskaż prawdziwe stwierdzenie dotyczące objawów móżdżkowych:
Pytanie 53
Glikokortykosteroidy podawane w formie doustnej znajdują zastosowanie w leczeniu:
1) rzutu stwardnienia rozsianego;
2) przewlekłym stwardnienia rozsianego;
3) przewlekłym NMOSD;
4) przewlekłym MOGAD;
5) przewlekłym ADEM u dzieci do 12. r. ż.;
6) przewlekłym zespołu Susaca.
Prawidłowa odpowiedź to:
Pytanie 54
Wskaż prawdziwe stwierdzenia dotyczące klinicznych zespołów zawałów mózgu:
1) zespół zaniedbywania ruchowego często spotykany jest w zawale w zakresie unaczynienia t. przedniej mózgu;
2) jednostronny zawał w zakresie t. przedniej mózgu wywołuje zespół człowieka w beczce;
3) apraksja chodu może wystąpić zarówno w uszkodzeniu obustronnym, jak i w jednostronnym udarze mózgu;
4) zachowana utylizacyjne mogą wystąpić wskutek zawału kory ruchowej;
5) zachowania naśladowcze mogą wystąpić wskutek zawału kory przedczołowej.
Prawidłowa odpowiedź to:
Pytanie 55
Symultagnozja to typowy objaw zawału z zakresu unaczynienia:
Pytanie 56
Wskaż leki związane z podwyższonym ryzykiem zakrzepicy zatok żylnych mózgowia:
1) steroidy;
2) tryptany;
3) HTZ;
4) androgeny;
5) statyny.
Prawidłowa odpowiedź to:
Pytanie 57
65-letni mężczyzna, obciążony chorobą niedokrwienną serca, cukrzycą typu 2, przewlekłą niewydolnością nerek oraz ze wszczepionym stymulatorem serca 3 miesiące temu. Dotychczas sprawny, pre-mRS - 0 pkt. O godzinie 6.30 rano obudził się z niedowładem połowiczym lewostronnym (położył się spać bez deficytu neurologicznego o godzinie 23.30). Przetransportowany przez ZRM na najbliższy oddział udarowy o godzinie 8.00. Deficyt neurologiczny oceniono na 8 pkt wg NIHSS. W warunkach SOR/izby, w kwalifikacji do leczenia przyczynowego udaru mózgu pierwszym badaniem obrazowym, które należy wykonać w trypie pilnym jest:
Pytanie 58
84-letni mężczyzna, obciążony nadciśnieniem tętniczym oraz cukrzycą typu 2 zgłosił się samodzielnie do szpitala o godzinie 20.00. Chory obudził się w dniu zgłoszenia z niewielkiego stopnia niedowładem dystalnym prawej kończyny górnej oraz zaburzeniami mowy o cechach dyzartrii: NIHSS - 1 pkt., premRS - 2 pkt. W badaniu TK mózgowia liczne ogniska niedokrwienne o charakterze zmian naczyniowych. Bez odchyleń w podstawowych badaniach laboratoryjnych (morfologia, układ krzepnięcia). Ciśnienie tętnicze krwi: 169/100 mmHg, akcja serca miarowa 90/min. Najlepszą opcją terapeutyczną w warunkach izby przyjęć/SOR jest podanie jak najszybciej:
Pytanie 59
U 72-letniego mężczyzny o godzinie 8.00 wystąpił nagły niedowład połowiczy lewostronny. Pacjent obciążony utrwalonym migotaniem przedsionków, w profilaktyce udaru niedokrwiennego mózgu przyjmuje na stałe dabigatran w dawce 2x 150 mg (ostatnia dawka leku przyjęta w dniu zachorowania o godzinie 6.30). Przetransportowany do szpitala o godzinie 9.30. W badaniu TK obecne ognisko krwotoczne w obrębie prawego płata ciemieniowego o objętości 70 ml. Ciśnienie tętnicze krwi: 165/75 mmHg, akcja serca niemiarowa 100/min. Najlepszą opcją terapeutyczną jest:
Pytanie 60
88-letni pacjent z udarem niedokrwiennym lewej półkuli mózgu, migotaniem przedsionków oraz chorobą tętnic obwodowych został przyjęty do szpitala poza oknem czasowym do leczenia reperfuzyjnego. Deficyt neurologiczny przy przyjęciu oceniono na 14 pkt w skali NIHSS. W 6. dobie hospitalizacji u chorego włączono doustny lek przeciwkrzepliwy. Do czasu włączenia doustnej terapii przeciwkrzepliwej spośród leków zmieniających funkcje układu krzepnięcia należy zastosować:
Pytanie 61
78-letni pacjent, obciążony nadciśnieniem tętniczym. Hospitalizowany na oddziale udarowym z powodu udaru krwotocznego w okolicach torebki wewnętrznej lewej półkuli mózgu. Wielkość ogniska krwotocznego 25x25 mm. Klinicznie: utrzymujący się głęboki niedowład połowiczy prawostronny. W 5. dobie hospitalizacji u chorego wystąpił nagły spadek SpO2 do 80%, tachypnoe (25/min), cechy wzmożonego wysiłku oddechowego. Ciśnienie tętnicze krwi: 115/70 mmHg, akcja serca: 110/min. W wykonanym pilnie badaniu angioTK tętnic płucnych cechy centralnej zatorowości płucnej. W kontrolnym badaniu TK bez cech progresji ogniska krwotocznego. Wskaż najlepszą opcję terapeutyczną:
Pytanie 62
30-letnia pacjentka, po przebytej zakrzepicy zatoki esowatej i poprzecznej prawej 2 lata temu, która wystąpiła w ciąży. Obecnie czuje się dobrze, bez deficytu neurologicznego. Chora planuje kolejną ciążę. Wskaż zalecenia dotyczące planowanej ciąży:
Pytanie 63
74-letni pacjent z udarem niedokrwiennym prawej półkuli mózgu z obszaru tętnicy środkowej (MCA), NHSS 7 pkt., obciążony nadciśnieniem tętniczym, cukrzycą typu 2. W holter EKG rytm zatokowy. W trakcie hospitalizacji w badaniach dodatkowych wykryto zwężenie MCA prawej w odcinku M1 powyżej 50%. Wskaż najlepszą opcję terapeutyczną:
Pytanie 64
W leczeniu zespołu miastenicznego Lamberta-Eatona nie zaleca się:
Pytanie 65
Który lek przeciwpadaczkowy może powodować wszystkie wymienione objawy niepożądane: przyrost masy ciała, wypadanie włosów, małopłytkowość?
Pytanie 66
Charakterystyczne dla narkolepsji omamy hipnagogiczne pojawiają się podczas:
Pytanie 67
Wskaż fałszywe stwierdzenie dotyczące złośliwego zespołu neuroleptycznego:
Pytanie 68
Badania obrazowe są niezbędnym elementem diagnostyki u osoby z podejrzeniem zespołu otępiennego. W schorzeniach neurodegeneracyjnych charakterystyczna dystrybucja zaników mózgu w badaniu rezonansu magnetycznego mózgu pozwala na ukierunkowanie rozpoznania różnicowego. Dla której z chorób neurodegeneracyjnych przebiegających z otępieniem charakterystyczny jest zanik korowy bieguna (przedniej części) lewego płata skroniowego?
Pytanie 69
Definicja zaawansowanej choroby Parkinsona mówi o występowaniu fluktuacji ruchowych ON/OFF, stosowaniu wielu (co najmniej 5) dawek lewodopy oraz szeregu objawów pozaruchowych. Od ponad 7 lat w Polsce prowadzony jest program lekowy leczenia zaawansowanej choroby Parkinsona. Która z metod leczenia zaawansowanej choroby Parkinsona jest najbardziej dedykowana dla starszych chorych z łagodnym otępieniem, przyjmujących wiele dawek lewodopy w godzinach nocnych oraz doświadczających ciężkiej porannej akinezji (sztywności porannej)?
Pytanie 70
75-letni mężczyzna z rozpoznaniem drżenia samoistnego zgłosił się do poradni celem kwalifikacji do terapii zaawansowanych. Pacjent dotychczas leczony propranololem w dawce 60 mg/d i prymidonem w dawce 240 mg/d, próba włączenia alprazolamu nieudana ze względu na nadmierną senność w ciągu dnia, a topiramat niewskazany ze względu na wcześniejsze rozpoznanie łagodnych zaburzeń funkcji poznawczych. Drżenie jest obustronne, o znacznym nasileniu, upośledzające w znacznym stopniu codzienną aktywność i samodzielność chorego. Chory w ramach hobby majsterkuje, stąd zależy mu na uzyskaniu docelowo obustronnej redukcji drżenia. Którą z metod należy polecić choremu w leczeniu lekoopornego drżenia, jako powodującą odwracalną blokadę czynnościową, możliwą do przeprowadzenia obustronnie, uznawaną obecnie za standard w operacyjnym leczeniu drżenia?
Pytanie 71
75-letni mężczyzna został przyjęty na oddział celem diagnostyki zaburzeń chodu z powodu pojawiających się w ostatnim czasie upadków. Od ponad roku rodzina zaobserwowała spowolnienie chodu, łatwe potykanie się z powodu braku wystarczającego unoszenia stóp, chód na poszerzonej podstawie z tendencją do ustawiania stóp na zewnątrz. Pacjent pozostaje pod kontrolą urologa z powodu zaburzeń dyzurycznych o typie nokturii. W badaniu fizykalnym obecne były wygórowane odruchy głębokie z kk. dolnych oraz obustronny objaw Babińskiego, nie stwierdzono natomiast spowolnienia w zakresie ruchów kończyn górnych, nie było cech dyzartrii czy hipomimii. Które z badań należy wykonać jako pierwsze w diagnostyce różnicowej zaburzeń chodu?
Pytanie 72
55-letni mężczyzna z łagodnym, występującym od ponad roku, czterokończynowym zespołem parkinsonowskim zgłosił się celem weryfikacji rozpoznania choroby Parkinsona. W wywiadzie zgłosił także: zaburzenia równowagi zwłaszcza po szybkim przyjęciu pozycji stojącej oraz zaburzenia dyzuryczne pod postacią naglącego parcia na mocz i zaburzenia erekcji. Stosuje od 6 miesięcy lewodopę z dobrym, ponad 30% efektem klinicznym. Które badanie dodatkowe z największym prawdopodobieństwem pozwoli na weryfikację rozpoznania u tego pacjenta w kontekście różnicowania z zanikiem wielkoukładowym typu parkinsonowskiego (MSA-P)?
Pytanie 73
Do leków pierwszego wyboru w napadach mioklonicznych nie należy:
Pytanie 74
Spowolnienie szybkości chodu, z ruchami mimowolnymi tułowia i niestabilnością postawy przy współistniejących zaburzeniach zachowania jest najbardziej charakterystyczne dla:
Pytanie 75
W leczeniu farmakologicznym idiopatycznego nadciśnienia śródczaszkowego można rozważyć zastosowanie:
Pytanie 76
Do typowych objawów klinicznych zespołu osiadania mózgu po kraniotomii należą:
Pytanie 77
Która ze struktur układu nerwowego z najmniejszym prawdopodobieństwem ulega uszkodzeniu w przebiegu niedoboru witaminy B12?
Pytanie 78
U pacjentki z zaburzeniami świadomości i hipertermią o ostrym początku stwierdzono również stopotrząs i opsoklonie. Objawy te wskazują w pierwszej kolejności na:
Pytanie 79
Rozpoznanie zespołu MELAS (encefalomiopatia mitochondrialna, kwasica mleczanowa i epizody przypominające udar mózgu) powinno budzić wątpliwości, jeśli w obrazie klinicznym stwierdza się:
Pytanie 80
Współistnienie padaczki, niepełnosprawności intelektualnej, gruczolaka łojowego twarzy oraz plam odbarwionych wskazuje w pierwszej kolejności na rozpoznanie:
Pytanie 81
U 20-letniego mężczyzny od dzieciństwa występują prawie codziennie napady niewielkiego osłabienia czterech kończyn, trwające kilkadziesiąt minut, wywoływane przez głodzenie, stres lub odpoczynek po wysiłku fizycznym. W badaniu przedmiotowym między napadami niewielka miotonia powiek i języka. Najbardziej prawdopodobne rozpoznanie to:
Pytanie 82
Uszkodzenie nerwu kulszowego może skutkować niedowładem w zakresie:
Pytanie 83
Dystrofie mięśniowe obręczowo-kończynowe (LGMD) dziedziczone autosomalnie dominująco różnią się jako grupa od LGMD dziedziczonych autosomalnie recesywnie tym, że:
Pytanie 84
Które z cech stwierdzanych u chorego z miopatią wskazują z największym prawdopodobieństwem na niedobór palmitoilotransferazy karnityny II (CPT II)?
Pytanie 85
Niedowład w przebiegu botulizmu zajmuje początkowo mięśnie:
Pytanie 86
Która z witamin, zażywana w nadmiarze może spowodować polineuropatię?
Pytanie 87
Wskaż fałszywe stwierdzenie dotyczące włókien nerwowych:
Pytanie 88
Ganglionopatię czuciową z zaburzeniami czucia głębokiego, ataksją chodu i nieprawidłową próbą Romberga nie obserwuje się w:
Pytanie 89
35-letni mężczyzna zgłosił się do poradni neurologicznej z powodu nawracających silnych dolegliwości bólowych kończyn dolnych, które określał jako palenie lub pieczenie, i które nasilały się po wysiłku i stresie. W wywiadzie: epizod TIA, zaburzenia rytmu serca. W badaniu neurologicznym stwierdzono osłabienie czucia bólu i temperatury w dystalnych częściach kończyn dolnych, obecne drobne czerwono-fioletowe grudki na skórze brzucha. W wywiadzie rodzinnym: podobne objawy u matki i siostry, ale o znacznie mniejszym nasileniu. Najbardziej prawdopodobne rozpoznanie to:
Pytanie 90
66-letni mężczyzna zgłosił się do poradni neurologicznej w towarzystwie żony z powodu postępującego od kilku miesięcy spowolnienia ruchowego, częstych upadków (głównie do tyłu) oraz trudności z patrzeniem w dół, co zauważył podczas czytania. Żona dodatkowo zauważyła zaburzenia pamięci i zaburzenia połykania. W badaniu neurologicznym stwierdzono znaczne ograniczenie pionowych ruchów gałek ocznych, hipomimię, sztywność osiową oraz dyzartrię. Najbardziej prawdopodobne rozpoznanie to:
Pytanie 91
22-letni mężczyzna zgłasza narastające od kilku lat trudności w chodzie i zaburzenia koordynacji ruchowej. W badaniu neurologicznym stwierdzono: dyzartrię, ataksję kończyn górnych i dolnych, obustronnie (+) objaw Babińskiego, chód niestabilny na szerokiej podstawie. Ponadto zauważono skoliozę i stopy wydrążone. W wywiadzie rodzinnym występowanie podobnych objawów. Najbardziej prawdopodobne rozpoznanie to:
Pytanie 92
60-letni mężczyzna zgłaszał postępujące trudności w chodzeniu i utrzymaniu równowagi, ponadto zaburzenia oddawania moczu oraz epizody omdleń. W badaniu neurologicznym stwierdzono sztywność osiową, chód na poszerzonej podstawie, chwiejny, dyzartrię, hipotonię ortostatyczną (spadek ciśnienia skurczowego o 40 mmHg po pionizacji). Najbardziej prawdopodobne rozpoznanie to:
Pytanie 93
W leczeniu dyskinez pląsawiczych szczytu dawki w chorobie Parkinsona najskuteczniejszym postępowaniem jest:
Pytanie 94
Niedobory witaminowe mogą być przyczyną wielu objawów/zespołów neurologicznych. Wskaż prawidłowe przyporządkowanie niedobór witaminy-objawy kliniczne i obrazowe:
1) ataksja;
2) neuropatia;
3) oczopląs pionowy;
4) może być wynikiem stosowania metforminy;
5) podłożem mogą być uporczywe wymioty;
6) nadmiar może spowodować objawy czuciowej neuropatii;
7) w obrazowaniu MRI widoczne jest zwiększenie intensywności sygnału w ciałach suteczkowatych i strukturach okołośrodkowych;
8) w obrazowaniu MRI rdzenia kręgowego widoczny jest obraz odwróconej litery V;
9) podaje się ją drogą dożylną;
10) suplementacja zmniejsza ryzyko wystąpienia wad cewy nerwowej u płodu.
Prawidłowa odpowiedź to:
Pytanie 95
Wskaż najlepsze przyporządkowanie jednostka chorobowa-zespół cech klinicznych i obrazowych:
1) hipotonia ortostatyczna;
2) omamy wzrokowe;
3) apraksja;
4) zaleganie moczu w pęcherzu >100 ml;
5) oftalmoplegia;
6) hipoperfuzja płatów potylicznych w badaniu SPECT;
7) ataksja;
8) zanik skorupy w badaniu MRI;
9) zanik śródmózgowia w badaniu MRI;
10) dobra lub umiarkowana reakcja na lewodopę.
Prawidłowa odpowiedź to:
Pytanie 96
Wskaż najwłaściwsze stwierdzenia charakteryzujące późne dyskinezy polekowe:
1) mogą wystąpić po stosowaniu arypiprazolu, cynaryzyny, kwetiapiny;
2) czynnikami ryzyka ich wystąpienia mogą być częste zmiany dawkowania neuroleptyków oraz starszy wiek i płeć żeńska;
3) najlepsze efekty w leczeniu późnych dyskinez oromandibularnych uzyskuje się po zastosowaniu deutetrabenazyny i walbenazyny;
4) lekiem z wyboru w leczeniu późnych dyskinez pląsawiczych jest amantadyna;
5) do późnych dyskinez nie zalicza się takich objawów jak dystonia i akatyzja;
6) w różnicowaniu należy brać pod uwagę stereotypowe ruchy oromandibularne w chorobie Huntingtona, czy neuroakantocytozie;
7) pierwszym postępowaniem winno być zmniejszenie dawki lub zamiana neuroleptyku na inny.
Prawidłowa odpowiedź to:
Pytanie 97
Skuteczne działanie 8% kapsaicyny podawanej miejscowo w leczeniu nerwobólu półpaścowego jest związane z:
Pytanie 98
Patogenetyczne podstawy napadu migreny posłużyły do tworzenia swoistych specyficznych leków przeciwmigrenowych. Wskaż leki swoiste i specyficzne, które są rekomendowane w leczeniu profilaktycznym migreny:
1) erenumab;
2) ryzatryptan;
3) lasmiditan;
4) rimegepant;
5) dihydroergotamina;
6) butalbital;
7) ubrogepant.
Prawidłowa odpowiedź to:
Pytanie 99
Mnogie neuropatie czaszkowe nie mogą wystąpić w:
1) zespole zatoki jamistej;
2) encefalopatii Wernickego w niedoborze witaminy B1;
3) zespole Millera Fishera z obecnością przeciwciał anty-GQ1b;
4) w zespole szczytu oczodołu;
5) w nowotworowym zajęciu opon.
Prawidłowa odpowiedź to:
Pytanie 100
82-letnia kobieta z cukrzycą, nadciśnieniem tętniczym, niedoczynnością tarczycy, refluksem żołądkowo-przełykowym, od 2 lat zauważyła stopniowo postępujące zaburzenia chodu, pogorszenie sprawności kończyn dolnych, zgłaszała skargi na nawracające upadki bez utraty przytomności oraz zaburzenia połykania. W badaniu neurologicznym stwierdzono cechy zespołu opuszkowego oraz osłabienie siły mięśniowej kończyn dolnych, głównie ud, uogólnione obniżenie napięcia mięśniowego, wyraźny zaniki mięśni kończyn dolnych, głównie części proksymalnych, zniesienie odruchów głębokich w lewej kończynie dolnej oraz objaw Beevora. W badaniach laboratoryjnych stwierdzono podwyższone poziomy stężeń/aktywności/poziomów: CK do 1000 U/L, podwyższony poziom OB (do 20), Alat, Aspat, LDH, trójglicerydów, glukozy oraz obecność czynnika reumatoidalnego. W zapisie EMG wykonywanym 2-krotnie stwierdzono zmiany miogenne. Nie stwierdzono przeciwciał onkoneuronalnych, badanie suchej kropli krwi wypadło prawidłowo. Wykonano także biopsje mięśnia, gdzie stwierdzono zmniejszenie średnicy włókien mięśniowych, zanik włókienek, zatarcie struktury sarkomerów, obecność wakuoli. U chorej włączono leczenie metyloprednizolonem 1,5 g dożylnie, ale przerwano tę terapię z powodu ciężkich hiperglikemii, w dalszym ciągu przez rok stosowano azatioprynę, ale tę terapię także przerwano z powodu objawów ubocznych i braku efektów. Zastosowano immunoglobuliny w początkowej dawce 2 g/kg, następnie co 6 tygodni 0,4 g/kg m.c. uzyskując poprawę stanu klinicznego, głównie w zakresie połykania. Wskaż rozpoznanie choroby:
Pytanie 101
W przypadku oznaczenia przeciwciał przeciwko akwaporynie 4 w diagnostyce spektrum neuromyelitis optica (NMOsd):
1) przy uzasadnionym podejrzeniu klinicznym, wynik dodatni testu ELISA nie wymaga potwierdzenia testem CBA;
2) przy uzasadnionym podejrzeniu klinicznym, ujemny wynik testu ELISA należy zweryfikować testem CBA;
3) wynik dodatni testu ELISA wymaga potwierdzenia testem CBA;
4) wynik ujemny testu CBA nie wyklucza rozpoznania NMOsd;
5) w przypadku wyniku ujemnego CBA u pacjenta z typowymi objawami NMOSD badanie należy powtórzyć po 2-4 tygodniach.
Prawidłowa odpowiedź to:
Pytanie 102
57-letnia pacjentka z rozpoznaniem postaci rzutowo-remisyjnej SM postawionym 20 lat temu, 9 rzutami w przebiegu choroby, ostatnim 7 lat temu, jest leczona od 10 lat z zastosowaniem interferonu beta-1B. Podczas leczenia nie obserwowano rzutów, ale w czasie ostatnich 4 lat pacjentka z roku na rok obserwuje skrócenie dystansu chodu. Wynik rezonansu był stabilny przez cały okres leczenia, aż 3 miesiące temu stwierdzono wzmacniające się ognisko w rdzeniu, bez rzutu. W badaniu neurologicznym zespół móżdżkowo-piramidowy, przejdzie około 300 m bez pomocy. Jaką postać choroby aktualnie należy rozpoznać i jakie leczenie należy zaproponować?
Pytanie 103
Które badania są niezbędne u osoby z postacią rzutowo-remisyjną SM, u której planowane jest włączenie okrelizumabu?
1) badanie EKG;
2) badania przesiewowe w kierunku HBV;
3) badanie OCT;
4) badania przesiewowe w kierunku gruźlicy;
5) badania przesiewowe w kierunku raka piersi (u kobiet).
Prawidłowa odpowiedź to:
Pytanie 104
W postaci pierwotnie postępującej SM jedyna zarejestrowana terapia to:
Pytanie 105
Jakie rozpoznanie jest najbardziej prawdopodobne u 25-letniej pacjentki z narastającymi od 10 dni czterokończynowymi zaburzeniami czucia, zaburzeniami oddawania moczu (zacewnikowana) i stolca, przy patologii widocznej w załączonym obrazie rezonansu rdzenia, z niewyjaśnionym epizodem niepowściągliwych wymiotów 8 miesięcy wcześniej (diagnostyka gastroenterologiczna ujemna, objawy ustąpiły w czasie 2 tygodni)?
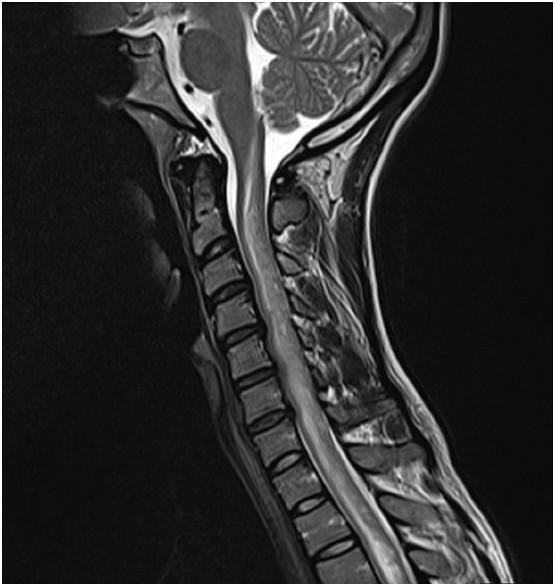
Pytanie 106
Regularna ocena ryzyka postępującej wieloogniskowej leukoencefalopatii (PML) za pomocą indeksu JCV zalecana jest w przebiegu leczenia stwardnienia rozsianego przy użyciu:
Pytanie 107
Uzyskanie dodatniego wyniku oznaczenia których przeciwciał jest najbardziej prawdopodobne u 65-letniego pacjenta z dystalnymi zaburzeniami czucia w zakresie kończyn górnych i dolnych, u którego badanie elektroneurograficzne (ENG) wskazuje na uszkodzenie demielinizacyjne włókien czuciowych i ruchowych nerwów łokciowego, pośrodkowego i piszczelowego, i u którego stwierdza się obecność gammapatii monoklonalnej IgM:
Pytanie 108
U 25-letniego pacjenta z rozpoznaniem cukrzycy typu 1 przed 2 laty pojawiły się zaburzenia równowagi i mowy. W badaniu stwierdzono dysartrię, dysmetrię i niewielkie drżenie zamiarowe w zakresie kończyn dolnych i, w mniejszym stopniu, górnych, odruchy ścięgniste były zniesione w zakresie kończyn dolnych. Chód był niepewny, na poszerzonej podstawie. Po zamknięciu oczu zaburzenia równowagi nasilały się. Analogiczne objawy występowały u starszej o 3 lata siostry chorego (początek około 24. r.ż.). Rodzice pacjenta byli zdrowi. W badaniu rezonansem magnetycznym mózgu nie stwierdzono odchyleń. W badaniu przewodnictwa nerwowego (ENG) wykazano obecność aksonalnej polineuropatii czuciowej. Wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 109
Rozpoznanie stwardnienia bocznego zanikowego wg kryteriów Gold Coast wymaga stwierdzenia postępującej dysfunkcji ruchowej z objawami:
1) uszkodzenia górnego i dolnego neuronu ruchowego w co najmniej jednym regionie ciała;
2) uszkodzenia górnego i dolnego neuronu ruchowego w co najmniej dwóch regionach ciała;
3) uszkodzenia górnego i dolnego neuronu ruchowego w co najmniej trzech regionach ciała;
4) uszkodzenia dolnego neuronu ruchowego w co najmniej dwóch regionach ciała;
5) uszkodzenia górnego neuronu ruchowego w co najmniej dwóch regionach ciała.
Prawidłowa odpowiedź to:
Pytanie 110
60-letni pacjent, nie chorujący przewlekle, konsultowany z powodu drżenia posturalnego kończyn górnych i zaburzeń równowagi. Pierwsze objawy (drżenie) rozpoczęły się około 5 lat wcześniej i postępują. Od około 2 lat pacjent zaczął skarżyć się na zaburzenia równowagi. W badaniu neurologicznym stwierdzano drżenie posturalne i kinetyczne kończyn górnych, niewielkie drżenie zamiarowe w próbie pięta-kolano obustronnie, poszerzony chód i utrudniony chód tandemowy (maksymalnie 4 kroki). Wywiad rodzinny w kierunku chorób układu nerwowego jest negatywny. W rezonansie magnetycznym mózgu stwierdzono u pacjenta podwyższony sygnał konarów środkowych mózgu w sekwencji FLAIR (Fluid-Attenuated Inversion Recovery). U córki pacjenta rozpoznano przedwczesne wygasanie czynności jajników (menopauza w 36. r.ż.). Wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 111
65-letni pacjent, obciążony nadciśnieniem tętniczym leczonym amlodypiną i ramiprylem zgłosił się z objawami postępującego od 3 miesięcy osłabienia kończyn górnych i dolnych oraz zaburzeniami równowagi. W badaniu neurologicznym stwierdzono ksobno-odsiebny niedowład kończyn górnych (4 wg Medical Research Council, MRC) oraz dolnych (3 MRC), ze zniesieniem odruchów, skarpetkowo-rękawiczkowymi zaburzeniami czucia oraz ataksją czuciową czterokończynową (w skali Inflammatory Neuropathy Cause and Treatment, INCAT 6). Badanie elektroneurograficzne wykazało wydłużenie latencji końcowej oraz spowolnienie prędkości przewodzenia ruchowego w nerwach strzałkowym, piszczelowym, łokciowym i pośrodkowym oraz zwolnienie latencji dystalnej i szybkości przewodzenia w nerwach łydkowym, piszczelowym, łokciowym i pośrodkowym. W badaniu płynu mózgowo-rdzeniowego (PMR) stwierdzono: białko całkowite 3.5 g/l (norma 0.45 g/l), pleocytoza 4/µl (norma <5/µl), stosunek stężenia glukozy w surowicy do stężenia w PMR wyniósł 0.6, badanie serologiczne PMR w kierunku przeciwciał przeciw Borrelia burgdorferi nie wykazało odchyleń. Nie stwierdzano odchyleń w innych badaniach poza białkomoczem 3 g/dobę. Pacjenta leczono wlewami immunoglobulin dożylnych (2 g/kg) co 4 tygodnie przez 16 tygodni. Wynik INCAT w badaniu kontrolnym wyniósł 7. Dodatkowo zaobserwowano wzrost białkomoczu do 4 g/dobę. Wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 112
Asymetria niedowładu kończyn jest cechą typową dla:
1) dystrofii mięśniowej Duchenne’a;
2) zapalenia skórno-mięśniowego;
3) dystrofii Emery’ego-Dreifussa;
4) dystrofii twarzowo-łopatkowo-ramiennej;
5) dystrofii oczno-gardłowej;
6) wtrętowego zapalenia mięśni.
Prawidłowa odpowiedź to:
Pytanie 113
Które z przeciwciał stwierdza się w zespole sztywności uogólnionej?
1) anty-GAD65;
2) anty-Yo;
3) anty-amfifizynie;
4) anty-MAG;
5) anty-LGI1.
Prawidłowa odpowiedź to:
Pytanie 114
Około 4 lata temu u obecnie 35-letniego mężczyzny doszło do ujawnienia się i stopniowego narastania zaburzeń chodu i równowagi. Następnie objawy ataksji nasiliły się powodując niezborność kończyn górnych, kolejno doszło również do ujawienia się zaburzeń mowy i połykania, a w ostatnim czasie doszło do postępującej utraty wzroku na tle zwyrodnienia siatkówki, co było bezpośrednim powodem zgłoszenia się chorego do szpitala. W badaniu klinicznym stwierdzono ponadto dodatni objaw Babińskiego i wygórowane odruchy głębokie, nie było natomiast cech parkinsonizmu. W badaniu przewodnictwa nerwowego opisano cechy łagodnej polineuropatii czuciowej. Który z typów zaniku rdzeniowo-móżdżkowego (SCA) może być potencjalnie odpowiedzialny za opisane objawy, a w związku z tym który warto brać pod uwagę i zlecić celowane badanie genetyczne w kierunku mutacji ekspansywnej?
Pytanie 115
W diagnostyce której z chorób genetycznych występowanie typowej mutacji można postawić wykonując sekwencjonowanie nowej generacji (NGS, Next-Generation Sequencing):
1) ataksja rdzeniowo móżdżkowa typu 1;
2) ataksja rdzeniowo-móżdżkowa typu 2;
3) ataksja rdzeniowo-móżdżkowa typu 8;
4) ataksja rdzeniowo-móżdżkowa typu 17;
5) ataksja Friedreicha.
Prawidłowa odpowiedź to:
Pytanie 116
Częste/typowe objawy zespołu sztywności uogólnionej nie obejmują:
Pytanie 117
W leczeniu samoistnego niedociśnienia śródczaszkowego nie zaleca się stosowania:
Pytanie 118
24-letnia pacjentka została przyjęta na oddział udarowy ze względu na wystąpienie silnych dolegliwości bólowych głowy, napadu padaczkowego oraz długotrwałych zaburzeń przytomności. Chora w 24. tygodniu ciąży. W badaniu neurologicznym: chora z zaburzeniami ilościowymi świadomości - senność patologiczna, nadto niedowład połowiczy lewostronny, niedowidzenie lewostronne, ośrodkowe uszkodzenie n. VII lewego. W badaniu TK oraz w opcji naczyniowej tomografii zakrzepica zatoki strzałkowej górnej oraz żył korowych. Według najnowszych wyników badań najlepszą opcją terapeutyczną będzie:
Pytanie 119
62-letni pacjent został przyjęty na oddział udarowy ze względu na wystąpienie w dniu poprzednim 60-minutowego epizodu umiarkowanie nasilonego niedowładu lewych kończyn z towarzyszącymi zaburzeniami mowy o typie dyzartrii. Chory leczony na cukrzycę typu 2 oraz nadciśnienie tętnicze. W chwili przyjęcia na oddział udarowy pacjent bez ogniskowego deficytu neurologicznego. W skali ABCD2 - 7 pkt. W badaniu TK głowy bez cech świeżego uszkodzenia mózgowia. W wykonanym badaniu EKG migotanie przedsionków z akcją komór 80/min. W dniu przyjęcia u chorego należy zastosować:
Pytanie 120

