Wyszukaj egzamin lub pytanie
Egzamin PES Kardiologia / wiosna 2026
120 pytań
Pytanie 1
Udowodniono, że leczenie objawów dławicowych u pacjentów z ANOCA/INOCA na podstawie fenotypu (nieprawidłowa wazodylatacja/nieprawidłowa wazokonstrykcja) prowadzi do:
Pytanie 2
Wskaż prawdziwe stwierdzenia:
1) dławicę naczynioskurczową rozpoznaje się w teście z małą dawką acetylocholiny;
2) u pacjenta z dolegliwościami dławicowymi mimo leczenia, można rozważyć wykonanie przezklatkowego badania dopplerowskiego w zakresie LAD w celu nieinwazyjnej oceny przepływu wieńcowego;
3) w ocenie mikrokrążenia wieńcowego wynik CFR=5 oraz IMR=15 jest wskazaniem do włączenia beta-blokerów;
4) u pacjenta, u którego w teście z acetylocholiną dolegliwościom dławicowym oraz zmianom w EKG towarzyszy skurcz tętnic nasierdziowych mniejszy niż 90% wskazane jest zastosowanie blokerów kanału wapniowego;
5) u pacjenta z dodatnim wynikiem testu z dużą dawką acetylocholiny należy rozważyć włączenie ACE-I.
Prawidłowa odpowiedź to:
Pytanie 3
U 39-letniej kobiety z nadciśnieniem tętniczym, BMI=32kg/m2, bez dodatkowych czynników ryzyka, z dusznością przy wchodzeniu na III piętro (bez odpoczynku), należy rozważyć:
Pytanie 4
W których przypadkach należy zlecić koronarografię?
1) 40% zwężenie segmentu 5 oraz 50% zwężenie segmentu 6 lewej tętnicy wieńcowej w angio-TK;
2) uwidocznione w rezonansie magnetycznym serca trzy segmenty dysfunkcyjne po podaniu dobutaminy;
3) 70% zwężenie segmentu 1 prawej tętnicy wieńcowej oraz 70% zwężenie segmentu 6 lewej tętnicy wieńcowej w angio-TK;
4) uwidocznione w trakcie echokardiografii obciążeniowej dwa segmenty z hipokinezą;
5) zgłaszany przez 70-letniego pacjenta dyskomfort o charakterze gniecenia za mostkiem, pojawiający się od tygodnia po wejściu na I piętro, ustępujący po 5-minutowym odpoczynku.
Prawidłowa odpowiedź to:
Pytanie 5
Wskaż czynniki wysokiego ryzyka zdarzeń wywołanych wysiłkiem u pacjenta z chorobą wieńcową:
1) krytyczne zwężenia/FFR<0,8 lub iFR<0,9;
2) LVEF≤50% i zaburzenia kurczliwości;
3) niedokrwienie w maksymalnym teście wysiłkowym;
4) NSVT/polimorficzne lub bardzo częste PVC w spoczynku i/lub przy maks. wysiłku;
5) przebyty OZW kiedykolwiek w przeszłości.
Prawidłowa odpowiedź to:
Pytanie 6
Wskaż fałszywe stwierdzenie/a dotyczące mostków mięśniowych (MB):
1) MB podejrzewa się przy dławicy wysiłkowej/omdleniu lub nieprawidłowym teście wysiłkowym;
2) mechanizm niedokrwienia to ucisk i efekt Venturiego;
3) u pacjentów objawowych/ze stwierdzonym niedokrwieniem nie należy stosować β-adrenolityków;
4) przy objawach/niedokrwieniu należy zakazać uprawiania sportu wyczynowego.
Prawidłowa odpowiedź to:
Pytanie 7
62-latek po CABG: LIMA-LAD, zgłasza ból w klatce i zawroty głowy przy pracy lewą kończyną górną. W badaniu: niższe ciśnienie na lewej ręce o 30mmHg. Najbardziej prawdopodobne rozpoznanie to:
Pytanie 8
55-letnia kobieta zgłasza wysiłkowe bóle w klatce piersiowej, w angio-TK-bez istotnych zwężeń w tt. Wieńcowych -> podejrzenie ANOCA/INOCA. Które z poniższych jest zgodne z wytycznymi?
Pytanie 9
74-letni pacjent hospitalizowany z powodu OZW leczonego PCI, wcześniej przebył krwawienie z przewodu pokarmowego, obecnie Hb=8,7%, eGFR=47ml/min/1,73m2. Najbardziej racjonalna decyzja dot. DAPT to:
Pytanie 10
Pacjent CCS ma nawracające dolegliwości dławicowe mimo intensywnego leczenia p/dławicowego i „graniczne” zmiany w tętnicach w obrazowaniu. Jaki jest najbardziej racjonalny krok, jeżeli celem jest decyzja o rewaskularyzacji i minimalizacja niepotrzebnego stentowania?
Pytanie 11
U pacjentów z małym ryzykiem chirurgicznym i fenotypem zajęcia aorty wstępującej w przebiegu aortopatii związanej z dwupłatkową zastawką aortalną (BAV) operację należy rozważyć przy maksymalnej średnicy≥50mm, jeżeli spełniony jest jeden z poniższych warunków:
Pytanie 12
Wskaż prawdziwe stwierdzenia dotyczące klasy IV w klasyfikacji mWHO (dotyczącej śmiertelności kobiet ciężarnych z wrodzonymi wadami serca):
1) szacowana częstość incydentów sercowych przekracza 40%;
2) ciąża jest przeciwwskazana;
3) ciąża nie jest przeciwwskazana, ale powinna być prowadzona w wykwalifikowanym ośrodku;
4) w klasie tej znajdują się wszystkie pacjentki po operacji met. Fontana;
5) w klasie tej znajdują się pacjentki ze sztucznymi zastawkami;
6) w klasie tej znajdują się pacjentki z ciężką koarktacją aorty.
Prawidłowa odpowiedź to:
Pytanie 13
Wskaż sytuacje kliniczne, w których zamknięcie ubytku w przegrodzie międzykomorowej jest zalecane lub należy je rozważyć:
1) obecne przeciążenie objętościowe LV z naczyniowym oporem płucnym(PVR)=5WU i Qp/Qs=1,1;
2) obecne przeciążenie objętościowe LV z PVR=2WU i Qp/Qs=1,6;
3) nieobecne przeciążenie objętościowe lewej komory z PVR=2 WU i Qp/Qs=1,1;
4) postępująca niedomykalność aortalna w wyniku wypadania płatków wtórna do VSD;
5) nawracające epizody IZW;
6) obecne przeciążenie objętościowe LV z PVR=5WU i Qp/Qs=1,6.
Prawidłowa odpowiedź to:
Pytanie 14
Pacjent z ASD II z istotnym przeciekiem lewo-prawym i cechami przeciążenia RV oraz wysokim prawdopodobieństwem nadciśnienia płucnego w TTE miał wykonane RHC stwierdzając naczyniowy opór płucny (PVR)=6WU. Włączono leczenie nadciśnienia płucnego. Które postępowanie jest prawidłowe w dalszym przebiegu leczenia?
Pytanie 15
Wskaż prawdziwe stwierdzenia dotyczące guzów serca:
1) 90% pierwotnych guzów serca to zmiany łagodne;
2) u osób dorosłych najczęstszym guzem serca jest śluzak, a u dzieci mięśniak prążkowanokomórkowy;
3) złośliwe guzy serca to najczęściej mięsaki lub chłoniaki;
4) śluzaki leczy się głównie metodami przezskórnymi z dobrym rokowaniem;
5) guzy serca nie dają objawów paranowotworowych.
Prawidłowa odpowiedź to:
Pytanie 16
U bezobjawowego 28-latka ambulatoryjnie stwierdzono w TTE dwupłatkową zastawkę aortalną z łagodną niedomykalnością, opuszkę=39mm, aortę wstępującą=47mm. Wskaż optymalne postępowanie:
Pytanie 17
Do poradni zgłosił się 42-latek, bez dolegliwości, planujący start w maratonie. W TTE stwierdzono przeciek lewo-prawy w centralnej części przegrody m-przedsionkowej, bez nieprawidłowości lewego serca, wymiary prawej komory powyżej normy, TAPSE-15mm, S’RV=8cm/s. Obecna była łagodna trójdzielna fala zwrotna Vmax=2,95m/s. Stwierdzono poszerzoną, sztywną oddechowo żyłę główną dolną. Ze względu na słabą wizualizację RVOT nie obliczono Qp/Qs. Wskaż prawidłowe postępowanie u tego pacjenta:
Pytanie 18
U chorego z AF rozważane jest zamknięcie uszka lewego przedsionka (LAAO). Która sytuacja stanowi uzasadnienie do kwalifikacji do zabiegu?
Pytanie 19
W trakcie pierwszej wizyty w poradni kardiologicznej 75-letniemu pacjentowi z rozpoznanym nadciśnieniem tętniczym zmierzono ciśnienie w pozycji siedzącej, średnia z 3 pomiarów wynosiła 160/95 mmHg. Po 1 minucie pionizacji wynosiło 155/80 mmHg. Wskaż prawdziwe stwierdzenie:
Pytanie 20
Wskaż poprawne zalecenia w hipertriglicerydemii:
1) statyny: lek 1. wyboru u chorych wysokiego ryzyka z TG>2,3mmol/l (>200mg/dL);
2) fibraty: lek 1. wyboru u chorych wysokiego ryzyka z TG >2,3mmol/l(>200mg/dL);
3) przy TG>2,3mmol/l(>200mg/dL) mimo statyny i osiągniętym docelowym LDL można rozważyć fenofibrat/bezafibrat;
4) monakolina K jest zalecana przy TG>2,3mmol/l(>200mg/dL);
5) u pacjentów dużego (lub bardzo dużego) ryzyka przy TG=1,5-5,6mmol/l (135-499mg/dL) pomimo leczenia statynami należy rozważyć zastosowanie PUFA omega‑3 (kwas icosapent-etylowy 2×2g/24h) w skojarzeniu ze statynami.
Prawidłowa odpowiedź to:
Pytanie 21
Pacjent z cukrzycą, miażdżycą obwodową i przewlekłym zespołem wieńcowym, bez dużego ryzyka krwawienia. Wskaż stwierdzenie zgodne z zaleceniami intensyfikacji prewencji:
Pytanie 22
Wskaż prawdziwe stwierdzenia dotyczące leczenia nadciśnienia tętniczego u sportowca zawodowego:
1) β-blokery są zabronione w niektórych sportach precyzyjnych (np. strzelectwo);
2) diuretyki są zabronione we wszystkich sportach wyczynowych;
3) ACE-I/ARB i CCB są preferowane u ćwiczących;
4) u kobiet w wieku rozrodczym unika się ACE-I/ARB.
Prawidłowa odpowiedź to:
Pytanie 23
58-letni mężczyzna z NT leczonym trzema lekami (ACE-I+CCB+diuretyk tiazydopodobny), BMI=31kg/m², eGFR=58ml/min/1,73m², albuminuria-A2, HbA1c=6,4%. W ABPM średnie BP=146/88mmHg, tętno spoczynkowe 58/min. Które postępowanie najbardziej odpowiada aktualnym algorytmom redukcji ryzyka sercowo-nerkowego?
Pytanie 24
72-letni pacjent z NT od 20 lat, po 2 epizodach obrzęku płuc w wywiadzie, skurczowe BP chwiejne 110-220mmHg, eGFR=42ml/min/1,73m2, bez białkomoczu. W TTE koncentryczny przerost lewej komory, EF=60%. Wskaż najbardziej prawdopodobne rozpoznanie:
Pytanie 25
Pacjent z cukrzycą t. 2 i przewlekłą chorobą nerek stosujący SGLT2i zgłasza osłabienie, nudności, tachypnoe, glikemia 180mg/dl. Która interpretacja jest najbardziej niebezpieczna (błąd kliniczny) i dlaczego?
Pytanie 26
Typowym objawem amyloidozy łańcuchów lekkich z zajęciem serca nie jest:
Pytanie 27
Podejrzewając stenozę aortalną na podstawie morfologii zastawki w TTE, jeżeli uzyskujesz w ocenie dopplerowskiej Vmax AV³ 4m/s i ΔPm³ 40mmHg, to:
Pytanie 28
Pacjent lat 79, po zawale serca, LVEDD=70mm, LVEF=30%, płatki mitralne ustawione restrykcyjnie z wtórną ekscentryczną niedomykalnością, ERO=0,4cm2, objętość fali zwrotnej=60ml, obecny skurczowy przepływ wsteczny w żyłach płucnych, frakcja niedomykalności=50%. U tego pacjenta niedomykalność mitralna jest:
Pytanie 29
W ciężkiej niedomykalności mitralnej leczenie operacyjne jest zalecane:
1) zawsze niezależnie od objawów i etiologii;
2) w niedomykalności pierwotnej u chorych objawowych niskiego ryzyka;
3) w niedomykalności wtórnej u chorych bezobjawowych;
4) w niedomykalności wtórnej u pacjentów kwalifikowanych do CABG;
5) w niedomykalności pierwotnej u chorych bezobjawowych przy dysfunkcji lewej komory (LVESD³40mm i/lub LVEF£60%).
Prawidłowa odpowiedź to:
Pytanie 30
40-letni pacjent, bezobjawowy, z wypadaniem przedniego płatka zastawki mitralnej, bez istotnej przeszłości chorobowej. W TTE: LVEDD=60mm, LVESD=45mm, EF=55%, LA=60mm, płatek przedni cepowaty, niedomykalność mitralna +++, holosystoliczne spektrum fali zwrotnej w dopplerze CW, ERO=0,4cm2, objętość fali zwrotnej=60ml, PISA=9mm, talia fali zwrotnej=8mm, gradient trójdzielny=50mmHg. U tego pacjenta niedomykalność mitralna jest:
Pytanie 31
Niedomykalność mitralna spełnia kryteria ciężkiej niezależnie od etiologii, gdy w badaniu echokardiograficznym stwierdza się:
1) rozkurczowy przepływ wsteczny w żyłach płucnych;
2) ERO³0,4cm2, objętość fali zwrotnej ³60ml;
3) ERO³0,2cm2, objętość fali zwrotnej³30ml;
4) powiększenie lewej komory (w niedomykalności pierwotnej LVESD³40mm);
5) mocno wysycone holosystoliczne spektrum fali zwrotnej w Dopplerze CW.
Prawidłowa odpowiedź to:
Pytanie 32
68-letni mężczyzna z mechaniczną protezą zastawki aortalnej od 4 lat, zgłasza gorączkę, dreszcze i spadek tolerancji wysiłku fizycznego. W dwóch niezależnych posiewach krwi wyhodowano Enterococcus faecalis. TTE i TEE nie wykazały wegetacji ani ropnia, jednak obrazowanie jest utrudnione przez artefakty od protezy. Kliniczne podejrzenie IZW pozostaje wysokie. Jakie kolejne badanie obrazowe jest zalecane wg wytycznych ESC 2023 i jednocześnie może zostać wykorzystane jako duże kryterium w modyfikowanych kryteriach Duke’a?
Pytanie 33
65-letni mężczyzna z ciężką przewlekłą niedomykalnością aortalną. Pacjent jest bezobjawowy, w badaniu echokardiograficznym stwierdzono: LVEF=48%, LVEDD=70mm, LVESD=52mm, brak innych istotnych chorób współistniejących. Zgodnie z ESC 2021, które z poniższych stwierdzeń najlepiej uzasadnia wskazanie do leczenia operacyjnego u tego pacjenta?
Pytanie 34
68-letni mężczyzna z rozpoznaną ciężką przewlekłą niedomykalnością aortalną (AR) pozostaje pod kontrolą ambulatoryjną, dobrze toleruje wysiłek, bez duszności i dławicy. W TTE: LVEF=52% (spadek z 60% w 12 miesięcy), LVESD=51mm, LVESDI=26mm/m², LVEDD=71 mm, ciężka AR potwierdzona ilościowo, brak istotnych wad pozostałych zastawek. Test wysiłkowy: zakończony w 7. min przy 10 METs, spadek SBP o 15 mmHg w końcowej fazie wysiłku. Które z poniższych postępowań jest najbardziej zgodne z ESC/EACTS 2021?
Pytanie 35
72-letnia kobieta z wywiadem gorączki reumatycznej, utrwalonym AF zgłasza narastającą duszność (NYHA-II/III). W TTE: MVA=1,2cm², średni gradient przez zastawkę mitralną 11mmHg. TEE wykazała zwapnienia aparatu podzastawkowego, zwapnienie obu spoideł, w skali Wilkinsa: 7pkt, umiarkowaną niedomykalność mitralną, brak skrzepliny w lewym przedsionku, ciśnienie skurczowe w tętnicy płucnej; RVSP=55mmHg. Wskaż prawdziwe stwierdzenie:
Pytanie 36
65-letni mężczyzna z postępującą dusznością (NYHA II->III) został skierowany do oceny stenozy aortalnej. W TTE stwierdzono: AVA=0,9 cm², średni gradient przez zastawkę=32mmHg, Vmax=3,4m/s, LVEF=55%, objętość wyrzutowa indeksowana (LVSI)=30ml/m². Zgodnie z ESC/EACTS 2021, które postępowanie jest najbardziej właściwe?
Pytanie 37
Wskaż poprawny opis zmian w EKG:
Pytanie 38
U 45-letniej kobiety hospitalizowanej w SOR z powodu wysokich wartości ciśnienia tętniczego w kolejnych zapisach EKG odnotowano RBBB+LAH naprzemiennie z RBBB+LPH. Bez zespołów MAS ani paraMAS w wywiadzie.
W tym przypadku:
Pytanie 39
68-letnia kobieta po implantacji dwujamowego stymulatora serca z powodu tachy-brady zgłosiła się do SOR z powodu narastających od 2 tygodni: duszności, obrzęków obwodowych, zawrotów głowy i spadków ciśnienia skurczowego do 90-100mmHg. Wykonano EKG (jak poniżej):
W tym przypadku należy:
1) rozpoznać kolejny napad migotania przedsionków;
2) rozpoznać zespół stymulatorowy;
3) rozpoznać nieskuteczną stymulację przedsionkową;
4) zmienić tryb stymulacji na DDD;
5) zintensyfikować leczenie chronotropowo ujemne dołączając do leczenia digoksynę;
6) wykonać kardiowersję elektryczną lub farmakologiczną po upewnieniu się, że chora była skutecznie antykoagulowana przez ostatnie 3 tygodnie.
Prawidłowa odpowiedź to:
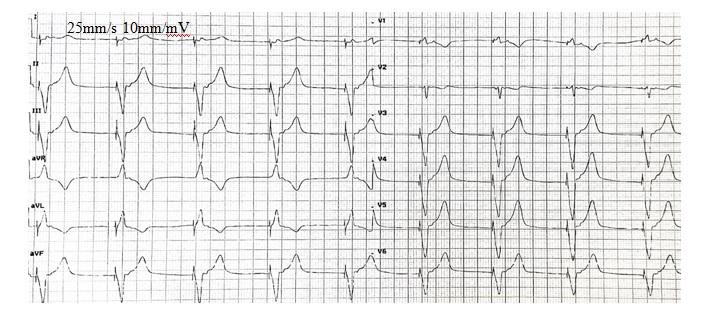
Pytanie 40
Wskaż prawdziwe stwierdzenie/a dotyczące prawidłowego zaprogramowania urządzeń wszczepialnych:
1) w profilaktyce wtórnej NZK u pacjentów po implantacji ICD pierwszą strefę detekcji należy zaprogramować o 10-20/min wyższą niż częstość zarejestrowanego VT;
2) w przypadku zaburzeń o typie niedoczułości rozwiązaniem może być redukcja wartości liczbowej parametru czułości;
3) stwierdzenie zaburzeń o typie nadczułości może wymagać skrócenia okresu zaślepienia;
4) w przypadku zaburzenia pracy stymulatora wynikającej z obecności wstecznych P po stymulacji komorowej należy zredukować okres refrakcji przedsionkowej.
Prawidłowa odpowiedź to:
Pytanie 41
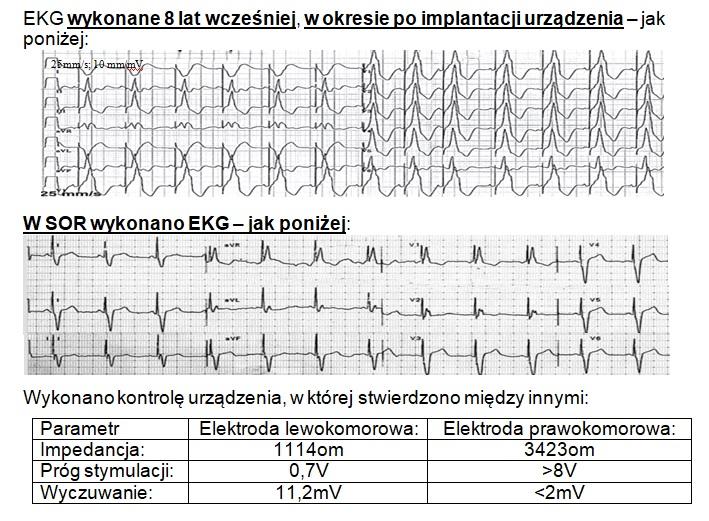
72-letni mężczyzna z HFrEF=28% po implantacji CRT-D, zgłosił się do SOR z dusznością wysiłkową oraz narastającymi obrzękami kończyn dolnych. EKG wykonane 8 lat wcześniej, w okresie po implantacji urządzenia - jak poniżej:
W SOR wykonano EKG - jak poniżej:
Wykonano kontrolę urządzenia, w której stwierdzono między innymi:
Wskaż najbardziej prawdopodobne rozpoznanie:
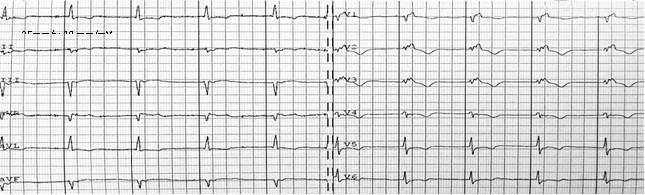
Pytanie 42
Najbardziej prawdopodobne rozpoznanie w poniższym EKG to:
Pytanie 43
Wskaż prawidłowe rozpoznanie/a dotyczące tego EKG:
1) przerost lewej komory (LVH);
2) przerost prawej komory (RVH);
3) blok tylnej wiązki przedniej odnogi pęczka Hisa (LPH);
4) trzepotanie przedsionków;
5) preekscytacja.
Prawidłowa odpowiedź to:
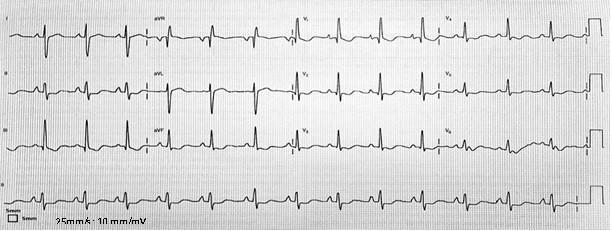
Pytanie 44
W EKG stwierdzono QS w V7-V9 oraz w obecność załamka R w V1 (czas ≥40ms, R/S>1) z dodatnim załamkiem T. Czy można rozpoznać cechy martwicy ściany dolno-podstawnej?
Pytanie 45
Wskaż prawdziwe stwierdzenia dotyczące zespołu wczesnej repolaryzacji:
1) kryterium rozpoznania to uniesienie punktu J o ≥1mm w odprowadzeniach znad ściany tylnej;
2) typowa jest morfologia repolaryzacji typu notching-zazębienie na początku odcinka ST;
3) typowa jest morfologia repolaryzacji typu slurring-powoli opadające końcowe ramię zstępujące załamka R przechodzące płynnie w odcinek ST;
4) cechą zwiększonego ryzyka jest obecność załamków J≥2 mm;
5) cechą zwiększonego ryzyka jest uniesienie punktu J z poziomym uniesieniem odcinka ST;
6) cechą zwiększonego ryzyka jest uniesienie punktu J ze skośnym do góry uniesieniem odcinka ST (wznoszący się odcinek ST).
Prawidłowa odpowiedź to:
Pytanie 46
65-letni mężczyzna ze stwierdzonym RBBB. W EKG: R w I=1,2mV; R w V5=1,6mV. Czy można rozpoznać przerost lewej komory?
1) nie, kryteria nie obowiązują przy obecności RBBB;
2) tak, R w I>1,1mV spełnia kryterium;
3) tak, R w V5>1,5mV stanowi dodatkowe potwierdzenie;
4) nie, oba kryteria muszą spełniać wartości wielokrotności normy;
5) tak, ale jeśli również występują cechy przerostu LP.
Prawidłowa odpowiedź to:
Pytanie 47
75-letnia pacjentka diagnozowana z powodu niewydolności serca. W TTE- koncentryczny przerost miokardium do 16mm, z dysfunkcją rozkurczową 2. stopnia, przy prawidłowych: LVEF i TAPSE; GLS lewej komory=-12% (prawidłowe wartości w zakresie koniuszka, obniżonych LS w obrębie segm. podstawnych). W MRI silnie dodatni sygnał w obrazach T1-zależnych, z wysoką objętością pozakomórkową oraz ogniskami późnego wzmocnienia podwsierdziowo. W badaniach laboratoryjnych prawidłowy wynik immunofiksacji białek surowicy i moczu. Wskaż najbardziej odpowiednie postępowanie:
Pytanie 48
Poniższy zapis EKG przedstawia:
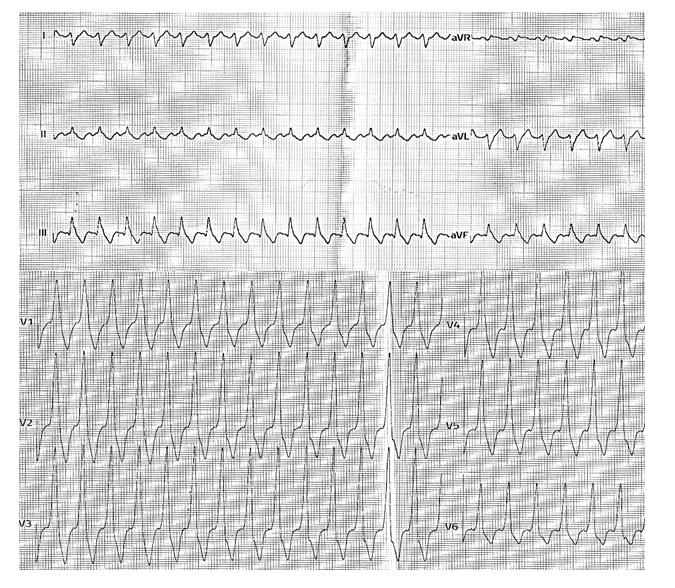
Pytanie 49
U którego z pacjentów zgodnie z ESC 2023 należy zastosować antybiotykową profilaktykę IZW przed zabiegiem stomatologicznym obejmującym manipulację w obrębie dziąseł?
Pytanie 50
55-letni mężczyzna z dwujamowym stymulatorem serca jest hospitalizowany z powodu nawracającej gorączki. W TTE i TEE stwierdzono obecność wegetacji na elektrodzie przedsionkowej i rozpoznano odelektrodowe zapalenie wsierdzia. W takim przypadku należy- wskaż pełną odpowiedź:
Pytanie 51
Wskaż fałszywe stwierdzenie/a dotyczące ostrego zapalenia osierdzia:
1) diagnostyka w kierunku czynnika etiologicznego w przypadkach o łagodnym przebiegu nie jest konieczna;
2) do typowych objawów umożliwiających rozpoznanie należą: szmer tarcia osierdziowego oraz obecność płynu w worku osierdziowym;
3) podwyższone stężenie wykładników zapalnych nie jest konieczne do rozpoznania, ale ma znaczenie w monitorowaniu choroby;
4) u pacjentów bez cech wysokiego ryzyka można podjąć próbę leczenia ambulatoryjnego, z oceną po miesiącu adekwatnego leczenia przeciwzapalnego;
5) w leczeniu ostrego zapalenia osierdzia u pacjentów przyjmujących ASA z z innych wskazań-podawanie ASA należy kontynuować w dawce terapeutycznej (750-1000mg co 8 godz.) łącznie z NLPZ (np. ibuprofenem).
Prawidłowa odpowiedź to:
Pytanie 52
U pacjentki leczonej z powodu IZW natywnej zastawki mitralnej w kontrolnym TTE: jako następstwo procesu zapalnego w zakresie centralnej części A2 uwidoczniono ubytek ech na ok. 2-3mm z powstającą na tej wysokości niedomykalnością (typ I wg Carpentiera) z ERO=0,4cm2 oraz RV=65ml, LVEF=55%, z powiększeniem lewego przedsionka=55ml/m2 oraz wzrostem prędkości niedomykalności trójdzielnej do 3,6m/s. Najodpowiedniejszą metodą leczenia będzie:
Pytanie 53
55-letni mężczyzna z napadowym migotaniem przedsionków, antykoagulowany rywaroksabanem (ostatnia dawka w dniu zdarzenia rano) we wczesnym okresie po izolacji żył płucnych zgłasza pogorszenie samopoczucia, mdłości, dyskomfort w klatce piersiowej. We wstępnej ocenie: BP=90/50mmHg, HR=120/min (miarowa), chory spocony, miejsce dostępu naczyniowego zabezpieczone szwem, prawidłowe. W przyłóżkowym TTE - w projekcji podżebrowej 21mm płynu od wolnej ściany prawej komory z jej wyraźnym uginaniem się w rozkurczu. Wskaż najbardziej zasadne postępowanie:
1) zabezpieczenie preparatów krwiopochodnych oraz rozważenie podania płynów dożylnie;
2) podanie diuretyku pętlowego dożylnie;
3) ścisłe monitorowanie parametrów krytycznych oraz monitorowanie echokardiograficzne;
4) obserwacja w kierunku ostrego zapalenia osierdzia z włączeniem leczenia przeciwzapalnego;
5) pilna perikardiocenteza lub zabieg kardiochirurgiczny;
6) rozważenie podania andeksanetu-alfa;
7) rozważenie podania idarucyzumabu.
Prawidłowa odpowiedź to:
Pytanie 54
60-latka hospitalizowana z powodu zapalenia osierdzia. Wyjściowo w TTE: ok. 18mm gęstego płynu zarówno od prawej jak i lewej komory, wykonano perikardiocentezę z ewakuacją 450ml gęstego, żółtego płynu. W badaniu mikrobiologicznym: S.aureus. Włączono antybiotykoterapię celowaną dożylną z intensywnym monitorowaniem. W 2. tygodniu - nasilenie objawów do NYHA-III, pojawienie się niewielkiej ilości płynu w worku osierdziowym (9mm) z drżeniem przegrody międzykomorowej, 30% oddechową zmiennością napływu mitralnego i jego następującymi parametrami E=0,95m/s, E/A=1,8, e’lateral-=9cm/s, e’septal=12cm/s. Powyższy przebieg kliniczny wskazuje na:
Pytanie 55
Wskaż fałszywe stwierdzenie dotyczące prawostronnego IZW:
Pytanie 56
Które z poniższych należą do kryteriów mniejszych Duke’a?
1) przyjmowanie narkotyków drogą dożylną;
2) kłębuszkowe zapalenie nerek;
3) duże zwapnienie w biegunie dolnym pierścienia mitralnego (MAC) z łagodnym zwężeniem ujścia;
4) duże, bezobjawowe ognisko zawałowe śledziony w TK jamy brzusznej;
5) dwa dodatnie posiewy krwi z izolacją Enterococcus faecalis z próbek pobranych w odstępie 10h;
6) stan po chirurgicznej naprawie zastawki mitralnej z implantacją pierścienia.
Prawidłowa odpowiedź to:
Pytanie 57
55-latek z nadciśnieniem tętniczym, hiperlipidemią, cukrzycą typu 2, kilka lat po PCI-LAD+2DES, konsultowany przed planowaną procedurą stomatologiczną (leczeniem kanałowym). W wywiadzie: alergia na antybiotyki beta-laktamowe, nadużywanie alkoholu oraz dożylnych substancji odurzających w przeszłości. W ramach przygotowania do procedury zlecisz:
Pytanie 58
Którzy z poniższych chorych nie należą do obciążonych pośrednim ryzykiem IZW?
1) ze złożoną umiarkowaną wadą zastawki aortalnej (zmiany degeneracyjne zastawki dwupłatkowej - typ fuzyjny II);
2) przewlekle dializowany z czynną przetoką tętniczo-żylną;
3) z cewnikiem centralnym w prawej żyle szyjnej;
4) z potwierdzoną w MRI koniuszkową postacią kardiomiopatii przerostowej;
5) po implantacji dwujamowego stymulatora;
6) 20-latek po udarze niedokrwiennym leczonym trombolitycznie, u którego 5 miesięcy wcześniej zamknięto PFO okluderem.
Prawidłowa odpowiedź to:
Pytanie 59
Wskaż prawdziwe stwierdzenia dotyczące leczenia różnych typów zapalenia osierdzia:
1) zespół Dresslera rozwija się zwykle 1-2 tygodnie po rozległym bądź późno zrewaskularyzowanym zawale, a leczeniem pierwszego rzutu są wysokie dawki ASA;
2) celem zapobiegania rozwojowi zespołu pokardiotomijnego należy rozważyć podawanie kolchicyny przez miesiąc po interwencjach kardiochirurgicznych;
3) dominującym działaniem niepożądanym kolchicyny są bóle i zawroty głowy, które zwykle stanowią podstawę do odstawienia leku;
4) w ropnym zapaleniu osierdzia przy sekwestracji treści ropnej można rozważyć doosierdziowe podanie leków fibrynolitycznych;
5) niesteroidowe leki przeciwzapalne w drugiej połowie ciąży (>20 Hbd) uchodzą za leki z wyboru w leczeniu ostrego zapalenia osierdzia u ciężarnej.
Prawidłowa odpowiedź to:
Pytanie 60
U kobiet z zespołem Marfana:
1) łączne ryzyko rozwarstwienia aorty związanego z ciążą wynosi ok. 3%;
2) jednym z głównych wykładników ryzyka rozwarstwienia aorty jest wymiar aorty;
3) należy unikać ciąży u pacjentek z zespołem Marfana i średnią opuszki aorty > 40mm;
4) u pacjentek z aortą wstępującą < 40mm zaleca się poród drogami natury;
5) w celu obrazowania u kobiet w ciąży z poszerzeniem dystalnego odcinka aorty wstępującej, łuku aorty lub aorty zstępującej zaleca się rezonans magnetyczny.
Prawidłowa odpowiedź to:
Pytanie 61
Lekiem pierwszego wyboru u pacjentki z zakrzepicą żył głębokich w pierwszym trymestrze ciąży jest:
Pytanie 62
U ciężarnej z napadem stabilnego hemodynamicznie częstoskurczu nadkomorowego postępowaniem z wyboru jest:
Pytanie 63
U ciężarnej w 22hbd z ciężką stenozą mitralną (MVA=0,9cm²) i objawami niewydolności serca NYHA III pomimo leczenia farmakologicznego, najlepszym postępowaniem jest:
Pytanie 64
W ramach diagnostyki duszności u 32-letniej pacjentki wykonano cewnikowanie prawych jam serca (RHC), stwierdzając mPAP=50mmHg, PAWP=10mmHg i CO=4l/min i uzyskano dodatnią odpowiedź w teście wazoreaktywności z wziewnym iloprostem. Zastosowano diltiazem uzyskując maksymalną tolerowaną dawkę dobową. Po 6 miesiącach uzyskano następujące wyniki RHC: mPAP=30=mmHg, PAWP=10mmHg i CO=4 l/min. W tej sytuacji należy:
Pytanie 65
26-letnia pacjentka zgłosiła się do poradni z powodu duszności wysiłkowej od kilku tygodni. W TTE: zwiększenie do 3,25m/s maksymalnej prędkości niedomykalności trójdzielnej, TAPSE 20 mm, pole powierzchni prawego przedsionka 20 cm2, a żyła główna dolna była poszerzona do 22 mm, z prawidłową amplitudą oddechową. Prawdopodobieństwo echokardiograficzne nadciśnienia płucnego jest u pacjentki:
Pytanie 66
Wskaż prawdziwe stwierdzenia dotyczące nadciśnienia płucnego (PH) u pacjentów z zaawansowaną przewlekłą chorobą nerek:
1) najczęstszą postacią PH przed rozpoczęciem leczenia nerkozastępczego jest prekapilarne PH;
2) najczęstszą postacią PH przed rozpoczęciem leczenia nerkozastępczego jest postkapilarne PH;
3) najczęstszą postacią PH u pacjentów dializowanych jest prekapilarne PH;
4) najczęstszą postacią PH u pacjentów dializowanych jest postkapilarne PH;
5) największą śmiertelność odnotowuje się w grupie pacjentów z prekapilarnym PH.
Prawidłowa odpowiedź to:
Pytanie 67
34-letni pacjent zakażony HIV i skutecznie leczony skarży się na duszność wysiłkową przy zwykłej aktywności fizycznej. W bad. lab. NTproBNP=1058 pg/ml, a w teście 6-minutowego marszu pacjent pokonał dystans=360m. Echokardiograficznie-wysokie prawdopodobieństwo nadciśnienia płucnego. Wykonano cewnikowanie serca, stwierdzając: mPAP=48mmHg, PAWP=12mmHg, CO=6,0l/min, CI=3,0 l/min/m2, RAP=10mmHg. W tej sytuacji należy:
Pytanie 68
Posługiwanie się prędkością fali zwrotnej trójdzielnej prowadzi do przeszacowania skurczowego ciśnienia w tętnicy płucnej w TTE w przypadku:
1) niedokrwistości sierpowatokrwinkowej;
2) ciężkiej niedomykalności trójdzielnej;
3) zwiększonego rzutu serca w marskości wątroby;
4) błędnej interpretacji artefaktu zamknięcia zastawki trójdzielnej jako fali niedomykalności.
Prawidłowa odpowiedź to:
Pytanie 69
U 32-letniej pacjentki z tętniczym, idiopatycznym nadciśnieniem płucnym w ciągu pierwszych 3 miesięcy od wdrożenia leczenia wystąpiła niedokrwistość z Hb=8,2g/dl. Można przypuszczać, że lekiem odpowiedzialnym za jej wywołanie jest:
Pytanie 70
Badania w kierunku trombofilii wrodzonej zlecisz u:
Pytanie 71
Po 6 miesiącach od zatorowości płucnej pośredniego wysokiego ryzyka bez czynnika prowokującego u 38-letniego chorego z rozpoznaną mutacją V Leiden, który nie stosuje innych leków, a jego masa ciała=82kg(BMI=26kg/m2) można zastosować:
1) dabigatran 110mg 2xdziennie;
2) dabigatran 150mg 2xdziennie;
3) apiksaban 2,5mg 2xdziennie;
4) rywaroksaban 10mg 1xdziennie;
5) rywaroksaban 20mg 1xdziennie.
Prawidłowa odpowiedź to:
Pytanie 72
U 49-letniej kobiety 11 miesięcy po zatorowości płucnej rozpoznano przewlekłe zakrzepowo-zatorowe nadciśnienie płucne (CTEPH). W ramach screeningu należy wykonać badania w kierunku:
Pytanie 73
U pacjentów z istotnym hemodynamicznie ASD t. II i współistniejącą dysfunkcją rozkurczową lewej komory z podwyższonym ciśnieniem napełniania wskazane jest (klasa I zaleceń):
Pytanie 74
U 28-letniej pacjentki z zespołem antyfosfolipidowym rozpoznano ostrą zatorowość płucną. Na SOR otrzymała bolus heparyny niefrakcjonowanej 5000j. i.v. i zastosowano tlenoterapię na maskę z rezerwuarem. Przy przyjęciu na oddział lekarz stwierdził cechy wstrząsu i hipoksemicznej niewydolności oddechowej, BP=70/45 mmHg, HR=138/min, zwiększoną liczbę oddechów-RR=35/min. W gazometrii tętniczej stężenie mleczanów wynosiło 4,1 mmol/l, pO2 - 49 mmHg, pCO2 - 24 mmHg. W tej sytuacji należy wdrożyć:
1) pilną intubację i inwazyjną wentylację mechaniczną z wysokimi wartościami dodatniego ciśnienia końcowowydechowego (PEEP);
2) wysokoprzepływową tlenoterapię donosową (HFNOT);
3) leczenie trombolityczne alteplazą;
4) leczenie noradrenaliną;
5) wstępną płynoterapię 30 ml/kg m.c. (optymalnie w ciągu pierwszej godziny).
Prawidłowa odpowiedź to:
Pytanie 75
Z powodu pogorszenia tolerancji wysiłku od około miesiąca, u 30-letniej pacjentki w 34. tygodniu ciąży oznaczono D-dimery=932ng/ml. Pacjentka bez krwioplucia, duszności w spoczynku, bez objawów wskazujących na zakrzepicę żył kończyn dolnych. Na tej podstawie:
Pytanie 76
75-letnia kobieta z utrwalonym migotaniem przedsionków i HFrEF z LVEF=30% oraz przebytą nadczynnością tarczycy w przebiegu leczenia amiodaronem (obecnie eutyreoza) została po raz kolejny przyjęta do szpitala z powodu ciężkiej dekompensacji w przebiegu niedostatecznej kontroli HR, pomimo stosowania maksymalnych dawek beta-blokera i digoksyny. W tym przypadku należy rozważyć:
Pytanie 77
Główne cechy kliniczne związane ze zwiększonym ryzykiem SCD w HCM to:
1) podeszły wiek;
2) NSVT (zdefiniowany jako ≥3 kolejne pobudzenia komorowe o częstości ≥120/minutę, trwający <30s);
3) LVH z maksymalną grubością ściany ≥20 mm;
4) w wywiadzie rodzinnym SCD u krewnego pierwszego stopnia w wieku < 40 lat niezależnie od tego, czy rozpoznano u niego HCM;
5) każde omdlenie u chorego z HCM.
Prawidłowa odpowiedź to:
Pytanie 78
W prewencji SCD u pacjentów z HCM zaleca się implantację ICD:
1) w prewencji pierwotnej, gdy wystąpił samoistny utrwalony VT z zaburzeniami hemodynamicznymi lub omdleniem;
2) w prewencji pierwotnej, gdy oszacowano duże 5-letnie ryzyko SCD≥6%, po dokonaniu szczegółowej oceny klinicznej;
3) w prewencji pierwotnej u pacjentów małego ryzyka (5-letnie ryzyko SCD<4%) po uwzględnieniu obecności rozległego LGE (≥15%) w CMR ze względu na wpływ ilościowej oceny blizny na szacunki ryzyka SD;
4) w prewencji pierwotnej u pacjentów małego ryzyka z LVEF<50%, choć nie ma mocnych danych dotyczących wpływu dysfunkcji skurczowej na spersonalizowane szacunki ryzyka uzyskane kalkulatorem HCM;
5) w prewencji wtórnej tylko u chorych którzy przeżyli NZK spowodowane VT lub VF.
Prawidłowa odpowiedź to:
Pytanie 79
Wskaż prawidłowe zalecenia dotyczące wysiłku fizycznego u pacjentów z kardiomiopatią:
1) można rozważyć zgodę na wysiłki o dużej intensywności u bezobjawowych i optymalnie leczonych osób z DCM i NDLVC z LVEF≥40%, u których nie ma wywoływanej przez wysiłek złożonej arytmii komorowej;
2) osoby z genotypem HCM, ale bez fenotypu choroby nie powinny być dopuszczone do wyczynowego uprawiania sportu gdyż wiąże się to zwiększeniem ryzyka SD;
3) należy rozważyć zgodę na wyczynowe uprawianie sportu u osób z genotypem HCM, ale bez fenotypu choroby;
4) nie zaleca się wyczynowego uprawiania sportu u osób z zawężaniem drogi odpływu lewej komory lub wywoływaną przez wysiłek złożoną arytmią komorową;
5) ograniczenie wysiłków fizycznych poprawia kliniczne wyniki leczenia u pacjentów z ARVC.
Prawidłowa odpowiedź to:
Pytanie 80
Przy podejrzeniu choroby Andersona-Fabry’ego(AFD) i prawidłowej aktywności enzymatycznej alfa-galaktozydazy A(a-Gal A):
1) u mężczyzn AFD jest mało prawdopodobna;
2) u kobiet jest wskazana analiza genu GLA;
3) u kobiet AFD jest mało prawdopodobna;
4) u mężczyzn jest wskazana analiza genu GLA;
5) u obu płci AFD jest mało prawdopodobna.
Prawidłowa odpowiedź to:
Pytanie 81
U pacjenta z kardiomiopatią i migotaniem przedsionków:
1) zaleca się leczenie przeciwzakrzepowe niezależnie od fenotypu kardiomiopatii w oparciu o skalę CHA2DS2-VA;
2) zaleca się leczenie przeciwzakrzepowe u wszystkich pacjentów z HCM i amyloidozą przy braku przeciwwskazań;
3) zaleca się kontrolę częstości akcji serca bardziej niż kontrolę rytmu;
4) nie zaleca się ablacji migotania przedsionków;
5) zaleca się ablację migotania przedsionków tylko przy podejrzeniu kardiomiopatii tachyarytmicznej.
Prawidłowa odpowiedź to:
Pytanie 82
40-letni pacjent zgłasza upośledzenie tolerancji wysiłku NYHA-III. W TTE: IVSD=20mm, LVEF=60%, obecny objaw SAM, LVOTO=30mmHg, po próbie Valsalvy=40mmHg. W leczeniu beta-bloker w dawce maksymalnie tolerowanej. W koronarografii obraz prawidłowych tętnic wieńcowych. W dalszym postępowaniu zalecisz:
Pytanie 83
55-letni pacjent został przyjęty do oddziału kardiologii z powodu wysiłkowych bólów zamostkowych i omdleń. W EKG-rytm zatokowy 70/min, RBBB. W TTE LVEDD=50mm, EF=50%, akineza ze ścieńczeniem segmentu podstawnego przegrody m/komorowej. W koronarografii prawidłowy obraz tętnic wieńcowych. W holterze EKG monomorficzne VEBs=4900/dobę, napadowy blok AV 2:1. Obraz kliniczny nasuwa podejrzenie:
Pytanie 84
Pacjent lat 50 z rozpoznaną HOCM zgłosił się do poradni z powodu pogorszenia wydolności fizycznej. W EKG-migotanie przedsionków de novo z HR do 130/min. W TTE: LVEDD=45mm, IVSD=18mm, LA=40mm, LVEF=60%, LVOTO=60mmHg. Fizykalnie bez cech zastoju, BP=130/80mmHg (w trakcie leczenia hipotensyjnego). W leczeniu wskazana:
1) przewlekła antykoagulacja DOAC na podstawie skali CHA2DS2-VA przy braku przeciwwskazań;
2) kontrola częstości akcji serca przez intensyfikację leczenia beta-blokerem i/lub werapamilem;
3) kardiowersja elektryczna;
4) ablacja AF;
5) leczenie redukujące przegrodę m/komorową.
Prawidłowa odpowiedź to:
Pytanie 85
W leczeniu farmakologicznym LVOTO jest zalecana/y:
1) digoksyna;
2) beta-bloker;
3) werapamil w połączeniu z diltiazemem;
4) mawakamten;
5) digoksyna z długodziałającym nitratem.
Prawidłowa odpowiedź to:
Pytanie 86
Według ESC-2023 w leczeniu HCM z istotnym zawężeniem drogi wyrzutu lewej komory (LVOTO) u pacjentów objawowych, które stwierdzenia są prawdziwe?
1) beta-blokery lub nie-dihydropirydynowe blokery kanału wapniowego są lekami pierwszego wyboru u tych pacjentów;
2) inhibitory miozyny (np. mawakamten) mogą być stosowane u pacjentów nadal objawowych mimo maksymalnej farmakoterapii w celu redukcji gradientu LVOTO i poprawy wydolności;
3) amiodaron jest leczeniem pierwszego wyboru u wszystkich pacjentów z HCM i LVOTO;
4) ICD jest wskazane u wszystkich pacjentów z HCM i objawowym LVOTO;
5) interwencyjne leczenie (miektomia chirurgiczna lub ablacja alkoholowa przegrody) powinno być wykonywane rutynowo u tych pacjentów niezależnie od nasilenia objawów i stosowanej farmakoterapii.
Prawidłowa odpowiedź to:
Pytanie 87
Wskaż prawdziwe stwierdzenia dotyczące rozpoznania arytmogennej kardiomiopatii (ACM):
1) rezonans magnetyczny serca (CMR) odgrywa kluczową rolę w diagnostyce ACM;
2) prawidłowy wynik badania echokardiograficznego pozwala wykluczyć ACM i eliminuje potrzebę wykonania CMR;
3) rozpoznanie ACM opiera się na zintegrowanej ocenie obejmującej obrazowanie serca, EKG, monitorowanie arytmii oraz w wybranych przypadkach badania genetyczne;
4) implantacja ICD jest rutynowo zalecana u wszystkich z rozpoznaną ACM, niezależnie od indywidualnego ryzyka SCD;
5) intensywna aktywność fizyczna jest zalecana u pacjentów z ACM, ponieważ nie wpływa na progresję choroby ani ryzyko arytmii.
Prawidłowa odpowiedź to:
Pytanie 88
65-letni mężczyzna z objawowym chromaniem przestankowym (Rutherford 2), ABI=0,62, bez objawów krytycznego niedokrwienia kończyny. W wywiadzie przewlekły zespół wieńcowy CCS-I, bez AF, bez wysokiego ryzyka krwawienia. Które postępowanie farmakologiczne najlepiej redukuje ryzyko zdarzeń sercowo-naczyniowych i amputacji?
Pytanie 89
72-letnia pacjentka z przypadkowo wykrytym bezobjawowym 65% zwężeniem tętnicy szyjnej. Która strategia jest najbardziej zgodna z wytycznymi?
Pytanie 90
W badaniu echokardiograficznym u 65-letniej kobiety w projekcji podżebrowej stwierdzono poszerzenie aorty brzusznej do 51 mm. Wskaż optymalne postępowanie:
Pytanie 91
66-letni pacjent z objawowym zwężeniem tętnicy szyjnej wewnętrznej, po TIA 2 tygodnie temu. W USG/angio-TK: zwężenie 75%. Wskaż optymalne postępowanie:
Pytanie 92
74-letni chory z bólem spoczynkowym stopy, owrzodzeniem palucha i ABI=0,35. W angio-TK: wielopoziomowe zmiany udowo-podkolanowe+zwężenia dystalne. Wskaż decyzję zgodną z podejściem „revascularization-first” dla CLTI, jeśli anatomia pozwala na leczenie wewnątrznaczyniowe:
Pytanie 93
68-letni pacjent z objawowym zwężeniem tętnicy szyjnej wewnętrznej (TIA 2 tyg. temu) ma planowane CEA. Wskaż zestaw cech, który najsilniej klasyfikuje chorego jako „wysokie ryzyko okołozabiegowe CEA” i przemawia za rozważeniem alternatywy (np. CAS) w doświadczonym ośrodku:
1) NYHA III-IV;
2) przebyte CABG/PCI<6 tyg.;
3) istotna choroba pnia lewej tętnicy wieńcowej;
4) nawracające omdlenia wazowagalne;
5) przebyty udar niedokrwienny ponad rok temu.
Prawidłowa odpowiedź to:
Pytanie 94
Która sytuacja najbardziej przemawia za pilną oceną naczyniową pod kątem niedokrwienia krytycznego kończyny (CLI/CLTI)?
Pytanie 95
Pacjent z nagłym bólem, bladością i brakiem tętna w kończynie dolnej od <6h, kategoria IIb (wg Rutherforda). Wskaż prawidłowe postępowanie:
1) natychmiastowa rewaskularyzacja chirurgiczna lub endowaskularna;
2) leczenie trombolityczne miejscowe w trybie planowym;
3) antykoagulacja dożylna heparyną jako pierwszy krok (postępowanie wstępne);
4) można obserwować, jeśli objawy się cofają po uniesieniu kończyny;
5) odroczenie interwencji do następnego dnia po włączeniu heparyny.
Prawidłowa odpowiedź to:
Pytanie 96
33-letni sportowiec amator z napadowym AFL, bez choroby strukturalnej serca. Wybiera strategię „pill-in-the-pocket” flekainidem. Które zalecenie minimalizuje ryzyko groźnego przewodzenia 1:1 w AFL i arytmii wysiłkowych?
Pytanie 97
U pacjenta uprawiającego sport wytrzymałościowy małej intensywności rozpoznano BAV bez dysfunkcji, aorta wstępująca=47mm (stabilny obraz w ciągu roku). Wskaż optymalne zalecenie:
Pytanie 98
54-letnia pacjentka z niedomykalnością mitralną: LVEDD=64mm (44mm/m²), LVEF=51%, sPAP=54mmHg, EROA=0,4, ograniczona tolerancja wysiłku. Wskaż optymalne postępowanie:
Pytanie 99
Umiarkowana stenoza aortalna u sportowca rekreacyjnego (Vmax=3,6m/s, MG=34mmHg, AVA=1,2cm², LVEF=57%, test wysiłkowy 12METs bez objawów i prawidłowa reakcja) - jakie zalecenia należy sformułować na tym etapie?
Pytanie 100
LQTS a sport-wskaż prawdziwe stwierdzenia:
1) β-adrenolityk zaleca się u osób objawowych lub z wydłużonym QTc, które ćwiczą;
2) należy unikać leków wydłużających QT i stosować profilaktykę hipokalemii i hipomagnezemii;
3) nie zaleca się sportów o dużej intensywności przy QTc>500ms lub genetycznym LQTS z QTc≥470ms (M)/≥480ms (K);
4) nie zaleca się sportu wyczynowego (z ICD lub bez) u osób z LQTS po NZK lub omdleniach arytmicznych.
Prawidłowa odpowiedź to:
Pytanie 101
Pacjent z rozpoznaną umiarkowaną stenozą mitralną (MVA=1,2cm2) chce kontynuować uprawianie sportu. Wskaż prawdziwe zalecenia:
1) u osób ze spoczynkowym sPAP<40 mmHg i prawidłowym wynikiem testu wysiłkowego można rozważyć udział we wszystkich sportach rekreacyjnych o małej i umiarkowanej intensywności;
2) u osób ze spoczynkowym sPAP<40 mmHg i prawidłowym wynikiem testu wysiłkowego można rozważyć udział we wszystkich sportach wyczynowych o małej intensywności;
3) u osób ze spoczynkowym sPAP <40 mmHg i prawidłowym wynikiem testu wysiłkowego można rozważyć udział we wszystkich sportach wyczynowych o małej i umiarkowanej intensywności;
4) nie zaleca się uprawiania sportów wyczynowych;
5) nie zaleca się uprawiania sportów rekreacyjnych o umiarkowanej intensywności.
Prawidłowa odpowiedź to:
Pytanie 102
70-letnia pacjentka po implantacji mechanicznej zastawki aortalnej Sorin Bicarbon w 55. r.ż. z powodu ciężkiej stenozy, operowana 8 miesięcy temu z powodu zatoru obwodowego do tętnicy ramieniowej prawej powinna mieć prowadzoną antykoagulację VKA z zalecaną wartością INR:
Pytanie 103
Pacjent ze sztuczną mechaniczną zastawką mitralną jest przygotowywany do usunięcia guza okrężnicy. W postępowaniu przedoperacyjnym dotyczącym stosowania VKA powinno się zalecić:
Pytanie 104
U 68-letniego mężczyzny z napadowym migotaniem przedsionków mEHRA-3 oraz z nadciśnieniem tętniczym i cukrzycą t.2 w strategii kontroli rytmu:
Pytanie 105
U 70-letniego mężczyzny z napadowym migotaniem przedsionków, leczonego apiksabanem 2x2,5 mg/24h z nawracającymi krwawieniami z przewodu pokarmowego w przebiegu żylaków przełyku wymagających dotychczas kilku transfuzji:
Pytanie 106
Wskaż stwierdzenie zgodne z zaleceniami dotyczącymi terapii potrójnej u chorego z OZW po PCI i jednocześnie wskazaniem do antykoagulacji (OAC):
Pytanie 107
60-letni mężczyzna z PAD i migotaniem przedsionków (CHA₂DS₂-VA=4), po amputacji palca w przebiegu CLTI. Jakie leczenie przeciwzakrzepowe jest najbardziej właściwe?
Pytanie 108
Pacjent po niedokrwiennym udarze kryptogennym, w monitorowaniu Holter-EKG wykryto krótkie 40-sekundowe epizody AF. Jakie powinno być postępowanie?
Pytanie 109
Pacjent z AF i mechaniczną zastawką aortalną nowej generacji pyta o możliwość stosowania NOAC-„bo wygodniej”. Właściwa odpowiedź to:
Pytanie 110
Celem kontroli częstości akcji komór u pacjenta z kardiomiopatią i AF preferowane jest zastosowanie:
1) β-blokera szczególnie w przypadku LVEF< 50%;
2) digoksyny przy nietolerancji β-blokerów pod kontrolą stężenia we krwi, poniżej 1,5ng/ml;
3) antagonistów wapnia nie-dihydropirydynowych, ale tylko u chorych z LVEF³50%;
4) antagonistów wapnia nie-dihydropirydynowych u chorych z LVEF³40%;
5) antagoniści wapnia nie-dihydropirydynowi nie powinni być stosowani w tej grupie ze względu na potencjalną hipotensję ortostatyczną.
Prawidłowa odpowiedź to:
Pytanie 111
Ze względu na trzykrotnie większą częstość udaru mózgu/TIA profilaktyka DOAC powinna być rozważona z dowolnym fenotypem AF lub trzepotania przedsionków u pacjentów niezależnie od skali CHA2DS2-VA w przypadku:
1) HCM;
2) amyloidozy serca;
3) RCM;
4) DCM;
5) ARVC.
Prawidłowa odpowiedź to:
Pytanie 112
Pacjent po zabiegu PCI przed operacją niekardiochirurgiczną kończy stosować DAPT. Które czasy odstawienia inhibitora P2Y12 przed operacją są prawidłowe wg zaleceń?
1) klopidogrel: 5 dni;
2) prasugrel: 7 dni;
3) tikagrelor: 3-5 dni;
4) tikagrelor: 10 dni;
5) klopidogrel: 48 godzin.
Prawidłowa odpowiedź to:
Pytanie 113
Pacjent ≥65 lat, planowana operacja o pośrednim/wysokim ryzyku, choruje na nadciśnienie tętnicze, dyslipidemię. Jakie badania biochemiczne można rozważyć przedoperacyjnie do stratyfikacji ryzyka i planu monitorowania?
1) NT-proBNP/BNP;
2) troponina (bazowa i ewentualnie monitorowanie pooperacyjne w grupach ryzyka);
3) D-dimer jako podstawowy marker ryzyka sercowego;
4) kinaza kreatynowa całkowita jako podstawowy marker ryzyka sercowego;
5) hsCRP jako podstawowy marker ryzyka sercowego.
Prawidłowa odpowiedź to:
Pytanie 114
Pacjent przyjmuje β-adrenolityk przewlekle, planowana jest duża operacja. Najbardziej prawidłowe postępowanie to:
Pytanie 115
32-letni mężczyzna po leczeniu oszczędzającym (plastyce) zastawki aortalnej zostaje wypisany z oddziału. Wskazaniem do zabiegu była duża niedomykalność aortalna z powiększeniem lewej komory. Przed przyjęciem nie miał innych rozpoznań kardiologicznych, nie odnotowano migotania przedsionków w okresie okołooperacyjnym. Jakie leczenie przeciwpłytkowe/przeciwzakrzepowe powinien otrzymać na wypisie ze szpitala?
Pytanie 116
Pacjent przed dużą operacją ma rozpoznaną niedokrwistość (Hb=8,5%). Które elementy są kluczowe w podejściu do diagnostyki/leczenia okołooperacyjnego, zgodnie z wytycznymi?
1) rozpoznanie i leczenie przyczyny niedokrwistości przed operacją, jeśli czas pozwala;
2) uznanie niedokrwistości za obojętną, bo transfuzja „zawsze rozwiąże problem”;
3) ocena profilu niedoborów (np. żelazo) i rozważenie leczenia ukierunkowanego;
4) plan redukcji ryzyka krwawienia okołooperacyjnego i strategii transfuzji zależnej od stanu klinicznego;
5) rutynowa transfuzja do Hb 12 g/dl celem uniknięcia dalszej anemizacji po zabiegu.
Prawidłowa odpowiedź to:
Pytanie 117
W jakiej sytuacji zaleca się kontynuację leczenia onkologicznego celowanego na HER2-receptor mimo stwierdzenia dysfunkcji serca związanej z leczeniem onkologicznym (CTRCD)?
1) w każdej sytuacji spadku LVEF;
2) wyłącznie przy LVEF>30%;
3) przy łagodnej, bezobjawowej CTRCD z częstszym monitorowaniem kardiologicznym;
4) nigdy - leczenie należy zawsze przerwać;
5) przy umiarkowanej, bezobjawowej CTRCD z częstszym monitorowaniem kardiologicznym.
Prawidłowa odpowiedź to:
Pytanie 118
60-letnia pacjentka leczona trastuzumabem po 4 miesiącach terapii ma LVEF=48% (spadek z 60%), GLS pogorszony o 16%, brak objawów niewydolności serca. Jakie postępowanie jest najbardziej zgodne z wytycznymi ESC 2022?
Pytanie 119
W jakiej sytuacji należy rozważyć farmakologiczną prewencję kardiotoksyczności z zastosowaniem ACEI/ARB i β-blokera?
Pytanie 120

