Wyszukaj egzamin lub pytanie
Egzamin PES Kardiologia / jesień 2024
120 pytań
Pytanie 1
U 79-letniego pacjenta z przewlekłym zespołem wieńcowym leczonym PCI rozwidlenia pnia lewej tętnicy wieńcowej + 2 DES przed 14 mies., po przebytym udarze niedokrwiennym mózgu, z nadciśnieniem tętniczym, rozpoznano ciężkie zwężenie zastawki aortalnej. Przy wypisie, po procedurze TAVI, prawidłowe leczenie pacjenta powinno obejmować:
Pytanie 2
U ciężarnej leczonej LMWH ze wskazań kardiologicznych, do określania dawki leku należy się kierować:
Pytanie 3
U pacjentów z chorobą wieńcową i objawami klinicznymi po rewaskularyzacji, najmniejszą wartość diagnostyczną ma:
Pytanie 4
Koro-TK nie zaleca się jako alternatywy dla koronarografii w celu wykluczenia OZW, jeśli:
Pytanie 5
U chorego po omdleniu, we wstępnej ocenie w SOR, do tzw. istotnych cech wysokiego ryzyka wskazujących na kardiogenną przyczynę omdlenia należy:
1) omdlenie przy wysiłku;
2) omdlenie po wysiłku;
3) omdlenie w trakcie lub po posiłku;
4) omdlenie w pozycji leżącej.
Prawidłowa odpowiedź to:
Pytanie 6
22-letnia kobieta zemdlała podczas jazdy rowerem, upadła. Nie stwierdzono śladów zewnętrznych urazu głowy. Omdlenie wystąpiło pierwszy raz w życiu i bez objawów prodromalnych. Aktualnie jest przytomna, w logicznym kontakcie, nie zgłasza dolegliwości, TK głowy jest prawidłowe, a EKG jak niżej. Chirurg poprosił kardiologa o konsultację. Jakie zalecenie powinien wydać?
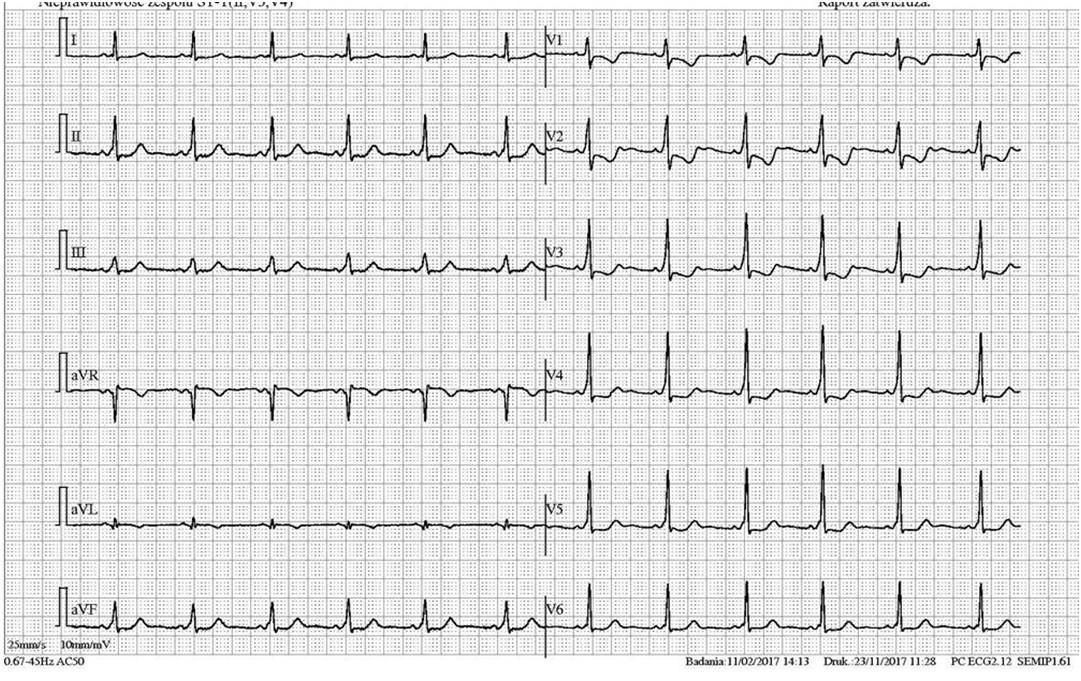
Pytanie 7
U 48-letniego pacjenta po pierwszym epizodzie zatorowości płucnej, po 6 miesiącach leczenia apiksabanem wykonano badanie TTE, scyntygrafię perfuzyjną płuc oraz cewnikowanie serca z angiografią tętnic płucnych i rozpoznano przewlekłe zakrzepowo-zatorowe nadciśnienie płucne. U tego chorego leczenie przeciwzakrzepowe:
Pytanie 8
83-letnia kobieta miała przed miesiącem wszczepiony stymulator dwujamowy z powodu bloku AV III stopnia. Obecnie czuje się dobrze, zgłosiła się do poradni celem rutynowej kontroli. Od kilku dni ciśnieniomierz wskazuje puls >90/min., RR=110/70 mmHg. EKG - jak poniżej. Jakie powinno być dalsze postępowanie?
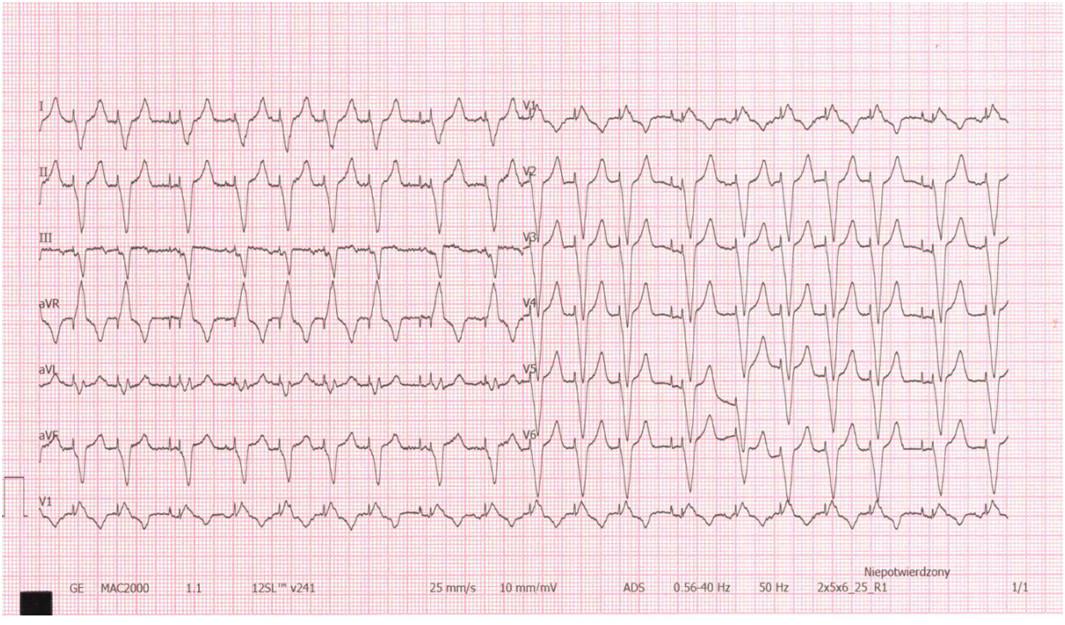
Pytanie 9
34-letni mężczyzna, z rozpoznanym w 26. r.ż. zakażeniem HIV, został skierowany do poradni kardiologicznej z pogorszeniem tolerancji wysiłku. Chory od momentu rozpoznania HIV jest skutecznie leczony antyretrowirusowo. W badaniu TTE stwierdzono zwiększenie Vmax niedomykalności trójdzielnej do 3,0 m/s. Poza tym wymiary jam serca i dużych naczyń są prawidłowe, współczynnik TAPSE/sPAP=0,49 mm/mmHg, jednak nie stwierdza się innych nieprawidłowości wskazujących na nadciśnienie płucne (PH). W tej sytuacji klinicznej:
Pytanie 10
Która z układowych chorób tkanki łącznej nie ma związku ze zwiększonym ryzykiem tętniczego PH?
Pytanie 11
Znaczne obniżenie zdolności dyfuzyjnej płuc dla tlenku węgla jest typowe dla chorych z:
1) tętniczym PH związanym z twardziną układową;
2) tętniczym PH związanym z nadciśnieniem wrotnym;
3) tętniczym PH związanym z chorobą lewej części serca;
4) chorobą zarostową żył płucnych;
5) przewlekłym zakrzepowo-zatorowym PH.
Prawidłowa odpowiedź to:
Pytanie 12
U którego pacjenta z zatorowością płucną (PE) zalecisz bezterminowe leczenie przeciwkrzepliwe NOAC przy wypisie ze szpitala?
Pytanie 13
U przewlekle dializowanego pacjenta przyjętego na oddział kardiologii z powodu ostrej PE pośredniego-wysokiego ryzyka, w ramach początkowego leczenia można zastosować:
Pytanie 14
Oznaczenie stężenia D-dimeru w celu wykluczenia PE zaleca się:
Pytanie 15
Badania w kierunku trombofilii po pierwszym epizodzie zatorowości płucnej:
Pytanie 16
54-letni mężczyzna w styczniu 2024 r. przebył epizod PE pośredniego-wysokiego ryzyka. W wykonanym wówczas badaniu TTE stwierdzono cechy ciśnieniowego przeciążenia prawej komory, ze zwiększoną grubością jej ścian i zwiększoną TRVmax do 4,0 m/s. Chory od tej pory był leczony rywaroksabanem. W lipcu 2024 r. zgłosił się na wizytę kontrolną do poradni ze skargami na duszność przy niewielkim wysiłku, utrzymującą się mimo leczenia. W tej sytuacji:
Pytanie 17
Do dodatkowych objawów echokardiograficznych wskazujących na występowanie nadciśnienia płucnego należą:
1) stosunek RV do LV >1,0 w pomiarze u ich podstawy lub powierzchni;
2) ACT z prawej komory <105 ms i/lub śródskurczowe zwolnienie (zazębienie) przepływu;
3) wczesnorozkurczowa prędkość niedomykalności płucnej <2,2 m/s;
4) spłaszczenie przegrody międzykomorowej (LVEI >1,1 w skurczu i/lub rozkurczu);
5) szerokość IVC >21 mm ze zmniejszoną amplitudą oddechową (<50% podczas szybkich wdechów lub <20% podczas spokojnego oddychania);
6) pole powierzchni RA (końcowoskurczowa) >18 cm2;
7) współczynnik TAPSE/sPAP >0,75 mm/mmHg.
Prawidłowa odpowiedź to:
Pytanie 18
U 64-letniego pacjenta z objawowym, nieoperacyjnym zakrzepowo - zatorowym nadciśnieniem płucnym zaleca się:
Pytanie 19
Wskaż fałszywe stwierdzenie dotyczące postępowania w IZW u pacjenta posiadającego wszczepione urządzenie do elektroterapii serca (CIED):
Pytanie 20
U chorych z HFrEF, u których istnieją wskazania do stymulacji komorowej z powodu wysokiego stopnia bloku A-V zaleca się (lub należy rozważyć) kwalifikację do terapii resynchronizującej:
Pytanie 21
Wskaż prawdziwe stwierdzenia dotyczące stymulatora bezelektrodowego serca:
1) może stymulować tylko prawą komorę serca;
2) standardową drogą dostępu jest żyła udowa;
3) jest zalecany u pacjentów z wysokim ryzykiem infekcji układu stymulującego lub IZW;
4) biologiczna proteza zastawki trójdzielnej jest bezwzględnym przeciwwskazaniem do implantacji;
5) dostępna jest stymulacja dwujamowa.
Prawidłowa odpowiedź to:
Pytanie 22
U 75-letniej pacjentki, leczonej dabigatranem z powodu napadowego AF w dawce 2x150 mg/d, ok. 10 h po przyjęciu ostatniej dawki dabigatranu wystąpił niedowład połowiczy. W wykonanej w SOR diagnostyce obrazowej uwidoczniono krwawienie do OUN. Jakie należy zalecić postępowanie?
Pytanie 23
Długość antybiotykoterapii po usunięciu CIED z powodu IZW przed reimplantacją CIED powinna wynosić:
1) 4 tygodnie w przypadku potwierdzenia w posiewach krwi bakterii Gram-ujemnych, nawet bez stwierdzenia wegetacji;
2) 4 tygodnie w przypadku stwierdzenia wegetacji na CIED i/lub wyhodowania S. aureus w posiewach krwi;
3) 6 tygodni w przypadku zatorów septycznych lub obecności protezy zastawki;
4) 2 tygodnie w przypadku braku wegetacji i niewyhodowania S. aureus
w posiewach krwi.
Prawidłowa odpowiedź to:
Pytanie 24
Wskaż prawdziwe stwierdzenia dotyczące zaciskającego zapalenia osierdzia:
1) średnie ryzyko rozwoju zaciskającego zapalenia osierdzia dotyczy etiologii autoimmunologicznej i chorób nowotworowych;
2) zarówno w krajach uprzemysłowionych, jak i w krajach rozwijających się gruźlica jest rzadką przyczyną;
3) u wszystkich pacjentów z podejrzeniem zaciskającego zapalenia osierdzia zaleca się wykonanie TTE, a wykonanie przeglądowego zdjęcia RTG klatki piersiowej nie jest już konieczne;
4) cewnikowanie jam serca jest wskazane i powinno być zawsze wykonane niezależnie od wyniku nieinwazyjnych badań obrazowych;
5) u części chorych zmiany zaciskające mogą wystąpić przy prawidłowej grubości osierdzia.
Prawidłowa odpowiedź to:
Pytanie 25
Wskaż prawdziwe stwierdzenia dotyczące różnic objawów echokardiograficznych zaciskającego zapalenia osierdzia i kardiomiopatii restrykcyjnej:
1) wskaźnik E/A > 2 oraz brak istotnej zmienności oddechowej napływu mitralnego przemawia za kardiomiopatią restrykcyjną;
2) wdechowe przemieszczenie przegrody międzykomorowej w lewo i wczesnorozkurczowe drganie przegrody tzw. „septal bounce” są charakterystyczne dla zaciskającego zapalenia osierdzia;
3) zmienność oddechowa fali E napływu mitralnego > 25% oraz fali E napływu trójdzielnego > 40% występuje w kardiomiopatii restrykcyjnej;
4) E’ pierścienia mitralnego > 8 cm/s i tzw. „annulus reversus” czyli E’ przegrodowe > E’ bocznego jest charakterystyczne dla zaciskającego zapalenia osierdzia;
5) E’ pierścienia mitralnego < 8 cm/s i tzw. „ annulus reversus” czyli E’ przegrodowe < E ‘ bocznego jest charakterystyczne dla zaciskającego zapalenia osierdzia.
Prawidłowa odpowiedź to:
Pytanie 26
70-letni mężczyzna z implantowaną przed 2 laty biologiczną zastawką aortalną został pilnie przyjęty z powodu nawracającej gorączki oraz widocznej w TTE wegetacji na implantowanej zastawce. W leczeniu empirycznym należy zastosować:
1) doksycyklinę;
2) wankomycynę;
3) ampicylinę;
4) ceftriakson;
5) ryfampicynę;
6) gentamycynę.
Prawidłowa odpowiedź to:
Pytanie 27
U pacjenta w stanie stabilnym z IZW, przed przejściem z antybiotykoterapii dożylnej na doustną należy wykonać:
Pytanie 28
Antybiotyki, które można zastosować w terapii empirycznej IZW naturalnej zastawki serca u chorego uczulonego na beta-laktamy to:
1) cefazolina;
2) ryfampicyna;
3) kloksacylina;
4) gentamycyna;
5) wankomycyna.
Prawidłowa odpowiedź to:
Pytanie 29
Wskaż fałszywe stwierdzenie dotyczące infekcyjnego zapalenia wsierdzia (IZW):
Pytanie 30
Wskaż prawdziwe stwierdzenia:
1) w zapaleniu osierdzia związanym z onkologicznym zastosowaniem inhibitorów immunologicznych punktów kontroli zaleca się leczenie prednizolonem i kolchicyną;
2) badaniem służącym do oceny zajęcia serca w przebiegu amyloidozy łańcuchów lekkich jest rezonans magnetyczny serca (CMR);
3) u pacjentów z grup dużego i bardzo dużego ryzyka leczonych antracyklinami zaleca się echokardiografię co dwa cykle chemioterapii oraz w ciągu 3 mies. od zakończenia leczenia;
4) zastosowanie m.in.: aklarubicyny, nilotynibu, oksaliplatyny wiąże się z małym ryzykiem wydłużenia skorygowanego odstępu QT;
5) w różnicowaniu zespołu takotsubo, zawału mięśnia sercowego i zapalenia mięśnia sercowego u pacjentów onkologicznych zaleca się CMR.
Prawidłowa odpowiedź to:
Pytanie 31
Do miarowych częstoskurczów z wąskimi zespołami QRS i długim odstępem RP’ należą:
1) typowy nawrotny częstoskurcz węzłowy;
2) atypowy nawrotny częstoskurcz węzłowy;
3) antydromowy częstoskurcz przedsionkowo-komorowy;
4) ustawiczny nawrotny częstoskurcz z łącza przedsionkowo-komorowego;
5) ektopowy częstoskurcz z łącza przedsionkowo-komorowego.
Prawidłowa odpowiedź to:
Pytanie 32
W przypadku których z niżej wymienionych tachyarytmii należy oczekiwać ich nagłego przerwania w odpowiedzi na dożylne podanie adenozyny?
1) typowego trzepotania przedsionków;
2) typowego nawrotnego częstoskurczu węzłowego;
3) ortodromowego częstoskurczu przedsionkowo-komorowego;
4) częstoskurczu pęczkowego;
5) częstoskurczu przedsionkowego w mechanizmie macro-reentry.
Prawidłowa odpowiedź to:
Pytanie 33
W których arytmogennych chorobach serca można rozważyć wykonanie badania EPS w celu stratyfikacji ryzyka w podejmowaniu decyzji dotyczących implantacji ICD?
1) arytmogennej kardiomiopatii prawokomorowej;
2) zespole Andersen-Tawila;
3) zespole Brugadów;
4) zespole długiego QT typu 3;
5) kardiomiopatii przerostowej.
Prawidłowa odpowiedź to:
Pytanie 34
Jak długo należy kontynuować doustne leczenie przeciwkrzepliwe u pacjenta po izolacji żył płucnych?
Pytanie 35
Wskaż prawdziwe stwierdzenie dotyczące zespołu preekscytacji:
Pytanie 36
55-letni mężczyzna z przewlekłym zespołem wieńcowym, po PCI LAD +DES został przywieziony na SOR po krótkotrwałym omdleniu. Przy przyjęciu chory z widocznym wysiłkiem oddechowym, dusznością, spocony, RR=70/40 mmHg. Wykonano EKG - zapis poniżej. Postępowaniem z wyboru u tego pacjenta jest:
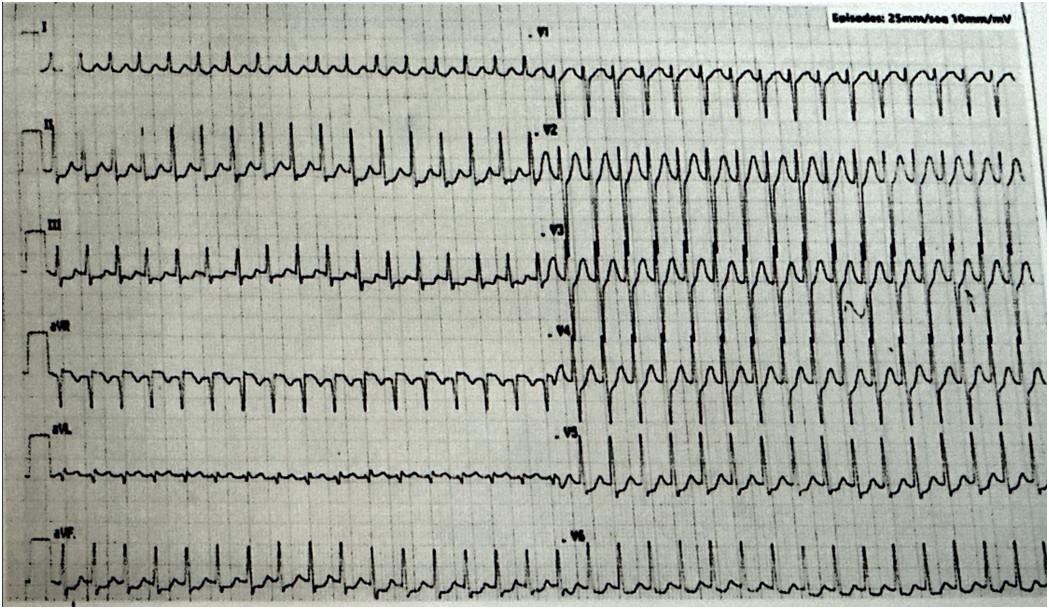
Pytanie 37
Wszczepienie stałego stymulatora serca po świeżym zawale serca, jest zalecane, jeśli AVB wysokiego stopnia nie ustąpi w ciągu co najmniej:
Pytanie 38
U pacjentów z chorobą nowotworową oraz OZW wysokiego ryzyka zaleca się podjęcie strategii inwazyjnej postępowania, o ile oczekiwane przeżycie nie jest niższe niż:
Pytanie 39
Kryteria zwiększające dokładność diagnostyczną rozpoznawania STEMI u pacjenta z LBBB to:
1) uniesienie ST o ≥ 1 mm zgodne z kierunkiem zespołu QRS w odprowadzeniach z dodatnim zespołem QRS;
2) uniesienie ST o ≥ 5 mm zgodne z kierunkiem zespołu QRS w odprowadzeniach z dodatnim zespołem QRS;
3) uniesienie ST o ≥ 5 mm przeciwne do kierunku zespołu QRS w odprowadzeniach z ujemnym zespołem QRS;
4) obniżenie ST o ≥ 1 mm zgodne z kierunkiem zespołu QRS w odprowadzeniach V1-V3;
5) obniżenie ST o ≥ 2 mm zgodne z kierunkiem zespołu QRS w odprowadzeniach V1-V3.
Prawidłowa odpowiedź to:
Pytanie 40
Wskaż prawdziwe stwierdzenia dotyczące izolowanego zawału serca ściany tylnej:
1) wynika najczęściej z zamknięcia tętnicy okalającej;
2) wynika najczęściej z zamknięcia dystalnych gałęzi prawej tętnicy wieńcowej;
3) w EKG stwierdza się izolowane obniżenie ST w V1-V3;
4) w EKG stwierdza się izolowane obniżenie ST w V4-V6;
5) zaleca się wykonanie rejestracji EKG z V7-V9.
Prawidłowa odpowiedź to:
Pytanie 41
Do kryteriów bardzo dużego ryzyka u pacjentów z rozpoznaniem NSTEMI, które zalecają natychmiastową strategię inwazyjną oraz pilną angioplastykę wieńcową nie należy/nie należą:
Pytanie 42
U pacjenta z NSTEMI, stosującego dabigatran 2x150 mg z powodu AF, koronarografia może być wykonana:
Pytanie 43
U pacjenta w 7. dobie STEMI, otrzymującego ASA i prasugrel, wystąpił epizod AF z samoistnym powrotem rytmu zatokowego. CHA2DS2-VASc =3 pkt i HAS-BLED=3 pkt. Zaleca się:
Pytanie 44
U 78-letniego pacjenta, po przebytym udarze niedokrwiennym mózgu 4 lata temu, bezpośrednio po rozpoznaniu NSTEMI w leczeniu przeciwpłytkowym należy zastosować:
Pytanie 45
Jaka jest wartość graniczna INR u pacjentów z OZW stosujących VKA, poniżej której zaleca się podanie LMWH podczas zabiegu PCI?
Pytanie 46
82-letni pacjent z ciężką stenozą aortalną, bez objawów dławicowych, w ramach przygotowania do TAVI miał wykonaną koronarografię, w której stwierdzono 70% zwężenie w środkowym odcinku LAD. W tej sytuacji chory powinien mieć:
Pytanie 47
U chorego w przypadku ciężkiej stenozy aortalnej za wyborem TAVI przemawia:
1) obecność zespołu Leriche’a;
2) wynik w skali STS-PROM/EuroSCORE II= 3;
3) obecność 3 czynników w skali Katza;
4) współistnienie HCM z zawężaniem drogi odpływu;
5) stan po radioterapii śródpiersia z powodu choroby Hodgkina;
6) morfologia dwupłatkowa zastawki aortalnej;
7) skolioza.
Prawidłowa odpowiedź to:
Pytanie 48
Wskaż prawdziwe stwierdzenia dotyczące ciężkiej stenozy aortalnej:
1) u pacjenta objawowego można wykonać próbę wysiłkową dla oceny rokowania;
2) leczenie interwencyjne zaleca się u wszystkich objawowych pacjentów ze stenozą wysokogradientową niezależnie od LVEF;
3) u aktywnych fizycznie, bezobjawowych pacjentów z prawidłową EF należy wykonać próbę wysiłkową przed kwalifikacją do leczenia interwencyjnego;
4) za istotnością zwężenia zastawki przemawia calcium score wynoszące 1300 jednostek Agatstona u mężczyzny;
5) o bardzo ciężkiej stenozie aortalnej mówi się w przypadku obecności maksymalnego gradientu ciśnienia ≥ 60 mmHg lub V max> 5 m/s.
Prawidłowa odpowiedź to:
Pytanie 49
Operację z powodu ciężkiej, wtórnej niedomykalności trójdzielnej należy rozważyć u chorych:
1) tylko bez wcześniejszej operacji zastawkowej lewego serca;
2) niezależnie od wcześniejszej operacji zastawkowej lewego serca;
3) u chorych objawowych, ale tylko bez powiększenia prawej komory;
4) u chorych objawowych lub z powiększeniem prawej komory niezależnie od funkcji prawej komory;
5) u chorych objawowych lub z powiększeniem prawej komory, ale tylko bez ciężkiej dysfunkcji prawej komory.
Prawidłowa odpowiedź to:
Pytanie 50
80-letnia pacjentka, zgłosiła się na konsultację z powodu spadku tolerancji wysiłku oraz kilku zasłabnięć w czasie marszu. Wykonano TTE z LVEF=55%, stwierdzono wyraźny przerost jej miokardium, uśrednioną wartość GLS= -12%. Stwierdzono zwapnienia na zastawce aortalnej z cechami stenozy (AVA=0,8 cm2, gradient średni 30 mmHg, AVmax= 3,6 m/s). Objętość wyrzutowa lewej komory po indeksacji (SVi) 31 ml/m2. 24h Holter EKG - bez nieprawidłowości. W TK serca: calcium score na zastawce aortalnej = 1800j Agatstona. Jakie dalsze postępowanie należy zalecić?
Pytanie 51
Wskaż prawidłowe postępowanie u pacjenta z niedomykalnością aortalną i następującymi parametrami TTE: LVEF=60%, LVESD=45 mm, parametry niedomykalności aortalnej: EROA 0,4 cm2, objętość fali zwrotnej (RV) 65 ml:
Pytanie 52
Wskaż fałszywe stwierdzenie dotyczące wskazań do przezskórnej komisurotomii mitralnej (PMC) i operacji zastawki w klinicznie istotnej (umiarkowanej lub ciężkiej) stenozie (MVA £ 1,5 cm2):
Pytanie 53
Echokardiograficzny test wysiłkowy zalecany jest u pacjentów ze stenozą mitralną, gdy:
Pytanie 54
U którego z poniższych pacjentów zaleca się wykonanie koronarografii przed operacją kardiochirurgiczną?
Pytanie 55
U pacjentki z mechaniczną protezą w pozycji mitralnej:
Pytanie 56
U pacjenta po operacyjnym wszczepieniu bioprotezy w ujście mitralne, bez AF w wywiadzie, bez innych wskazań do leczenia przeciwkrzepliwego należy zastosować po zabiegu:
Pytanie 57
U 89-letniej pacjentki w trakcie TTE uzyskano następujące pomiary: zastawka aortalna: Vmax=3,1 m/s, Pmax=69 mmHg, Pmean=32 mmHg, AVA VTI=0,9 -1,0 cm2. Kurczliwość: uogólniona hipokineza lewej komory, LVEF=25%. Jakie badanie należy wykonać w drugiej kolejności w celu doszacowania zaawansowania wady zastawkowej?
Pytanie 58
Wskaż prawdziwe stwierdzenia dotyczące arytmogennej kardiomiopatii prawej komory (ARVC):
1) u jej podłoża stoją głównie mutacje białek sercowych desmosomów skutkujące zastępowaniem kardiomiocytów tkanką włóknistą i tłuszczową;
2) choroba w niektórych przypadkach może przechodzić z zajęciem lewej komory lub wręcz dominować w jej zakresie;
3) nieprawidłowości w EKG obejmują m.in.: ujemne załamki T w V1-V3, niewielką amplitudę w odprowadzeniach prawokomorowych, nietypowy RBBB;
4) w klasycznej postaci choroby dodatkowe pobudzenia komorowe oraz częstoskurcz komorowy w ARVC zwykle mają morfologię LBBB;
5) biopsja endomiokardialna jest niezbędna do postawienia rozpoznania;
6) mężczyźni chorują częściej niż kobiety;
7) płeć męska oraz uprawianie sportu związane są z wcześniejszą i cięższą ekspresją choroby;
8) u osób z ARVC nie zaleca się wykonywania wysiłków o umiarkowanej i/lub dużej intensywności;
9) ciąża u kobiet z ARVC jest tolerowana dobrze, a wywiad w kierunku VT klasyfikuje chorą do grupy III wg mWHO.
Prawidłowa odpowiedź to:
Pytanie 59
W podejmowaniu indywidualnej decyzji o implantacji ICD u pacjentów z ARVC należy brać pod uwagę cechy dużego ryzyka, do których należą między innymi:
1) omdlenie z przyczyn sercowych (arytmiczne);
2) nieutrwalone częstoskurcze komorowe;
3) frakcja wyrzutowa prawej komory RVEF<40%;
4) frakcja wyrzutowa lewej komory LVEF<45%;
5) możliwość indukowania utrwalonego jednokształtnego VT w trakcie EPS.
Prawidłowa odpowiedź to:
Pytanie 60
Wskaż prawdziwe stwierdzenia dotyczące kardiomiopatii rozstrzeniowej (DCM):
1) istotą jest rozstrzeń lewej komory (w TTE: LV>58 mm u mężczyzn i >52 mm u kobiet oraz LVEDVI ≥75 ml/m2 u mężczyzn i ≥62 ml/m2 u kobiet) oraz jej dysfunkcja skurczowa (LVEF<50%);
2) w hemochromatozie charakterystycznym znaleziskiem w CMR jest skrócenie czasu relaksacji poprzecznej -T2;
3) poradnictwo genetyczne może być korzystne u pacjentów z DCM łącznie z osobami u których jest ona wywołana przez chemioterapię i alkohol;
4) implantację ICD można lub należy rozważyć nawet z EF>35% przy niekorzystnych wariantach genetycznych oraz z obecnością późnego wzmocnienia po podaniu gadolinu w CMR;
5) płeć męska związana jest z wyższym ryzykiem nagłego zgonu sercowego w DCM.
Prawidłowa odpowiedź to:
Pytanie 61
U 19-letniego pacjenta, którego ojciec choruje na kardiomiopatię przerostową, nie występują żadne kliniczne objawy choroby. W badaniach laboratoryjnych i obrazowych nie stwierdzono patologii, natomiast w badaniach genetycznych potwierdzono obecność typowej mutacji - tzw. genetive positive / fenotyp negative. Które z poniższych zaleceń dotyczących uprawiania sportu wyczynowego jest prawidłowe?
Pytanie 62
Co nie należy do cech dużego ryzyka nagłego zgonu sercowego u pacjentów z ARVC?
Pytanie 63
U bezobjawowego pacjenta z rozpoznaną HCM stwierdzono gradient spoczynkowy w LVOT oraz w próbie Valsalvy = 40 mmHg. Wskaż prawidłowe dalsze postępowanie:
Pytanie 64
Wskaż zasady profilaktyki pierwotnej SCD u chorych z kardiomiopatią rozstrzeniową:
1) należy rozważyć implantację ICD u pacjentów z EF >35% i genotypem związanym z wysokim ryzykiem SCD i z dodatkowymi czynnikami ryzyka;
2) należy rozważyć badania genetyczne w ocenie ryzyka SCD;
3) siła rekomendacji ESC zależy od genu związanego z DCM;
4) można rozważyć implantację ICD u pacjentów z EF >35%, bez genotypu wysokiego ryzyka, ale z dodatkowymi czynnikami ryzyka takimi jak omdlenia i obecność LGE w badaniu CMR;
5) istnieją skale oceny ryzyka dla wybranych wariantów genetycznych DCM.
Prawidłowa odpowiedź to:
Pytanie 65
Wskaż błędną odpowiedź dotyczącą kryteriów diagnostycznych zatokowej niemiarowości oddechowej:
Pytanie 66
Regresja załamków R (przynajmniej 3 mm) w odprowadzeniach V1-V4 w elektrokardiogranie świadczy o:
Pytanie 67
Wskaż kryteria EKG przemawiające za komorowym pochodzeniem arytmii przy częstoskurczu z szerokimi zespołami QRS:
1) obecność pobudzeń zsumowanych;
2) QRS w V1-V3 zgodnie ujemny, V4-V6 zgodnie dodatni;
3) czas od początku R do najgłębszego punktu S (odstęp RS) > 50 ms w dowolnym odprowadzeniu kończynowym;
4) QRS w V1-V6 zgodnie ujemny;
5) rozkojarzenie AV (rytm komór > rytm przedsionków).
Prawidłowa odpowiedź to:
Pytanie 68
U 25-letniego bezobjawowego pacjenta, bez przeszłości kardiologicznej, wykonano TTE z powodu szmeru skurczowego nad sercem uwidaczniając ubytek w przegrodzie m-przedsionkowej typu ostium secundum (pomiary: niepowiększone prawe jamy serca bez cech przeciążenia, TAPSE=18 mm, RVS’ = 0,11 m/s, Qp:Qs 1:1, niedomykalność zastawki trójdzielnej łagodna z TR Vmax=2,6 m/s, czas akceleracji w drodze odpływu z prawej komory 120 ms, lewa komora z cechami hiperkinezy). Jakie postępowanie jest w tym przypadku prawidłowe?
Pytanie 69
W której z poniższych sytuacji można rozważyć przezskórne zamknięcie ASD II?
Pytanie 70
W którym przypadku zaleca się lub należy rozważyć zamknięcie wrodzonego ubytku w przegrodzie międzykomorowej?
1) rozstrzeni i zwiększenia objętości wyrzutowej lewej komory bez innej przyczyny i bez cech nadciśnienia płucnego;
2) naczyniowego oporu płucnego powyżej 5j Wooda bez reakcji na leczenie farmakologiczne;
3) przy powtarzających się epizodach IZW;
4) przecieku prawo-lewego i desaturacji w czasie wysiłku fizycznego;
5) przy stwierdzonym inwazyjnie naczyniowym oporze płucnym wynoszącym 3-5 j. Wooda i utrzymującym się istotnym przeciekiem lewo-prawym.
Prawidłowa odpowiedź to:
Pytanie 71
Wskaż prawdziwe stwierdzenia dotyczące krążenia Fontana:
1) podstawowym założeniem jest brak komory podpłucnej;
2) jest metodą leczenia przełożenia wielkich pni tętniczych;
3) jest jedną z metod operacyjnych stosowanych w zespole niedorozwoju lewego serca (HLHS);
4) stanowi modyfikację operacji Rossa;
5) towarzyszy mu systemowe nadciśnienie żylne;
6) jednym z jego powikłań jest enteropatia z utratą białka.
Prawidłowa odpowiedź to:
Pytanie 72
U 55-letniej bezobjawowej kobiety stwierdzono przypadkowo ciągły szmer u podstawy serca. EKG - rytm zatokowy 80/min, PQ - 0,20 s, lewogram, cechy przerostu lewej komory. RTG klatki piersiowej - zwiększony przepływ w krążeniu płucnym, poszerzona sylwetka serca, poszerzona aorta wstępująca i pień płucny. Pacjentkę skierowano na badanie TTE z podejrzeniem:
Pytanie 73
Do typowych odległych następstw chirurgicznej korekcji ubytku przegrody przedsionkowo-komorowej i towarzyszącej niedomykalności zastawki mitralnej zalicza się:
1) zwężenie zastawki trójdzielnej;
2) niedomykalność zastawki mitralnej;
3) arytmie przedsionkowe;
4) zaburzenia przewodnictwa przedsionkowo-komorowego;
5) rekanalizację ubytku.
Prawidłowa odpowiedź to:
Pytanie 74
Wskazaniem do zamknięcia przetrwałego przewodu tętniczego u dorosłych jest:
Pytanie 75
U pacjentki w ciąży z rozpoznaną kardiomiopatią połogową, objawową HFrEF stosuje się:
Pytanie 76
Należy odradzać ciążę oraz zalecać antykoncepcję w następujących przypadkach:
1) pacjentce z zespołem Marfana i średnicą aorty >45 mm;
2) pacjentkom ze stenozą mitralną i polem ujścia zastawki <1,5 cm2;
3) bezobjawowym pacjentkom z istotnym zwężeniem zastawki aortalnej i nieprawidłowym wynikiem próby wysiłkowej;
4) pacjentkom z dwupłatkową zastawką aortalną;
5) pacjentkom z każdym typem zespołu Ehlersa-Danlosa.
Prawidłowa odpowiedź to:
Pytanie 77
65-letni mężczyzna zakwalifikowany do resekcji pęcherza moczowego z powodu raka, z wywiadem napadowego AF, jest leczony rywaroksabanem 1x20 mg. W badaniach laboratoryjnych stwierdzono: kreatynina (1,2 mg/dl=105 mM, eGFR 69 ml/min/1,73 m2). Jakie jest prawidłowe leczenie przeciwkrzepliwe w okresie okołooperacyjnym?
Pytanie 78
U 66-letniej pacjentki z prawidłową funkcją nerek, przyjmującej dabigatran z powodu AF przed zabiegiem ortopedycznym ze znieczuleniem podpajęczynówkowym należy zalecić przyjęcie ostatniej dawki dabigatranu:
Pytanie 79
Preferowaną strategią (z najwyższą klasą zaleceń) postępowania u pacjentów otrzymujących DAPT po PCI jest opóźnienie planowej operacji niekardiochirurgicznej do czasu:
Pytanie 80
Przed planowanym zabiegiem niekardiochirurgicznym, w przypadku konieczności odstawienia stosowanego prasugrelu należy to zrobić co najmniej:
Pytanie 81
U pacjentów otrzymujących DAPT przed zabiegiem niekardiochirurgicznym należy:
1) kontynuować DAPT w przypadku zabiegów o niskim ryzyku krwawienia;
2) zawsze odstawić DAPT 5 dni przed planowanym zabiegiem niezależnie od wskazań do jego przyjmowania;
3) opóźnić planowany zabieg niekardiochirurgiczny, jeśli u pacjenta występuje duże ryzyko zakrzepowe po przebytym niedawno OZW a do zabiegu nie ma pilnych wskazań;
4) kontynuować terapię wyłącznie ASA przed zabiegiem z dużym ryzykiem krwawienia, jeśli ryzyko zakrzepowe nie jest duże;
5) kontynuować terapię wyłącznie inhibitorem P2Y12 przed zabiegiem z dużym ryzykiem krwawienia, jeśli ryzyko zakrzepowe nie jest duże.
Prawidłowa odpowiedź to:
Pytanie 82
Wskaż fałszywe stwierdzenie dotyczące postępowania farmakologicznego u pacjentów poddawanych operacjom niekardiochirurgicznym:
Pytanie 83
Wskaż stwierdzenie niezgodne z aktualnymi wytycznymi postępowania w ostrym zespole wieńcowym u chorego z chorobą nowotworową:
Pytanie 84
U bezobjawowych dorosłych, którzy w wieku dziecięcym przebyli leczenie onkologiczne o bardzo dużej toksyczności sercowo-naczyniowej zaleca się:
Pytanie 85
U 78-letniej pacjentki z rozsianym nowotworem piersi i spodziewaną długością życia poniżej 1 roku, w przypadku utrzymywania się skurczowego RR > 160 mmHg:
1) należy rozpocząć leczenie nadciśnienia tętniczego;
2) docelowa wartość skurczowego RR powinna wynosić <140 mmHg;
3) lekami z wyboru są ACE-I lub ARB a w drugiej kolejności dihydropirydynowe blokery kanału wapniowego;
4) lekami z wyboru są beta-blokery;
5) nie powinno rozpoczynać się leczenia nadciśnienia tętniczego.
Prawidłowa odpowiedź to:
Pytanie 86
U pacjenta hospitalizowanego z powodu krwawienia z dolnego odcinka przewodu pokarmowego w przebiegu rozpoznanego niedawno raka jelita grubego istniała konieczność przetoczenia 4 j. KKCz. W zapisie EKG przy przyjęciu do szpitala stwierdzono AF o nieznanym czasie trwania. U pacjenta powinno się:
1) ocenić ryzyko zakrzepowo-zatorowe wg CHA2DS2-VASc;
2) w przypadku uzyskania co najmniej 2 pkt w CHA2DS2-VASc bezzwłocznie włączyć doustny antykoagulant;
3) w przypadku uzyskania co najmniej 2 pkt w CHA2DS2-VASc bezzwłocznie włączyć LMWH;
4) odroczyć decyzję o włączeniu antykoagulacji przynajmniej o miesiąc i ponownie ocenić ryzyko krwawienia oraz ryzyko zakrzepowo-zatorowe wg CHA2DS2-VASc;
5) odroczyć decyzję o włączeniu antykoagulacji przynajmniej o 3 miesiące i ponownie ocenić ryzyko krwawienia oraz ryzyko zakrzepowo-zatorowe wg CHA2DS2-VASc.
Prawidłowa odpowiedź to:
Pytanie 87
Stosowanie w terapii przeciwnowotworowej inhibitorów punktu kontrolnego wiąże się ze zwiększonym ryzykiem:
1) zapalenia mięśnia sercowego;
2) zapalenia osierdzia;
3) niewydolności serca;
4) zawału mięśnia sercowego;
5) dyslipidemii.
Prawidłowa odpowiedź to:
Pytanie 88
Czynnikiem bardzo wysokiego lub wysokiego ryzyka wystąpienia toksyczności sercowo-naczyniowej u chorych poddawanych terapii antracyklinami nie jest:
Pytanie 89
Wskazaniem do uzupełnienia niedoboru żelaza u pacjentów z HFrEF jest stężenie w surowicy:
Pytanie 90
Wskaż fałszywe stwierdzenie dotyczące rozpoznania HFpEF:
Pytanie 91
Wskaż fałszywe stwierdzenie dotyczące terapii resynchronizującej u pacjentów z HF:
Pytanie 92
Przeciwwskazaniem do wszczepienia LVAD u pacjenta z ciężkimi objawami niewydolności serca pomimo optymalnej terapii jest:
Pytanie 93
U 77-letniego pacjenta z wywiadem nasilającej się HF - NYHA II/III od ok. 3 miesięcy, obciążonego nadciśnieniem tętniczym, cukrzycą typu 2, hiperlipidemią oraz chorobą wieńcową po PCI LAD+DES 10 lat temu, w TTE stwierdzono tendencję do uogólnionej hypokinezy lewej komory z LVEF=35%, na zastawce aortalnej Vmax=4,0 m/s, Pmax=59 mmHg, Pmean=42 mmHg, AVA=0,9 cm2, łagodną niedomykalność zastawki aortalnej oraz umiarkowaną niedomykalność zastawki mitralnej. U chorego rozpoznano ciężką stenozę aortalną. Wskaż typ hemodynamiczny stenozy aortalnej oraz najbardziej optymalne dalsze postępowanie:
Pytanie 94
U chorego z przewlekłą HFmrEF, EF = 45%, NYHA III, z rytmem zatokowym w TTE stwierdzono indeksowaną objętość lewego przedsionka (LAVI)=33 ml/m2, E/A=2,2, E/e’= 14,1, małą niedomykalność trójdzielną bez możliwości pomiaru ciśnienia prędkości fali zwrotnej. Wskaż fałszywe stwierdzenia:
1) chory ma dysfunkcję rozkurczową III stopnia;
2) nie można ocenić dysfunkcji rozkurczowej, ponieważ niedostępny jest pomiar fali zwrotnej trójdzielnej;
3) indeksowana objętość lewego przedsionka jest prawidłowa;
4) spełnione są dwa kryteria dla dysfunkcji rozkurczowej i należy rozpoznać II stopień dysfunkcji rozkurczowej;
5) u chorego nie można rozpoznać dysfunkcji rozkurczowej, ponieważ ma obniżoną frakcję wyrzutową.
Prawidłowa odpowiedź to:
Pytanie 95
Zgodnie z EHRA 2021 dotyczącym stosowania NOAC, jako prawidłowy schemat leczenia w noworozpoznanej zatorowości płucnej u większości pacjentów, bez wysokiego ryzyka krwawień należy zastosować:
1) wstępnie apiksaban 2x10 mg przez tydzień, następnie w pozostałej fazie leczenia 2x5 mg, a w długoterminowej profilaktyce wtórnej 2x2,5 mg;
2) wstępnie apiksaban 2x10 mg przez 14 dni, następnie w pozostałej fazie leczenia 2x5 mg, a w długoterminowej profilaktyce wtórnej 2x2,5 mg;
3) wstępnie LMWH przez 5 dni, następnie dabigatran w pozostałej fazie leczenia 2x150 mg, a w długoterminowej profilaktyce wtórnej 2x150 mg;
4) wstępnie LMWH przez 5 dni, następnie dabigatran w pozostałej fazie leczenia 2x150 mg, a w długoterminowej profilaktyce wtórnej 2x110 mg;
5) wstępnie rywaroksaban 2x15 mg przez 21 dni, następnie w pozostałej fazie leczenia 1x20 mg, a w długoterminowej profilaktyce wtórnej 1x10 mg;
6) wstępnie rywaroksaban 2x15 mg przez 21 dni, następnie w pozostałej fazie leczenia 1x20 mg, a w długoterminowej profilaktyce wtórnej 1x15 mg.
Prawidłowa odpowiedź to:
Pytanie 96
U pacjenta po STEMI ściany przedniej, w ramach kontroli w TTE uwidoczniono obecność przyściennej skrzepliny 15x12 mm w zakresie koniuszka i segmentów koniuszkowego przedniego i przegrodowego. Wskaż prawdziwe stwierdzenie/a zgodne z wytycznymi ESC/PTK 2023 postępowania w OZW:
1) u każdego pacjenta należy rozważyć obrazowanie za pomocą CMR celem weryfikacji obecności skrzepliny w LV drugim badaniem obrazowym przed rozpoczęciem leczenia;
2) należy rozważyć doustną antykoagulację VKA przez 3-6 miesięcy;
3) należy rozważyć doustną antykoagulację NOAC przez 3-6 miesięcy;
4) należy rozważyć leczenie trombolityczne z wykorzystaniem alteplazy;
5) należy rozważyć konsultację Heart Team pod kątem trombektomii mechanicznej.
Prawidłowa odpowiedź to:
Pytanie 97
Pacjent z napadowym AF, dotychczas stosujący VKA z chwiejnymi wartościami INR, bez krwawień wyraził zgodę na przejście na NOAC. Prawidłową decyzję o włączeniu NOAC, zależnie od dzisiejszego wyniku INR przedstawiono w punktach:
1) INR <2,0 - natychmiastowe włączenie NOAC;
2) INR 2,0-2,5 - natychmiastowe włączenie NOAC lub następnego dnia;
3) INR 2,5-3,0 - włączenie NOAC od następnego dnia, bez kontroli INR;
4) INR 2,5-3,0 - kontrola INR za 1-3 dni, do tego czasu odroczenie włączenia NOAC;
5) INR >3,0 - włączenie NOAC za 1-3 dni, bez kontroli INR;
6) INR >3,0 - podanie witaminy K, kontrola INR za 1-3 dni, do tego czasu odroczenie włączenia NOAC.
Prawidłowa odpowiedź to:
Pytanie 98
Stosowanie NOAC u pacjentów onkologicznych ze względu na ryzyko zmian stężenia w osoczu (akumulacja zwiększająca ryzyko krwotoku lub obniżenie powodujące utratę zabezpieczenia antykoagulacyjnego) jest przeciwwskazane w przypadku terapii:
1) cyklosporyną i takrolimusem - tylko w przypadku dabigatranu;
2) wiblastyną;
3) doksorubicyną;
4) imatynibem i sunytynibem;
5) cisplatyną i karboplatyną.
Prawidłowa odpowiedź to:
Pytanie 99
U pacjenta z migotaniem przedsionków i eGFR=25 ml/min/1,73 m2 w leczeniu przeciwkrzepliwym, zgodnie z wytycznymi EHRA 2021 dotyczącymi stosowania NOAC, można zastosować:
1) dabigatran w dawce 2x110 mg;
2) rywaroksaban w dawce 1x15 mg;
3) apiksaban w dawce 2x2,5 mg;
4) rywaroksaban w dawce 1x10 mg;
5) żaden z NOAC nie może być stosowany przy eGFR 15-30 ml/min/1,73m2, pozostaje zakwalifikować pacjenta do zamknięcia uszka lewego przedsionka lub stosowanie przewlekle LMWH.
Prawidłowa odpowiedź to:
Pytanie 100
Pacjent z przewlekłym WZW C, po nieskutecznej próbie eradykacji HCV z rozpoznaną marskością wątroby w skali Child-Pugh B (8pkt) wymaga leczenia antykoagulacyjnego ze względu na utrwalone migotanie przedsionków i niedawno przebytą zakrzepicę żyły wątrobowej i śledzionowej. Którego leku nie zastosuje się u tego pacjenta?
Pytanie 101
Pacjent leczony antykoagulacyjnie NOAC z powodu AF, z prawidłową funkcją nerek ma być poddany zabiegowi chirurgicznemu o bardzo małym ryzyku krwawienia. W ramach konsultacji kardiologicznej należy zlecić:
Pytanie 102
Kiedy w leczeniu antykoagulacyjnym NOAC nie powinny być stosowane?
1) zespół antyfosfolipidowy;
2) stan po implantacji mechanicznej zastawki;
3) pacjentka w ciąży z zatorowością płucną;
4) pacjentka w ciąży z migotaniem przedsionków;
5) pacjent z migotaniem przedsionków i padaczką leczoną kwasem walproinowym.
Prawidłowa odpowiedź to:
Pytanie 103
Wskaż prawdziwe stwierdzenia dotyczące zaleceń aktywności sportowej u pacjentów w zespole długiego QT (LQTS):
1) zaleca się̨, aby wszystkie osoby z LQTS z wcześniejszymi objawami lub wydłużonym QTc, które ćwiczą, otrzymywały β-adrenolityk w dawce docelowej;
2) zaleca się, aby osoby z LQTS, które ćwiczą, unikały leków wydłużających QT. Należy też zapobiegać u nich hipokaliemii i hipomagnezemii;
3) nie zaleca się uprawiania sportów rekreacyjnych i wyczynowych o dużej intensywności, nawet przy stosowaniu β-adrenolityków, u osób z QTc >500 ms lub z potwierdzonym genetycznie LQTS z QTc ≥470 ms u mężczyzn i ≥480 ms u kobiet;
4) nie zaleca się uprawiania sportów wyczynowych (z ICD lub bez niego) u osób z LQTS i przebytym NZK lub omdleniami z powodu zaburzeń rytmu serca.
Prawidłowa odpowiedź to:
Pytanie 104
Wskaż prawdziwe stwierdzenie/a dotyczące nagłej śmierci sercowej (SCD) u sportowców:
1) u sportowców w wieku >35 lat większość przypadków SCD jest spowodowanych chorobą wieńcową, a intensywny wysiłek fizyczny wiąże się ze zwiększonym ryzykiem zawału mięśnia serca i SCD;
2) SCD u młodych sportowców jest zwykle spowodowana genetycznymi lub wrodzonymi wadami strukturalnymi serca;
3) OZW wywołany wysiłkiem fizycznym najczęściej dotyczy dorosłych i starszych sportowców i jest wynikiem pęknięcia blaszki miażdżycowej i zakrzepicy w naczyniu wieńcowym, a ponad 50% pacjentów, u których wystąpił OZW nie miało wcześniej objawów ani rozpoznanej CAD;
4) wskaźniki zachorowalności na NZK są stale wyższe u sportowców płci męskiej niż u kobiet
Prawidłowa odpowiedź to:
Pytanie 105
Wskaż prawdziwe stwierdzenie/a dotyczące optymalizacji terapii nadciśnienia tętniczego u sportowca zawodowego biorącego udział w zawodach:
1) β-adrenolityki są zabronione w przypadku niektórych sportów zręcznościowych, takich jak strzelectwo;
2) diuretyki są zabronione we wszystkich sportach wyczynowych;
3) ACEI lub ARB i antagoniści wapnia są preferowanymi lekami z wyboru;
4) u kobiet w wieku rozrodczym należy unikać stosowania inhibitorów ACEI lub ARB.
Prawidłowa odpowiedź to:
Pytanie 106
Wskaż fałszywe stwierdzenie/a dotyczące aktywności sportowej u osób z obecnością mostków mięśniowych (MB) na tętnicach wieńcowych:
1) MB można wykryć w obrazowaniu u osób z nieprawidłowym wynikiem testu wysiłkowego EKG i należy podejrzewać u osób z dławicą wysiłkową lub omdleniem;
2) potencjalnymi mechanizmami leżącymi u podstaw niedokrwienia wywołanego wysiłkiem fizycznym u osób z MB jest ucisk tętnicy wieńcowej wraz z efektem Venturiego (zasysanie);
3) u pacjentów objawowych lub ze stwierdzonym niedokrwieniem mięśnia sercowego nie należy stosować β-adrenolityków;
4) pacjentom z MB i z objawami niedokrwienia mięśnia sercowego należy zakazać uprawiania sportów wyczynowych oraz powinni otrzymać odpowiednie zalecenia dotyczące aktywności w czasie wolnym.
Pytanie 107
36-letni mężczyzna z ustalonym rozpoznaniem dwupłatkowej zastawki aortalnej (BAV) bez jej dysfunkcji i poszerzeniem aorty wstępującej (rok temu 46 mm), regularnie rekreacyjnie uprawiający sporty wytrzymałościowe o małej intensywności, zgłosił się celem okresowej oceny. Stwierdzono: śladową niedomykalność aortalną z cechami BAV, aortę wstępującą 47 mm bez cech rozwarstwienia, w pozostałych odcinkach nieposzerzoną. Prawidłowym zaleceniem dla pacjenta będzie:
Pytanie 108
Wśród zaleceń dotyczących wykonywania ćwiczeń fizycznych u osób z migotaniem przedsionków (AF) prawdziwe są:
1) ablację AF zaleca się u osób ćwiczących z nawracającym objawowym AF i/lub u tych, które odmawiają stosowania farmakoterapii ze względu na jej wpływ na wyniki sportowe;
2) u osób bez strukturalnej choroby serca, u których AF jest dobrze tolerowane, należy rozważyć aktywność fizyczną bez włączania terapii antyarytmicznej;
3) u osób z udokumentowanym trzepotaniem przedsionków (AFL) chcących podjąć intensywne ćwiczenia, należy rozważyć ablację cieśni trójdzielno- żylnej, aby zapobiec AFL z przewodzeniem przedsionkowo‐komorowym 1:1;
4) u osób z AF, chcących intensywnie ćwiczyć i u których rozpoczęto terapię lekami klasy I, należy rozważyć profilaktyczną ablację cieśni trójdzielno‐żylnej, aby zapobiec AFL;
5) nie zaleca się stosowania leków przeciwarytmicznych klasy I w monoterapii bez udokumentowania odpowiedniej kontroli częstości komór w obrębie AF/AFL podczas intensywnego wysiłku;
6) po spożyciu flekainidu lub propafenonu jako tabletki ratunkowej nie zaleca się uprawiania intensywnych sportów, dopóki nie upłyną dwa okresy półtrwania leku przeciwarytmicznego (tj. do 2 dni).
Prawidłowa odpowiedź to:
Pytanie 109
Wskaż prawdziwe stwierdzenia dotyczące prewencji sercowo-naczyniowej:
1) u pacjentów bardzo wysokiego ryzyka, lecz bez rodzinnej hipercholesterolemii (FH), jeżeli nie udaje się osiągnąć docelowych LDL-C stosując maksymalne tolerowane dawki statyny i ezetimibu, można rozważyć terapię złożoną z inhibitorem PCSK9 w ramach prewencji pierwotnej;
2) u pacjentów (co najmniej) wysokiego ryzyka ze stężeniem triglicerydów >1,5 mmol/l (135 mg/dl) pomimo leczenia statynami oraz zmian stylu życia, można rozważyć zastosowanie n-3 PUFA (kwas eikozapentaenowy, EPA) 2 razy dziennie po 2 g w połączeniu ze statyną;
3) rozpoczęcie terapii statyną w ramach prewencji pierwotnej można rozważyć u osób w wieku ≥70 lat, jeżeli należą do grupy co najmniej wysokiego ryzyka;
4) u pacjentów z cukrzycą typu 2 i z wysokim lub bardzo wysokim ryzykiem sercowo-naczyniowym można rozważyć stosowanie niskich dawek ASA w prewencji pierwotnej w razie braku jednoznacznych przeciwwskazań;
5) dodanie inhibitora P2Y12 lub niskich dawek rywaroksabanu do ASA w ramach prewencji wtórnej należy rozważyć u pacjentów z wysokim ryzykiem epizodów niedokrwiennych bez wysokiego ryzyka krwawienia.
Prawidłowa odpowiedź to:
Pytanie 110
Wskaż poprawne zalecenia dotyczące leczenia hipertriglicerydemii:
1) statyny są zalecanym lekiem pierwszego wyboru w redukcji ryzyka sercowo-naczyniowego u osób wysokiego ryzyka z hipertriglicerydemią >2,3 mmol/l (200 mg/dl);
2) fibraty są zalecanym lekiem pierwszego wyboru w redukcji ryzyka sercowo-naczyniowego u osób wysokiego ryzyka z hipertriglicerydemią >2,3 mmol/l (200 mg/dl);
3) u pacjentów przyjmujących statyny, którzy osiągnęli docelowe stężenie LDL-C, przy triglicerydach >2,3 mmol/l (200 mg/dl) można rozważyć stosowanie fenofibratu lub bezafibratu;
4) u pacjentów przyjmujących fibrat, którzy osiągnęli docelowe stężenie LDL-C, przy triglicerydach >2,3 mmol/l (200 mg/dl) można rozważyć stosowanie monakoliny K;
5) u pacjentów wysokiego ryzyka z triglicerydami >1,5 mmol/l (135 mg/dl) pomimo leczenia statynami oraz podjęcia działań w zakresie zmiany stylu życia można rozważyć stosowanie n-3 PUFA (kwas eikozapentaenowy) 2 x 2 g/dobę w połączeniu ze statyną.
Prawidłowa odpowiedź to:
Pytanie 111
Wskaż błędne zalecenia dotyczące leczenia dyslipidemii u pacjentów z umiarkowaną do ciężkiej przewlekłą chorobą nerek (CKD):
Pytanie 112
Które z poniższych danych nie są brane pod uwagę w ramach kryteriów diagnostycznych rodzinnej hipercholesterolemii opracowanych przez Dutch Lipid Clinic Network?
1) wartości stężenia LDL-chlesterolu bez leczenia;
2) obecność żółtaków ścięgien lub rąbka rogówki przed 45. r.ż.;
3) obecność mutacji czynnościowej w genach LDL-R lub apoliproteiny B;
4) obecność mutacji czynnościowej w genie PCSK-9;
5) w wywiadzie rodzinnym - krewny drugiego stopnia z przedwczesną (mężczyźni <55. r.ż.; kobiety <60. r.ż.) chorobą naczyń lub chorobą naczyń wieńcowych.
Prawidłowa odpowiedź to:
Pytanie 113
Wskaż fałszywe stwierdzenie dotyczące leczenia przeciwpłytkowego/przeciwzakrzepowego:
Pytanie 114
Optymalne postępowanie farmakologiczne w celu zmniejszenia ryzyka sercowo-naczyniowego lub niewydolności nerek u pacjentów z cukrzycą typu 2 i przewlekłą chorobą nerek, według wytycznych ESC/PTK z roku 2023 dotyczących cukrzycy, powinno obejmować:
Pytanie 115
Zgodnie z wytycznymi ESC/PTK z roku 2023 dotyczącymi cukrzycy - wskaż fałszywe stwierdzenie/a dotyczące leczenia przeciwpłytkowego/przeciwkrzepliwego u pacjenta z cukrzycą t. 2:
1) u chorych, którzy tolerowali DAPT bez poważnych powikłań krwotocznych, należy rozważyć przedłużenie DAPT >12 miesięcy po OZW do max. 3 lat;
2) u pacjentów z przewlekłym zespołem wieńcowym (CCS) lub objawową miażdżycą tt. obwodowych bez dużego ryzyka krwawienia należy rozważyć dodanie małych dawek rywaroksabanu (2x2,5 mg) do ASA celem długotrwałego zapobiegania poważnym zdarzeniom naczyniowym;
3) u pacjentów z OZW lub CCS i cukrzycą poddawanych PCI+DES i ze wskazaniem do leczenia przeciwkrzepliwego należy rozważyć przedłużenie terapii potrójnej ASA, klopidogrelem i OAC (NOAC lub VKA) do 1 miesiąca, jeśli ryzyko zakrzepicy przewyższa ryzyko krwawienia w indywidualnym przypadku pacjenta;
4) u pacjentów z OZW lub CCS i cukrzycą poddawanych PCI+DES i ze wskazaniem do leczenia przeciwkrzepliwego zaleca się przedłużenie terapii potrójnej małymi dawkami ASA, klopidogrelem i OAC do 3 miesięcy.
Prawidłowa odpowiedź to:
Pytanie 116
72-letni pacjent, po przebytym rok temu udarze niedokrwiennym mózgu, z tętniakiem aorty brzusznej, z cukrzycą t.2 został przyjęty na SOR po raz trzeci w ciągu ostatnich 6 miesięcy z powodu obrzęku płuc ze zwyżką ciśnienia 240/100 mmHg mimo regularnego stosowania leków. W wykonanym TTE przy poprzedniej hospitalizacji miesiąc temu - poza dysfunkcją rozkurczową
I stopnia i łagodnymi niedomykalnościami zastawek nie stwierdzono nieprawidłowości. W EKG - miarowy rytm zatokowy 80/min., cechy przerostu lewej komory, NT-proBNP ok. 3 tys. pg/ml, kreatynina 1,86 mg/dl (164 mmol/l), elektrolity w normie, CRP i OB w normie; mocz - bez nieprawidłowości. W diagnostyce różnicowej, uwzględniając wiek pacjenta w pierwszej kolejności należy wziąć pod uwagę:
Pytanie 117
49-letni pacjent z opornym nadciśnieniem tętniczym, bez innych czynników ryzyka, stosujący maksymalne dawki olmesartanu, lerkanidipiny, karwedilolu i doksazosyny oraz torasemidu zgłosił się celem wykluczenia wtórnego nadciśnienia tętniczego. Deklaruje regularne stosowanie leków. Przeciętne wartości RR w pomiarach domowych 170-190/90-100 mmHg, podobne wartości w ABPM i w gabinecie. Utrzymująca się w badaniach dodatkowych tendencja do hipokaliemii przy prawidłowej funkcji nerek w badaniach laboratoryjnych sugeruje możliwość pierwotnego hiperaldosteronizmu. Jako badanie pierwszego wyboru należy wykonać:
Pytanie 118
U 46-letniego mężczyzny z kardiomiopatią przerostową, u którego rozpoznano AF powinno się:
Pytanie 119
66-letni mężczyzna został przyjęty do szpitala z objawami pierwszej w życiu dekompensacji HFpEF. Wcześniej leczony był wyłącznie z powodu nadciśnienia tętniczego (ACE-I + diuretyk tiazydopodobny), bez innych chorób przewlekłych i czynników ryzyka, regularnie uprawiał sport rekreacyjnie - w pomiarach domowych ciśnienie było prawidłowe, przy przyjęciu RR=142/76 mmHg, w ABPM dobra kontrola ciśnienia. W badaniach wykonanych ambulatoryjnie 2 lata temu: TTE- prawidłowa funkcja skurczowa niepowiększonej lewej komory, dysfunkcja rozkurczowa I stopnia, bez przerostu, łagodne wady zastawkowe, małe prawdopodobieństwo nadciśnienia płucnego, laboratoryjnie - prawidłowa funkcja nerek i wynik badania ogólnego moczu. Obecnie: w TTE - lewa komora niepowiększona z koncentrycznym przerostem, o zachowanej f. skurczowej, podwyższone ciśnienie napełniania, dysfunkcja rozkurczowa III stopnia, powiększony lewy przedsionek, poza tym bez istotnych różnic w porównaniu z wcześniejszym badaniem. W bad. laboratoryjnych - kreatynina 1,85 mg/dl (162 mmol/l), obecne białko w moczu, łagodna niedokrwistość, OB 88 mm, CRP w normie. W diagnostyce różnicowej, uwzględniając wiek pacjenta w pierwszej kolejności należy wziąć pod uwagę następujące rozpoznanie i wykonać badania w tym kierunku:
Pytanie 120

