Wyszukaj egzamin lub pytanie
Egzamin PES Kardiologia / jesień 2016
120 pytań
Pytanie 1
Który z wymienionych antybiotyków jest przeciwwskazany do stosowania w infekcyjnym zapaleniu wsierdzia u ciężarnych?
Pytanie 2
Czynnikiem ryzyka nawrotu infekcyjnego wsierdzia nie jest:
Pytanie 3
U pacjenta z ubytkiem w przegrodzie międzyprzedsionkowej typu II z przeciekiem lewo-prawym zwiększone wysycenie tlenem krwi występuje w:
1) prawym przedsionku;
2) lewym przedsionku;
3) lewej komorze;
4) aorcie;
5) tętnicy płucnej.
Prawidłowa odpowiedź to:
Pytanie 4
U pacjenta zakwalifikowanego do planowej, chirurgicznej wymiany zastawki aortalnej celem zapobieżenia zakażeniom miejscowym i uogólnionym należy:
1) wykonać przedoperacyjne badanie w kierunku nosicielstwa Staphyloccocus aureus, w przypadku nosicielstwa wdrożyć leczenie miejscowe;
2) wykonać przedoperacyjne badanie w kierunku nosicielstwa Staphylococcus aureus w jamie nosowej, w przypadku nosicielstwa wdrożyć celowane leczenie ogólne;
3) wdrożyć profilaktykę antybiotykową bezpośrednio przed zabiegiem;
4) wdrożyć obligatoryjnie miejscową profilaktykę antybiotykową Staphylococcus aureus w jamie nosowej u każdego pacjenta.
Prawidłowa odpowiedź to:
Pytanie 5
W ciasnym zwężeniu zastawki aortalnej średni gradient przezzastawkowy < 40 mmHg może wynikać z:
1) znacznie obniżonej EF lewej komory;
2) współistniejącej ciężkiej niedomykalności zastawki mitralnej;
3) współistniejącego nadciśnienia płucnego;
4) zmniejszonej objętość wyrzutowej wskutek przerostu mięśnia lewej komory przy zachowanej EF lewej komory;
5) współistniejącej ciężkiej niedomykalności zastawki aortalnej.
Prawidłowa odpowiedź to:
Pytanie 6
Pacjentka l. 65, przyjęta po nagłym zatrzymaniu krążenia w mechanizmie PEA w obecności PR. W wywiadzie: nawracające bóle w klatce piersiowej i duszność od 7 dni, ponadto: choroba wieńcowa, TIA 3 miesiące wcześniej. Od PR otrzymała: adrenalinę, heparynę iv. Po resuscytacji chora przyjęta do OIOK, wentylowana mechanicznie. W ekg tachykardia zatokowa 120/min, RBBB, ujemne zał T w V1-V4. W badaniu echokardiograficznym: LV - 46 mm, RVIT - 45 mm, pień płucny - 30 mm, spłaszczenie przegrody międzykomorowej, mała niedomykalność aortalna, umiarkowana niedomykalność mitralna i trójdzielna, LVEF 50%, TRPG 45 mmHg, AcT 55 ms. Po badaniu echokardiograficznym redukcja RR do 80/40 mmHg, następnie NZK w mechanizmie PEA. Wskaż właściwy sposób postępowania:
Pytanie 7
Zabieg wszczepienia zastawki płucnej u chorego z ciężką niedomykalności zastawki pnia płucnego po korekcji tetralogii Fallota w dzieciństwie należy rozważyć, gdy stwierdza się:
Pytanie 8
Nieprawidłowy częściowy spływ żył płucnych występuje u chorych z:
Pytanie 9
Za niskim ryzykiem zgonu z powodu tętniczego nadciśnienia płucnego (< 5% rocznie) przemawia:
Pytanie 10
Wskaż prawdziwe stwierdzenia dotyczące tętniczego nadciśnienia płucnego:
1) kryterium to średnie ciśnienie w tętnicy płucnej ≥ 25 mmHg i płucne ciśnienie zaklinowania ≤ 15 mmHg;
2) może być wtórne do choroby płuc;
3) kryterium to średnie ciśnienie w tętnicy płucnej ≥ 25 mmHg, wartość ciśnienia zaklinowania w tętnicy płucnej nie ma znaczenia;
4) przykładem jest zespół Eisenmengera;
5) może wynikać z choroby lewego serca.
Prawidłowa odpowiedź to:
Pytanie 11
Za wszczepieniem zastawki biologicznej przemawiają:
1) przewidywane problemy z oznaczaniem INR po zabiegu;
2) wymiana zastawki trójdzielnej w przebiegu wtórnej niedomykalności;
3) wymiana protezy z powodu zakrzepicy u chorego z dobrą kontrolą INR;
4) wymiana zastawki mitralnej u kobiet wieku menopauzalnym;
5) niewydolność nerek wymagająca dializoterapii.
Prawidłowa odpowiedź to:
Pytanie 12
Wskaż fałszywe kryteria echokardiograficzne oceny ciężkiej niedomykalności zastawki:
1) powierzchnia pierwotnej niedomykalności mitralnej (ERO) ≥ 0,45 cm2;
2) powierzchnia niedomykalności zastawki aortalnej (ERO) ≥ 0,15 cm2;
3) powierzchnia wtórnej niedomykalności mitralnej (ERO) ≥ 0,15 cm2;
4) objętość zwrotnego przepływu pierwotnej niedomykalności mitralnej ≥ 60 ml/skurcz;
5) powierzchnia wtórnej niedomykalności mitralnej (ERO) ≥ 0,30 cm2.
Prawidłowa odpowiedź to:
Pytanie 13
Wskaż fałszywe stwierdzenie dotyczące wady zastawki trójdzielnej:
1) obecnie postać poreumatyczna wady jest wyjątkowo rzadka;
2) najczęściej jest wtórna do nadciśnienia płucnego;
3) jest wskazaniem do profilaktyki infekcyjnego zapalenia wsierdzia;
4) może ulegać progresji po operacji zastawki mitralnej;
5) ciężka izolowana wada bez objawów podmiotowych wymaga naprawy.
Prawidłowa odpowiedź to:
Pytanie 14
23-letnia kobieta z poszerzeniem aorty wstępującej do 52 mm w przebiegu nieistotnej czynnościowo dwupłatkowej zastawki aortalnej - planuje ciążę. W rodzinie do tej pory nie stwierdzono chorób aorty. Należy:
Pytanie 15
Które z poniższych są przeciwwskazaniem do ciąży?
1) tętnicze nadciśnienie płucne;
2) anomalia Ebsteina z bezobjawowym zespołem WPW, NYHA II;
3) stan po korekcji chirurgicznej koarktacji aorty metodą koniec-do-końca;
4) stan po operacji Bentalla;
5) ubytek międzyprzedsionkowy z przeciekiem lewo-prawym, przeciążeniem ciśnieniowym prawej komory i przeciekiem lewo-prawym z pojedynczymi przedsionkowymi skurczami dodatkowymi.
Prawidłowa odpowiedź to:
Pytanie 16
W podejmowaniu decyzji o leczeniu operacyjnym zwężenia zastawki aortalnej bierze się pod uwagę:
1) powierzchnię zwężonej zastawki;
2) średni gradient przez zastawkę aortalną;
3) obecność migotania przedsionków;
4) objawy podmiotowe ciasnego zwężenia zastawki aortalnej;
5) stężenie peptydów natriuretycznych w surowicy krwi.
Prawidłowa odpowiedź to:
Pytanie 17
U 20-letniej kobiety bez objawów podmiotowych w 16 tygodniu ciąży stwierdzono niedomykalność mitralną - w echo stwierdzono pole niedomykalności (ERO) 0.43 cm2, lewa komora w skurczu 38 mm, EF lewej komory 67%, lewy przedsionek o objętości 42 ml/m2 mm, szacowane skurczowe ciśnienie w tętnicy płucnej około 45 mmHg. Dalsze postępowanie to:
Pytanie 18
Szmer ciągły może być obecny u chorego z:
1) przetrwałym przewodem tętniczym (Botalla) i przeciekiem lewo-prawym;
2) wadą aortalną;
3) odejściem lewej tętnicy wieńcowej od pnia płucnego (zespół White-Bland-Garlanda);
4) przetoką aortalno-płucną w przebiegu atrezji pnia płucnego;
5) ubytkiem przegrody międzykomorowej i niedomykalnością zastawki aortalnej.
Prawidłowa odpowiedź to:
Pytanie 19
Wskaż prawdziwe skojarzenia wady z charakterystycznymi zmianami w spoczynkowym badaniu EKG:
1) VSD powikłane zespołem Eisenmengera - objaw Katz-Wachtela;
2) anomalia Ebsteina - blok przedsionkowo-komorowy I°;
3) wrodzone skorygowane przełożenie pni tętniczych (cc-TGA) - zaburzenia przewodnictwa przedsionkowo-komorowego;
4) ubytek przegrody międzyprzedsionkowej typu pierwotnego - prawogram patologiczny, blok przedsionkowo-komorowy I°;
5) ubytek przegrody międzyprzedsionkowej typu wtórnego - odchylenie osi elektrycznej w prawo, rSr’ w V1.
Prawidłowa odpowiedź to:
Pytanie 20
Wskazaniem do zamknięcia ubytku w przegrodzie międzyprzedsionkowej z przeciekiem lewo-prawym są:
1) obniżenie frakcji wyrzutowej lewej komory < 60%;
2) współistniejące wypadanie płatka zastawki mitralnej i umiarkowana niedomykalność zastawki;
3) przeciążenie objętościowe prawej komory;
4) przerost mięśnia prawej komory - grubość powyżej 6 mm;
5) zator skrzyżowany, po wykluczeniu innych przyczyn.
Prawidłowa odpowiedź to:
Pytanie 21
Wskaż zdanie fałszywe dotyczące terapii przeciwkrzepliwej u pacjentów po wszczepieniu protezy zastawkowej serca:
Pytanie 22
U pacjenta z podejrzeniem zakrzepicy na mechanicznej zastawce mitralnej w przezprzełykowym badaniu echokardiograficznym stwierdzono nieobturacyjny charakter zmiany zakrzepowej o wielkości 8 mm. Na podstawie wywiadu, objawów klinicznych oraz badania obrazowego ośrodkowego układu nerwowego stwierdzono przebyty przed tygodniem incydent zakrzepowo-zatorowy. Jakie postępowanie zaleca się u tego pacjenta w następnej kolejności?
Pytanie 23
Wskaż prawdziwe stwierdzenia dotyczące zaburzeń hemostazy u pacjentów ze zwężeniem zastawki aortalnej (AVS):
1) u pacjentów z AVS typowo obserwuje się tendencję do nadkrzepliwości krwi związaną ze zmniejszeniem aktywności białka C;
2) pacjenci z AVS charakteryzują skazą krwotoczną związaną z nabytym niedoborem frakcji niezwykle dużych multimetrów czynnika von Willebranda;
3) pacjenci z AVS charakteryzują się skazą krwotoczną związaną z niedoborem czynnika V;
4) skaza krwotoczna w przebiegu AVS ma najczęściej charakter mieszany (płytkowo-osoczowy) i ustępuje po skutecznym zabiegu wymiany zastawki aortalnej;
5) typowo obserwuje się tzw. zespół Heyde’a, czyli współwystępowanie zwężenia zastawki aortalnej i krwawień z angiodysplazji jelita grubego.
Prawidłowa odpowiedź to:
Pytanie 24
Jednym z dużych kryteriów rozpoznania infekcyjnego zapalenia wsierdzia jest wyhodowanie drobnoustrojów z dwóch różnych posiewów krwi. Takimi typowymi drobnoustrojami wywołującymi IZW są:
1) paciorkowce zieleniejące;
2) Streptococcus gallolyticus (Streptococcus bovis);
3) bakterie grupy HACEK;
4) Bartonella pertussis;
5) Mycoplasma pneumoniae;
6) Staphylococcus aureus;
7) Coxiella burnetii.
Prawidłowa odpowiedź to:
Pytanie 25
Maksymalna prędkość niedomykalności zastawki trójdzielnej jest jednym z echokardiograficznych parametrów pozwalających oszacować prawdopodobieństwo nadciśnienia płucnego (PH). Jeżeli u chorego z klinicznym podejrzeniem PH maksymalna prędkość niedomykalności trójdzielnej wynosi 2,8 m/sek, obecność którego/których z dodatkowych parametrów echokardiograficznych będzie wskazywała na pośrednie echokardiograficzne prawdopodobieństwo PH.
Pytanie 26
Pewne rozpoznanie infekcyjnego zapalenia wsierdzia można postawić u pacjenta:
1) z obserwowaną w echokardiografii wegetacją i typowymi drobnoustrojami wywołującymi IZW wyhodowanymi w posiewie krwi;
2) z obserwowanym w echokardiografii nowym przeciekiem okołozastawkowym i dodatnim posiewem krwi ujawniającym obecność Coxiella burnetii;
3) ze wszczepioną miesiąc wcześniej protezą zastawkową, gorączką >38 C i nieprawidłową aktywnością wokół miejsca wszczepienia sztucznej zastawki stwierdzoną w PET/CT z zastosowaniem 18F-FDG;
4) z obserwowaną w echokardiografii wegetacją, gorączką > 38°C, objawami kłębuszkowego zapalenia nerek i guzkami Oslera.
Prawidłowa odpowiedź to:
Pytanie 27
Leczenie operacyjne opuszki aorty bez względu na stopień ciężkości niedomykalności zastawki aortalnej należy rozważyć u pacjentów z dwupłatkową zastawką aortalną z towarzyszącym maksymalnym wymiarem aorty wstępującej ≥ 50 mm i następującymi czynnikami ryzyka:
1) koarktacja aorty;
2) nadciśnienie tętnicze;
3) wywiad rodzinny w kierunku rozwarstwienia aorty;
4) planowana ciąża;
5) powiększanie się wymiaru aorty o > 3 mm rocznie.
Prawidłowa odpowiedź to:
Pytanie 28
Określ wskazania do leczenia chirurgicznego infekcyjnego zapalenia wsierdzia prawej części serca:
1) zakażenie grzybicze;
2) zakażenie paciorkowcowe;
3) utrzymujące się wegetacje na zastawce trójdzielnej > 20 mm po nawracającej zatorowości płucnej;
4) wysoki poziom prokalcytoniny;
5) niewydolność prawokomorowa spowodowana niedomykalnością trójdzielną oporna na diuretyki.
Prawidłowa odpowiedź to:
Pytanie 29
W przypadku powikłania infekcyjnego zapalenia wsierdzia pod postacią krwawienia wewnątrzczaszkowego leczenie operacyjne izw należy przeprowadzić w następującym czasie od rozpoznania krwawienia:
Pytanie 30
U pacjenta po zabiegu wszczepienia mechanicznej protezy zastawki aortalnej o niskim potencjale trombogennym (ON-X), bez dodatkowych czynników ryzyka wystąpienia zdarzeń zakrzepowo-zatorowych, zalecaną docelową wartością INR podczas leczenia przeciwzakrzepowego jest:
Pytanie 31
Wykonując przezklatkowe badanie echokardiograficzne u pacjenta z podejrzeniem wrodzonego skorygowanego przełożenia wielkich pni tętniczych prawą komorę odróżnia się na podstawie jej charakterystycznych cech anatomicznych, do których należą:
1) wzmożone beleczkowanie;
2) obecność beleczki przegrodowo-brzeżnej;
3) zastawka trójdzielna osadzona bliżej podstawy komory;
4) obecność ciągłości anatomicznej pomiędzy zastawką przedsionkowo-komorową a zastawką tętniczą;
5) obecność tzw. moderator band.
Prawidłowa odpowiedź to:
Pytanie 32
Wskaż stwierdzenia prawdziwe dotyczące chorych po operacji Fontana:
1) obecnie całkowite połączenie żylno-płucne (TCPC) zastąpiło połączenie przedsionkowo-płucne (APC);
2) enteropatia z utratą białka (PLE) u chorych po operacji Fontana, mimo ciężkiego przebiegu, wiąże się z dość dobrym rokowaniem;
3) w diagnostyce PLE ważną rolę odgrywa obliczenie klirensu alfa-1- antytrypsyny;
4) u wybranych dorosłych pacjentów po operacji Fontana właściwe jest rozważenie zamknięcia przezskórnego fenestracji, jeśli stwierdza się istotną sinicę;
5) choć tachyarytmie nadkomorowe występują u tylko niewielkiego odsetka pacjentów po operacji Fontana (< 3%), wiążą się one ze zwiększoną chorobowością i umieralnością.
Prawidłowa odpowiedź to:
Pytanie 33
Do SOR zgłosił się 67-letni chory z bólem w klatce piersiowej o charakterze rozpierającym, który pojawił się przed 90 minutami. W wykonanym badaniu ekg stwierdzono uniesienie odcinka ST (o charakterze fali Pardy’ego) w odprowadzeniach II, III, aVF oraz obniżenie odcinka ST w V1 i V2. U chorego na obecnym etapie postępowania należy rozpoznać:
Pytanie 34
Zerwanie mięśnia brodawkowatego w przebiegu zawału serca powoduje niedomykalność zastawki mitralnej:
Pytanie 35
Skala GRACE 2.0 służy do oceny ryzyka zgonu w trakcie pobytu w szpitalu, po 6 miesiącach, roku i 6 latach. Parametrami uwzględnianymi w kalkulatorze GRACE 2.0 są wszystkie niżej wymienione, z wyjątkiem:
Pytanie 36
Do szpitala bez możliwości wykonania angioplastyki wieńcowej przyjęto 72-letniego chorego z rozpoznaniem ostrego zespołu wieńcowego bez przetrwałego uniesienia ST, u którego mimo intensywnego leczenia farmakologicznego utrzymywał się ból w klatce piersiowej. Postępowaniem u tego chorego powinno być:
Pytanie 37
U chorych z podejrzeniem NSTEMI, dysponując wysokoczułym zestawem do oznaczania stężenia troponiny sercowej można zastosować „jednogodzinny algorytm wykluczenia/potwierdzenia” NSTEMI. Wskaż wartości TnT oznaczone w momencie zgłoszenia („0”) oraz ich przyrost (Δ) po 1 godzinie („1”), wyrażone w ng/l, pozwalające wykluczyć NSTEMI:
Pytanie 38
Do anatomicznych czynników zwiększających ryzyko restenozy po zabiegu przezskórnej interwencji wieńcowej należą wszystkie niżej wymienione, z wyjątkiem:
Pytanie 39
Zawał prawej komory:
1) wynika z zamknięcia tętnicy przedniej zstępującej przed odejściem gałęzi septalnych;
2) występuje jednocześnie u około 50% pacjentów z zawałem ściany przedniej;
3) można rozpoznać analizując odprowadzenia V3R, V4R;
4) wynika z zamknięcia tętnicy okalającej przed odejściem gałęzi marginalnych;
5) wynika z zamknięcia prawej tętnicy wieńcowej przed odejściem gałęzi prawokomorowych.
Prawidłowa odpowiedź to:
Pytanie 40
Jaki schemat leczenia przeciwkrzepliwego/przeciwpłytkowego powinien stosować pacjent z napadowym niezastawkowym migotaniem przedsionków w 5. miesiącu po wszczepieniu stentu uwalniającego lek z powodu ostrego zespołu wieńcowego, który jest 67-letnim mężczyzną z chorobą wieńcową (LVEF 50%), obciążonym przewlekłą chorobą nerek w stadium 3, nadciśnieniem tętniczym (max wartość 150/100 mmHg), cukrzycą i nadżerkowym zapaleniem przewodu pokarmowego w wywiadzie?
Pytanie 41
U chorych po ostrym zespole wieńcowym bez uniesienia ST (NSTE-ACS) i migotaniem przedsionków ze wskazaniami do terapii przeciwzakrzepowej, którzy byli leczeni zachowawczo stosuje się:
1) doustny lek przeciwzakrzepowy i aspirynę co najmniej przez 12 miesięcy;
2) doustny lek przeciwzakrzepowy i podwójną terapię przeciwpłytkową (DAPT) co najmniej przez 1 miesiąc u chorych wysokiego ryzyka krwawień;
3) doustny lek przeciwzakrzepowy i klopidogrel co najmniej przez 12 miesięcy;
4) dożywotnie podwójną terapię przeciwpłytkową (DAPT);
5) dożywotnie doustny lek przeciwzakrzepowy.
Prawidłowa odpowiedź to:
Pytanie 42
Po planowym zabiegu angioplastyki wieńcowej z implantacją stentu DES u chorych z migotaniem przedsionków i wskazaniami do terapii przeciwzakrzepowej stosuje się:
1) podwójną terapię przeciwpłytkową (DAPT) i doustny lek przeciwzakrzepowy co najmniej przez 6 miesięcy u chorych niskiego ryzyka krwawień;
2) podwójną terapię przeciwpłytkową (DAPT) i doustny lek przeciwzakrzepowy co najmniej przez 1 miesięcy u chorych wysokiego ryzyka krwawień;
3) podwójną terapię przeciwpłytkową (DAPT) i doustny lek przeciwzakrzepowy co najmniej przez 6 miesięcy u chorych wysokiego ryzyka krwawień;
4) dożywotnie podwójną terapię przeciwpłytkową (DAPT);
5) dożywotnie doustny lek przeciwzakrzepowy.
Prawidłowa odpowiedź to:
Pytanie 43
Prasugrelu nie należy zlecać pacjentowi z ostrym zespołem wieńcowym bez uniesienia odcinka ST, jeżeli:
Pytanie 44
Wysoką (> 90%) dodatnią wartość predykcyjną dla ostrego zawału serca typu 1 ma wzrost troponiny sercowej oznaczanej wysokoczułymi testami przekraczający górną granicę normy:
Pytanie 45
U pacjenta z niewydolnością serca w klasie III wg NYHA, rytmem zatokowym i spoczynkową HR 80-90/min oraz frakcją wyrzutu lewej komory utrzymującą się na poziomie 30%, mimo półrocznego leczenia beta-blokerem, ACEI oraz eplerenonem, w maksymalnych, dobrze tolerowanych dawkach, zalecanym postępowaniem będzie:
Pytanie 46
Niewydolność serca z umiarkowanie upośledzoną frakcją wyrzutową (HFmrEF) jest rozpoznawana w przypadku spełnienia następujących kryteriów:
1) objawy niewydolności serca;
2) LVEF 40-49%;
3) LVEF ≥ 40%;
4) podwyższone stężenia peptydów natriuretycznych;
5) istotna strukturalnie choroba serca (LVH i/lub LAE) lub dysfunkcja rozkurczowa.
Prawidłowa odpowiedź to:
Pytanie 47
Następujące interwencje zapobiegają rozwojowi objawowej niewydolności serca de novo, za wyjątkiem:
Pytanie 48
Które z następujących warunków powinny być spełnione, aby u chorego z niewydolnością serca włączyć do leczenia sakubitryl/walsartan?
1) objawy niewydolności serca w klasie NYHA II-IV;
2) LVEF < 35%;
3) leczenie inhibitorem ACE, beta-blokerem i antagonistą receptora mineralokortykoidowego w maksymalnie zalecanych tolerowanych dawkach;
4) leczenie beta-blokerem i antagonistą receptora mineralokortykoidowego w maksymalnie zalecanych tolerowanych dawkach;
5) podwyższone stężenia peptydów natriuretycznych;
6) tolerowanie inhibitora ACE w dawce porównywalnej z dawką enalaprylu 2x 10 mg.
Prawidłowa odpowiedź to:
Pytanie 49
Która z powyższych interwencji farmakologicznych nie ma klasy zaleceń I dla chorych z niewydolnością serca z upośledzoną frakcją wyrzutową lewej komory?
Pytanie 50
Która z interwencji farmakologicznych nie zmniejsza ryzyka pojawienia się migotania przedsionków u chorych z niewydolnością serca z upośledzoną frakcją wyrzutową lewej komory?
Pytanie 51
Które z następujących leków stosowanych w leczeniu cukrzycy zmniejszają ryzyko śmiertelności sercowo-naczyniowej i ryzyko rozwoju niewydolności serca de novo u chorych na cukrzycę?
Pytanie 52
Jaki lek poprawia wydolność fizyczną, jakość życia i zmniejsza nasilenie objawów u chorych z objawową niewydolnością serca z upośledzoną frakcją wyrzutową lewej komory i niedoborem żelaza?
Pytanie 53
Pacjentka w wieku 60 lat, z cechami niewydolności serca (klasa III wg NYHA), z frakcją wyrzutową lewej komory serca (EF) 25%, bez zmian w wykonanej pół roku temu koronarografii, z rytmem zatokowym 64/ min. w EKG, QRS 180 ms (całkowity blok lewej odnogi pęczka Hisa), została skierowana do poradni kardiologicznej w celu dalszego leczenia. Postępowanie lekarza-kardiologa powinno obejmować:
1) sprawdzenie stosowania przez pacjentkę optymalnej farmakoterapii przynajmniej 3 miesiące przed oceną EF;
2) zaplanowanie implantacji kardiowertera-defibrylatora serca (ICD) w ramach profilaktyki pierwotnej nagłej śmierci sercowej;
3) zaplanowanie implantacji ICD w połączeniu ze stymulatorem resynchronizującym (CRT-D) w celu poprawy frakcji wyrzutowej lewej komory serca i profilaktyki pierwotnej nagłej śmierci sercowej;
4) kwalifikacja pacjentki do przeszczepienia serca ze względu na zaawansowaną niewydolność serca;
5) ze względu na stabilny stan pacjentki pozostawienie jej do dalszej obserwacji ambulatoryjnej.
Prawidłowa odpowiedź to:
Pytanie 54
Zalecając pacjentowi ze zdiagnozowaną niewydolnością serca ACE-I oczekuje się następujących korzyści terapeutycznych:
1) zmniejszenia obciążenia wstępnego;
2) zmniejszenia remodelingu miokardium;
3) zwiększenia obwodowego oporu naczyniowego;
4) zwiększenia aktywności układu współczulnego;
5) zwiększenia siły skurczu mięśnia sercowego.
Prawidłowa odpowiedź to:
Pytanie 55
Wszczepienie kardiowertera-defibrylatora u chorych zakwalifikowanych do przeszczepienia serca powinno być rozważone:
Pytanie 56
U pacjenta we wstrząsie kardiogennym należy zastosować lek działający inotropowo-dodatnio, jeżeli stwierdza się:
Pytanie 57
U chorego leczonego terapią resynchronizującą (CRT), możliwą przyczyną braku odpowiedzi klinicznej na zastosowane leczenie, dotyczącej poprawy objawów niewydolności serca, mogą być:
1) zaprogramowany zbyt długi odstęp przedsionkowo-komorowy (A-V);
2) liczne przedwczesne pobudzenia komorowe;
3) przetrwały napad migotania przedsionków;
4) dyslokacja elektrody lewokomorowej;
5) zastosowanie układu CRT wyłącznie z funkcją stymulacji.
Prawidłowa odpowiedź to:
Pytanie 58
Ostra niewydolności prawej komory serca nie występuje w przebiegu:
Pytanie 59
U pacjenta we wstrząsie kardiogennym na zwiększone ryzyko wystąpienia zgonu w warunkach wewnątrzszpitalnych wskazuje:
Pytanie 60
U chorego z ostrą niewydolnością serca leczonego beta-blokerami w celu poprawy rzutu serca preferowane jest zastosowanie:
Pytanie 61
W leczeniu kardiomiopatii przerostowej zawężającej drogę odpływu lewej komory stosuje się:
1) alkoholową ablację przegrody międzykomorowej;
2) beta-blokery;
3) nifedypinę;
4) chirurgiczne wycięcie części przegrody międzykomorowej;
5) stymulację stałą VVI.
Prawidłowa odpowiedź to:
Pytanie 62
Do leków wydłużających odstęp QT należą wszystkie niżej wymienione, z wyjątkiem:
Pytanie 63
W przypadku stwierdzenia nieadekwatnej tachykardii zatokowej:
Pytanie 64
W celu przerwania napadu regularnego częstoskurczu nadkomorowego bez objawów hemodynamicznych stosuje się w pierwszej kolejności:
Pytanie 65
Do farmakologicznej kontroli częstotliwości rytmu komór serca u mało aktywnych chorych z migotaniem przedsionków preferuje się:
Pytanie 66
U bezobjawowych pacjentów z preekscytacją w spoczynkowym EKG w celu oceny ryzyka należy w pierwszej kolejności wykonać:
Pytanie 67
Zastosowanie wszczepialnego podskórnego kardiowertera-defibrylatora należy rozważyć:
Pytanie 68
Zastosowanie stałej stymulacji serca powinno się rozważyć u pacjenta z utratami przytomności w wywiadzie, gdy w rejestracji elektrokardiograficznej zanotuje się bezobjawową pauzę R-R:
Pytanie 69
Do poradni kardiologicznej zgłosił się pacjent leczony od 9 lat stałą stymulacją serca DDD z powodu napadowej niewydolności automatyzmu węzła zatokowego. Z powodu podejrzenia oponiaka wewnątrzczaszkowego z postępującym niedowładem prawostronnym i afazją ruchową, kwalifikowany do leczenia neurochirurgicznego. Wykonane CT głowy niediagnostyczne. W celu ostatecznej kwalifikacji do zabiegu w opinii neurochirurga konieczne jest wykonanie badania rezonansu magnetycznego. Chory prosi o ocenę możliwości wykonania tego badania. Badanie:
1) jest zawsze bezwzględnie przeciwwskazane;
2) jest dopuszczalne w każdej pracowni MRI, bez żadnych dodatkowych warunków;
3) należy je rozważyć, jeżeli cały układ jest certyfikowany dla środowiska elektromagnetycznego;
4) ze względu na życiowe wskazania do zabiegu neurochirurgicznego można je rozważyć nawet, jeżeli układ nie jest certyfikowany dla środowiska elektromagnetycznego;
5) planowe badanie, niezależnie od rodzaju urządzenia powinno być wykonane przy zachowaniu specjalnego nadzoru.
Prawidłowa odpowiedź to:
Pytanie 70
Chora 78-letnia po wszczepieniu sztucznej zastawki mitralnej, z utrwalonym migotaniem przedsionków, nadciśnieniem tętniczym, po przebytym TIA przed 2 laty, leczona stałą stymulacją serca VVI z powodu napadowego bloku przedsionkowo-komorowego zaawansowanego. Przewlekle stosuje warfarynę pod kontrolą INR. Ostatnie wyniki prawidłowe, w przedziale 2-3. W najbliższych tygodniach wskazana planowa wymiana stymulatora z powodu wyczerpania baterii. Optymalną strategią okołozabiegowego postępowania przeciwkrzepliwego jest:
Pytanie 71
U chorej 68-letniej, leczonej stałą stymulacją serca typu DDD z powodu zespołu chorej zatoki, trzy miesiące po zabiegu planowej wymiany stymulatora, zaobserwowano wzmożone ucieplenie okolicy loży urządzenia, z bolesnością i zaczerwienieniem i ścieńczeniem skóry oraz nasilającym się objawem chełbotania. Od dwóch tygodni poczucie wzrastającej temperatury w godzinach wieczornych. W badaniach laboratoryjnych leukocytoza 14 tys./mm3, OB 45, CRP 3,2. Trzykrotne posiewy krwi - ujemne. W przezklatkowym echo serca twór patologiczny 1 x 2 cm związany z elektrodą komorową na wysokości prawego przedsionka. Właściwym postępowaniem będzie:
Pytanie 72
Rycina przedstawia fragment zapisu EKG metodą Holtera. Oceń stymulację i sterowanie w przedsionku:
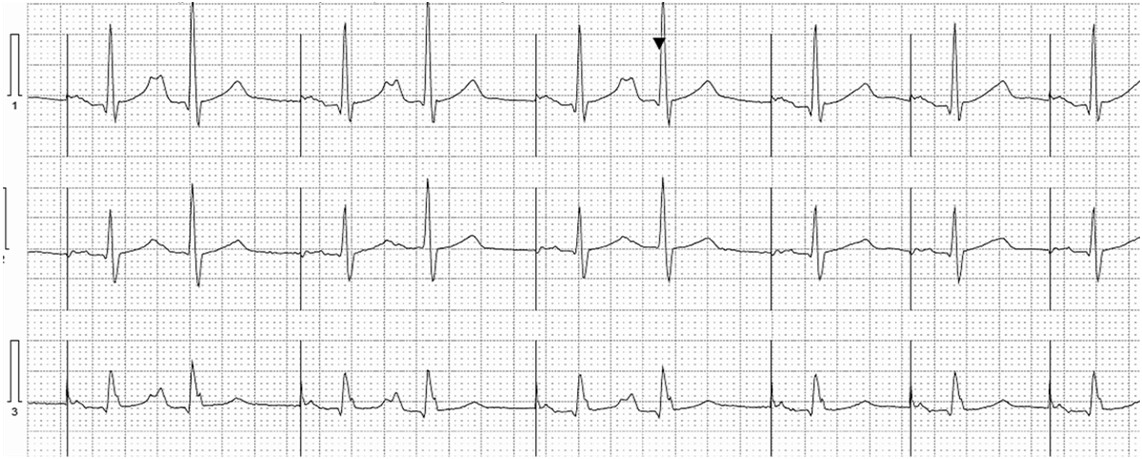
Pytanie 73
Pacjent ze stabilną chorobą wieńcową, po przebytym 6 miesięcy temu zawale mięśnia sercowego, z upośledzoną frakcją wyrzutową lewej komory (LVEF=35%) odmówił implantacji ICD w ramach prewencji wtórnej. Pacjent jest zawodowym kierowcą autobusu. Czy po wypisie ze szpitala pacjent będzie mógł ponownie pracować jako zawodowy kierowca oraz czy będzie mógł prowadzić samochód do celów prywatnych? Jeżeli tak, to po jakim okresie czasu?
Pytanie 74
Który z niżej opisanych chorych ma najsilniejsze wskazania do ablacji pojedynczej ektopii komorowej?
Pytanie 75
Arytmią typową dla pacjenta z kardiomiopatią rozstrzeniową jest:
Pytanie 76
U pacjentów z arytmogenną kardiomiopatią prawej komory (ARVC), z częstą ektopią lub innego rodzaju nieutrwaloną formą arytmii komorowej, leczeniem pierwszego rzutu jest:
Pytanie 77
Spośród tak zwanych kanałopatii, ablacja prądem o częstotliwości radiowej może znaleźć zastosowanie w:
Pytanie 78
Programowana stymulacja komór jest użyteczna w stratyfikacji ryzyka nagłego zgonu sercowego u chorego:
Pytanie 79
Flekainid można zastosować w następującym przypadku:
Pytanie 80
Chinidyna może znaleźć zastosowanie u chorego z:
1) zespołem Brugadów;
2) niektórymi postaciami arytmogennej kardiomiopatii prawej komory;
3) katecholaminergicznym polimorficznym częstoskurczem komorowym;
4) zespołem długiego QT typ 2;
5) zespołem krótkiego QT.
Prawidłowa odpowiedź to:
Pytanie 81
Wskaż fałszywe stwierdzenie dotyczące chorego z kardiomiopatią przerostową:
Pytanie 82
Kamizelka defibrylująca (LifeVest), czasowo stosowana w celu ochrony przed nagłym zgonem sercowym, nie jest wskazana w następującym przypadku:
Pytanie 83
Synchronizację rytmu przedsionków i komór zapewniają tryby stymulacji:
1) AAI;
2) VVIR;
3) DDDR;
4) VAT;
5) VDD.
Prawidłowa odpowiedź to:
Pytanie 84
W elektrokardiogramie pacjenta z jawnym zespołem WPW można stwierdzić:
1) odstęp PR w zakresie od 0,08 do 0,11 s i falę delta;
2) odstęp PR prawidłowy przy lewostronnej bocznej lokalizacji drogi dodatkowej;
3) odstęp PR prawidłowy przy prawostronnej przegrodowej lokalizacji drogi dodatkowej;
4) ujemną falę delta;
5) brak zaburzeń repolaryzacji przy preekscytacji o małym nasileniu.
Prawidłowa odpowiedź to:
Pytanie 85
Właściwość zwalniania przewodnictwa i wydłużania czasu refrakcji zarówno drogi dodatkowej, jak i węzła AV posiadają:
1) metoprolol;
2) amiodaron;
3) werapamil;
4) propafenon;
5) digoxin.
Prawidłowa odpowiedź to:
Pytanie 86
U pacjentów z arytmogenną kardiomiopatią prawokomorową zaleca się:
1) unikanie systematycznego treningu fizycznego;
2) beta-blokery przy NSVT lub licznych PVC;
3) propafenon u wybranych pacjentów;
4) wszczepienie ICD przy niestabilnym hemodynamicznie VT;
5) wykonanie badania elektrofizjologicznego u każdego pacjenta.
Prawidłowa odpowiedź to:
Pytanie 87
Podskórny ICD (S-ICD) charakteryzuje się następującymi funkcjami:
1) wyczuwanie sygnału przedsionkowego w celu dyskryminacji arytmii;
2) defibrylacja/kardiowersja impulsem o energii do 80 J;
3) podskórna stymulacja serca po wyładowaniu;
4) stymulacja sekwencyjna przy bradykardii;
5) stymulacja antyarytmiczna częstoskurczu komorowego.
Prawidłowa odpowiedź to:
Pytanie 88
W postępowaniu przy komorowych zaburzeniach rytmu w kardiomiopatii rozstrzeniowej nie zaleca się:
Pytanie 89
Optymalnym trybem stymulacji stałej dla pacjenta w wieku 60 lat, czynnego zawodowo, z objawowym blokiem III stopnia i niewydolnym chronotropizmem zatokowym jest:
Pytanie 90
Regularny częstoskurcz z szerokimi zespołami QRS u pacjenta z jawnym zespołem WPW może być:
1) częstoskurczem przedsionkowym z przewodzeniem AV drogą dodatkową;
2) migotaniem przedsionków z przewodzeniem AV drogą dodatkową;
3) antydromowym częstoskurczem z dużą pętlą reentry;
4) ortodromowym częstoskurczem z dużą pętlą reentry.
Prawidłowa odpowiedź to:
Pytanie 91
Współczesny wszczepialny kardiowerter-defibrylator serca może posiadać następujące funkcje diagnostyczne i terapeutyczne:
1) stymulacje dwujamową;
2) pomiary impedancji klatki piersiowej do oceny nawodnienia;
3) defibrylację i kardiowersję;
4) stymulację antyarytmiczną komorową;
5) stymulację antyarytmiczną przedsionkową.
Prawidłowa odpowiedź to:
Pytanie 92
W skład zespołu Carneya, oprócz znamion błękitnych i zaburzeń endokrynologicznych, takich jak: zespół Cushinga, guzy jąder wywodzące się z komórek Sertolego, guzy przysadki, wchodzi także:
Pytanie 93
Klasyczna triada Becka (hipotensja, ciche tony serca, nadmiernie wypełnione żyły szyjne) sugeruje rozpoznanie:
Pytanie 94
W leczeniu nadciśnienia u pacjenta z ostrym rozwarstwieniem aorty należy:
1) utrzymywać ciśnienie poniżej wartości 140/90 mmHg;
2) szybko obniżyć ciśnienie skurczowe do wartości 100-120 mmHg;
3) jako lek pierwszego rzutu zastosować beta-bloker dożylnie;
4) dołączyć do beta-blokera nitroprusydek sodu dożylnie;
5) podać doustnie iwabradynę.
Prawidłowa odpowiedź to:
Pytanie 95
Który z segmentów płatka zastawki mitralnej znajduje się w sąsiedztwie zastawki aortalnej?
Pytanie 96
Wskaż prawdziwe stwierdzenia dotyczące terapii przeciwkrzepliwej u chorych z niezastawkowym migotaniem przedsionków (AF):
1) w odniesieniu do wszystkich aktualnie dostępnych na rynku polskim NOAC (rywaroksaban, apiksaban i dabigatran) wykazano co najmniej taką samą skuteczność, jak w przypadku antagonistów witaminy K w zakresie profilaktyki powikłań zakrzepowo-zatorowych, przy istotnie niższym ryzyku powikłań krwotocznych do centralnego układu nerwowego;
2) ważnym parametrem klinicznym, który należy brać pod uwagę przy wyborze terapii przeciwkrzepliwej jest funkcja nerek, bowiem dysfunkcja tego narządu jest jednym z ważnych czynników ryzyka powikłań sercowo-naczyniowych, a jednocześnie czynnikiem ryzyka powikłań krwotocznych;
3) według zaleceń Europejskiego Towarzystwa Kardiologicznego wszystkie NOAC nie są zalecane przy istotnej dysfunkcji nerek (GFR ≤ 30 ml/min);
4) rywaroksaban i apiksaban mają rejestrację w charakterystyce produktu leczniczego w Europie w populacji chorych z GFR 15 - 29 ml/min;
5) rywaroksaban, apiksaban i dabigatran mają rejestrację w charakterystyce produktu leczniczego w Europie w populacji chorych z GFR 15-29 ml/min.
Prawidłowa odpowiedź to:
Pytanie 97
Pacjent 75-letni z utrwalonym migotaniem przedsionków, leczony dabigatranem wymaga pilnego zabiegu operacyjnego z powodu perforacji wrzodu żołądka. Ostatnią dawkę leku przyjął 8 godzin wcześniej. Odwrócenie efektu antykoagulacyjnego dabigatranu można uzyskać poprzez zastosowanie:
1) węgla aktywowanego (30-50 g), osocza świeżo mrożonego (10-15 ml/kg), diurezy wymuszonej;
2) hemodializy;
3) płukania żołądka, koncentratu aktywowanych czynników zespołu protrombiny;
4) koncentratu czynników zespołu protrombiny;
5) idarucizumabu.
Prawidłowa odpowiedź to:
Pytanie 98
Pacjentka 45-letnia z twardziną układową jest od 2 lat leczona sildenafilem z powodu tętniczego nadciśnienia płucnego. Które wyniki badań wskazują na niekorzystne rokowanie u tej chorej i tym samym konieczność intensyfikacji jej leczenia?
Pytanie 99
Przez ostatnie pół roku u 19-letniej kobiety trzykrotnie wystąpiły omdlenia, dwa przy stresie i jedno w czasie kilkunastominutowego stania. Omdlenia wystąpiły nagle, bez objawów poprzedzających. Pacjentka dotychczas nie miała żadnych chorób, prowadzi aktywny tryb życia i uprawia sport. Jej ojciec zmarł nagle w wieku 32 lat. Wskaż prawdziwe stwierdzenie:
Pytanie 100
Obraz kardiomiopatii przerostowej w badaniu echokardiograficznym, z towarzyszącym pogrubieniem płatków zastawek przedsionkowo-komorowych, wolnej ściany prawej komory oraz niewielką ilością płynu w worku osierdziowym jest typowy dla:
Pytanie 101
Wskaż fałszywe stwierdzenie dotyczące zaleceń dotyczących czynności życia codziennego dla chorych z tętniczym nadciśnieniem płucnym (PAH):
Pytanie 102
Do echokardiograficznych kryteriów przemawiających za rozpoznaniem zaciskającego zapalenia osierdzia umożliwiających diagnostykę różnicową z kardiomiopatią restrykcyjną należą:
1) pogrubienie blaszek osierdzia i obecność zwapnień w osierdziu;
2) szczytowa prędkość fali e’ w tkankowej echokardiografii dopplerowskiej > 8 cm/s;
3) propagacja prędkości napływu mitralnego w prezentacji M z kodowaniem kolorem (Vp) > 45 cm/s;
4) falowanie wolnej ściany LV;
5) oddechowe wahania szczytowej prędkości przepływu E przez zastawkę dwudzielną o > 25% (wzrost w okresie wydechu) i szczytowego przepływu rozkurczowego w żyłach płucnych o > 20% (wzrost w okresie wdechu).
Prawidłowa odpowiedź to:
Pytanie 103
Pacjenta z tętniakiem aorty wstępującej, nie obciążonego elastopatią i innymi czynnikami ryzyka należy zakwalifikować do leczenia operacyjnego, jeżeli maksymalna średnica aorty wynosi:
Pytanie 104
U którego z poniżej wymienionych chorych nie należy oceniać ryzyka nagłego zgonu sercowego w oparciu o model HCM Risk-SCD?
1) 17-letni pacjent z IVS 16 mm i dodatnim wywiadem rodzinnym;
2) 20-letni sportowiec wyczynowy uprawiający kolarstwo z maksymalną grubością ścian LV 20 mm;
3) 25-letni chorych z zespołem Noonan z maksymalną grubością ścian LV 19 mm;
4) 40-letni chory z chorobą Anderson-Fabry’ego z maksymalną grubością ścian LV 28 mm.
Prawidłowa odpowiedź to:
Pytanie 105
Oznaczenie d-dimerów we krwi należy do uznanych, laboratoryjnych badań pomocniczych w diagnostyce ostrego zespołu aortalnego (AAS). Wskaż prawdziwe stwierdzenia odnośnie do znaczenia d-dimerów w AAS:
1) w przypadku niskiego prawdopodobieństwa klinicznego AAS i prawidłowego stężenia d-dimerów, z dużym prawdopodobieństwem można wykluczyć AAS;
2) w odróżnieniu od innych sytuacji klinicznych, w AAS stężenie d-dimerów wzrasta bardzo gwałtownie (w ciągu 1 h) i osiąga bardzo wysoki poziom;
3) charakterystyczną cechą AAS jest powolny wzrost stężenia d-dimerów, towarzyszący procesowi stopniowego wykrzepiania światła rzekomego rozwarstwienia aorty;
4) w przypadku bardzo wysokiego prawdopodobieństwa klinicznego AAS, oznaczanie stężenia d-dimerów we krwi jest przeciwwskazane;
5) stężenie d-dimerów jest szczególnie wysokie w przypadku specyficznych postaci AAS, takich jak penetrujące owrzodzenie aorty (tzw. wrzód drążący; PAU) i aortalny krwiak śródścienny (IMH).
Prawidłowa odpowiedź to:
Pytanie 106
W przebiegu zaciskającego zapalenia osierdzia występuje:
1) objaw Kussmaula;
2) stukot rozkurczowy;
3) szmer Austina-Flinta;
4) objaw Hilla;
5) pogrubienie osierdzia > 3 mm stwierdzone w rezonansie magnetycznym.
Prawidłowa odpowiedź to:
Pytanie 107
Do kryteriów rozpoznania „zespołów po uszkodzeniu mięśnia sercowego” nie należy:
Pytanie 108
24-letni mężczyzna zgłosił się do kardiologa z pytaniem o możliwości wyczynowego uprawiania futbolu amerykańskiego. W badaniu klinicznym nie stwierdzono odchyleń od stanu prawidłowego. Badaniem echokardiograficznym stwierdzono wymiar lewej komory 36 mm w skurczu i 58 mm w rozkurczu przy zachowaniu jej prawidłowej funkcji. Prawidłowe postępowanie to:
Pytanie 109
Pacjent w wieku 72 lata, po przebytym 8 lat temu zawale serca, po wykonanej rok temu angioplastyce gałęzi okalającej z implantacją stentu, aktualnie bez dolegliwości stenokardialnych, frakcja wyrzutowa lewej komory serca (EF) 28%, III klasa wg NYHA, w EKG rytm zatokowy 68/min, QRS 135 ms (całkowity blok prawej odnogi pęczka Hisa), został skierowany do poradni kardiologicznej w celu dalszego leczenia. Postępowanie lekarza kardiologa powinno obejmować:
1) kontrolę optymalnej farmakoterapii pacjenta przynajmniej 3 miesiące przed oceną EF;
2) zaplanowanie implantacji kardiowertera-defibrylatora serca (ICD) w ramach profilaktyki pierwotnej nagłej śmierci sercowej;
3) zaplanowanie implantacji stymulatora resynchronizującego (CRT) w celu poprawy frakcji wyrzutowej lewej komory serca;
4) z uwagi na stabilny stan pacjenta kontynuację dotychczasowej farmakoterapii bez dalszych działań ze strony lekarza;
5) rozważenie przeszczepu serca z powodu zaawansowanej niewydolności serca i klasy NYHA III.
Prawidłowa odpowiedź to:
Pytanie 110
W diagnostyce komorowych zaburzeń rytmu serca oraz ocenie ryzyka nagłego zgonu sercowego wykorzystuje się różne badania obrazowe. Badanie metodą rezonansu magnetycznego pozwala na ocenę wszystkich niżej wymienionych, za wyjątkiem:
Pytanie 111
Do Izby Przyjęć przywieziono pacjentkę lat 50 z pierwszym w życiu napadem częstoskurczu nadkomorowego o częstości 170/min, z ciśnieniem tętniczym 80/50 mmHg, z wywiadem astmy oskrzelowej. W pierwszej kolejności należy zastosować:
Pytanie 112
Karta ryzyka SCORE u osób bez objawów chorobowych pozwala określić 10-letnie ryzyko incydentu sercowo-naczyniowego zakończonego zgonem. Parametrem nie mającym zastosowania w celu oszacowania ryzyka wg karty SCORE jest:
Pytanie 113
W leczeniu skurczowego nadciśnienia tętniczego w wieku podeszłym osiągnięcie docelowego SBP nie powinno wiązać się z obniżeniem DBP do wartości:
Pytanie 114
Jeśli u kobiety w ciąży wystąpi nagły wzrost ciśnienia tętniczego do 180/115 mmHg z towarzyszącymi zaburzeniami świadomości to należy zastosować:
1) kaptopryl doustnie;
2) amlodypinę doustnie;
3) nitroglicerynę dożylnie;
4) labetalol dożylnie;
5) urapidil dożylnie.
Prawidłowa odpowiedź to:
Pytanie 115
Wskazaniem do rewaskularyzacji w stabilnej chorobie wieńcowej jest:
1) jakiekolwiek zwężenie pnia lewej tętnicy wieńcowej;
2) zwężenie LAD > 50% w odcinku proksymalnym z udokumentowanym niedokrwieniem;
3) obszar niedokrwienia przekraczający 10%;
4) choroba dwunaczyniowa z EF < 45%;
5) choroba dwu- lub trójnaczyniowa ze zwężeniem > 50% i udokumentowanym niedokrwieniem.
Prawidłowa odpowiedź to:
Pytanie 116
42-letnia pacjentka zgłasza występujące zwyżki i spadki ciśnienia tętniczego oraz zaburzenia rytmu serca. Decydując się na terapię beta-adrenolitykami należy szczególnie unikać u niej:
Pytanie 117
Podczas testu obciążenia solą fizjologiczną przeprowadzonego w diagnostyce jednej z postaci wtórnego nadciśnienia tętniczego w warunkach prawidłowych obserwuje się w osoczu:
Pytanie 118
W obrębie skali SYNTAX 2 nie uwzględnia się:
Pytanie 119
W terapii ciężkiej dławicy piersiowej opornej na optymalne leczenie farmakologiczne i rewaskularyzacje nie zaleca się:
Pytanie 120

