Wyszukaj egzamin lub pytanie
Egzamin PES Kardiologia / wiosna 2015
120 pytań
Pytanie 1
Do poradni przyklinicznej zgłosiła się chora w wieku 60 lat z powodu uczucia gniecenia za mostkiem. 2 lata temu przebyła zawał m. sercowego ściany dolnej. W wykonanych badaniach dodatkowych stwierdzono: obniżoną frakcję wyrzutową (LVEF 35%) i zmienność rytmu zatokowego (HRV), zmniejszoną wrażliwość baroreceptorów (BRS), wstawki nieutrwalonego częstoskurczu komorowego (nsVT), naprzemienność załamka T (TWA), a w badaniu koronarograficznym niedrożność prawej tętnicy wieńcowej. W tym przypadku do klasy I parametrów stratyfikacji ryzyka zalicza się:
Pytanie 2
52-letni mężczyzna zgłosił się do kardiologa z powodu nawracających kołatań serca przy niewielkim wysiłku z uczuciem rozpierania w szyi. W wywiadzie ponadto jeden epizod utraty przytomności. W zapisie ekg rytm miarowy zatokowy z wydłużonym przewodnictwem przedsionkowo-komorowym (PQ 340ms), oś pośrednia, cechy przerostu lewej komory. Wskaż właściwe postępowanie u tego chorego:
Pytanie 3
Oceniając wskazania do implantacji układu resynchronizującego należy kierować się:
1) nasileniem objawów;
2) echokardiograficznymi wskaźnikami dyssynchronii;
3) szerokością QRS;
4) stężeniem BNP;
5) frakcją wyrzutową lewej komory serca;
6) wynikiem spiroergometrii.
Prawidłowa odpowiedź to:
Pytanie 4
Do izby przyjęć przywieziono 40-letniego mężczyznę po skutecznej reanimacji z powodu zatrzymania akcji serca w mechanizmie migotania komór. U chorego od kilku dni występowały stany podgorączkowe z powodu infekcji górnych dróg oddechowych. W badaniach biochemicznych, ECHO i koronarograficznym nie stwierdzono odchyleń od normy, natomiast w EKG i 24-godzinnym EKG metodą Holtera rejestrowano uniesienia odcinka ST w odprowadzeniach V1-V3, obraz bloku prawej odnogi pęczka Hisa, napadowe polimorficzne częstoskurcze komorowe. Ojciec pacjenta zmarł nagle w wieku 50 lat. Najbardziej prawdopodobne rozpoznanie to:
Pytanie 5
Wskazaniem do usuwania elektrod wewnątrzsercowych jest:
Pytanie 6
Dla chorych z omdleniami przewiduje się wykonanie następującej procedury diagnostycznej:
Pytanie 7
80-letnia chora straciła nagle przytomność w trakcie oglądania telewizji. Według rodziny utrata przytomności trwała około 3 minut. W trakcie incydentu chora nie oddychała i miała sine usta. Pełny powrót świadomości nastąpił przed przyjazdem karetki pogotowia. Zespół karetki stwierdził prawidłowe wartości ciśnienia tętniczego, rytm zatokowy 80/min z PQ 260 ms i LBBB. Jaka jest najbardziej prawdopodobna przyczyna omdlenia?
Pytanie 8
16-letni pacjent ze stwierdzonymi cechami cechami zespołu preekscytacji doznał kolejnego napadu częstoskurczu. W trakcie napadu nagle poczuł się znacznie gorzej. Wezwany zespół pogotowia ratunkowego znalazł pacjenta resuscytowanego przez członków rodziny i wykonał jednorazową defibrylację migotania komór uzyskując powrót rytmu zatokowego. Jako profilaktykę nagłego zgonu sercowego pochodzenia należy zastosować:
Pytanie 9
Do izby przyjęć zgłosił się 40-letni pacjent z częstoskurczem z wąskimi zespołami QRS o częstości 200/min. W badaniu EPS, w elektrogramie z elektrody mapującej znajdującej się w zatoce wieńcowej (CS, bieguny 1-2), bezpośrednio za zespołem QRS (V) zarejestrowano lokalną aktywację lewego przedsionka (A’), która wyprzedzała wsteczną aktywację przedsionka w elektrogramie z elektrody umieszczonej na pęczku Hisa. Obraz ten charakterystyczny jest dla:
Pytanie 10
Do poradni zaburzeń rytmu serca zgłosiła się młoda kobieta z napadami szybkiego bicia serca, które występują w czasie aktywności, rzadziej w spoczynku. Czynnikami usposabiającymi napad są m.in. gwałtowna zmiana pozycji, kaszel. W badaniu EPS zarejestrowano skok przewodzenia (70 ms) w stymulacyjnej krzywej przewodzenia przedsionkowo-komorowego. Prawdopodobnym rozpoznaniem jest:
Pytanie 11
U pacjenta z blokiem odnogi pęczka Hisa (BBB) w zapisie EKG oraz z niewyjaśnionymi omdleniami wykonano badanie elektrofizjologiczne (EPS). Stwierdzono odstęp HV ≥ 70 ms. U opisanego pacjenta wszczepienie stymulatora serca w zaleceniach ESC określono jako:
Pytanie 12
Do poradni rozruszników serca zgłosił się 70-letni pacjent z powodu stymulacji mięśni barku w okolicy wszczepionego rozrusznika serca. Chory miał wszczepiony 3 lata temu układ stymulujący VVI z powodu utrwalonego migotania przedsionków z bradykardią. Przy przyjęciu w elektrokardiogramie zarejestrowano migotanie przedsionków z częstością komór do około 45/min oraz impulsy pochodzące z kardiostymulatora nieskuteczne bioelektrycznie. Najprawdopodobniej przyczyną powyższych nieprawidłowości było:
Pytanie 13
Wskaż zespół elektrokardiograficznych cech przemawiających za komorowym pochodzeniem częstoskurczu z szerokimi (> 120 ms) zespołami QRS:
1) nieobecne pobudzenia zsumowane lub zatokowe;
2) QRS jak w RBBB; w V1 typu R a w V6 R/S < 1;
3) zespoły RS obecne we wszystkich odprowadzeniach przedsercowych;
4) najdłuższy czas od początku R do bieguna S > 100 ms w jakimkolwiek odprowadzeniu przedsercowym;
5) w aVR początkowy załamek R.
Prawidłowa odpowiedź to:
Pytanie 14
U pacjenta z rytmem zatokowym w EKG oraz z przewlekłą niewydolnością serca (HF) i LVEF ≤ 35%, który pozostaje w klasie czynnościowej II, III i ambulatoryjnej IV NYHA mimo odpowiedniego leczenia (w wytycznych ESC) zaleca się terapię resynchronizującą (CRT) gdy dodatkowo rozpoznano:
1) morfologia nie-LBBB z czasem trwania QRS > 150 ms;
2) morfologia nie-LBBB z czasem trwania QRS 120-150 ms;
3) LBBB z czasem trwania QRS > 150 ms;
4) LBBB z czasem trwania QRS 120-150 ms;
5) czas trwania zespołu QRS < 120 ms.
Prawidłowa odpowiedź to:
Pytanie 15
Zmiany w zapisie EKG typowe dla podwyższonego poziomu potasu we krwi (hiperpotasemia) najczęściej obejmują:
1) wzrost amplitudy załamka T (szpiczasty załamek T);
2) wydłużenie odstępu PR i poszerzenie zespołu QRS;
3) fala U i załamek T łączą się i niekiedy tworzą falę T-U, co może błędnie sugerować wydłużenie odstępu QT;
4) załamek T często jest odwrócony, ujemny;
5) odcinek ST jest często obniżony.
Prawidłowa odpowiedź to:
Pytanie 16
U pacjentów z chorobą węzła zatokowego stymulacja serca jest wskazana, gdy:
Pytanie 17
W zespołach preekscytacji na podstawie standardowego, 12-odprowadzeniowego elektrokardiogramu w wielu przypadkach można wstępnie podejrzewać położenie drogi dodatkowej. Lokalizacja pęczka Kenta jest najpewniej prawostronna, jeśli w odprowadzeniach V1-V4 fala delta i zespoły QRS są dodatnie.
Pytanie 18
40-letnia kobieta z rozpoznanym 3 lata wcześniej napadowym migotaniem przedsionków (wówczas odczuwała kołatania serca) trafiła do szpitala z powodu nagłego pogorszenia samopoczucia oraz uczucia kołatania serca od około 2 godzin. Neguje omdlenia, nie przyjmuje żadnych leków na stałe, nie ma też rozpoznanej żadnej choroby internistycznej. Zapis EKG przedstawiono poniżej (przesuw papieru: 25mm/s). Jakie jest właściwe postępowanie w tym przypadku?
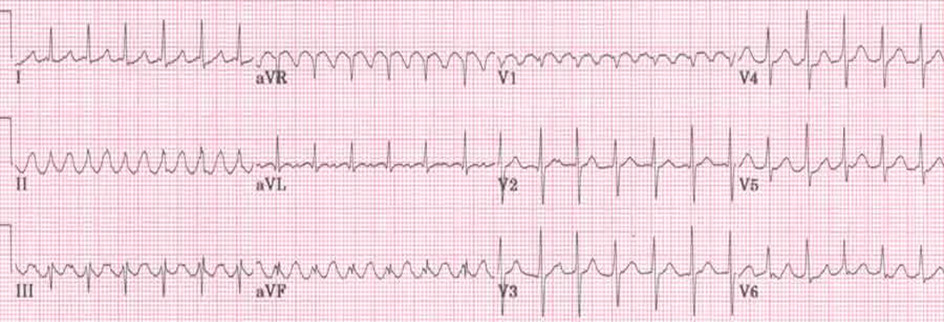
Pytanie 19
Choroba Leva jest to:
Pytanie 20
Implantacji układu stymulującego serce nie zaleca się u chorych spełniających poniższe wskazania, z wyjątkiem występowania:
Pytanie 21
Wskaż właściwie dokonaną ocenę ryzyka zakrzepowo-zatorowego i ryzyka krwawienia u pacjentki lat 70 obciążonej: napadowym migotaniem przedsionków, zesztywniającym zapaleniem stawów kręgosłupa, nadciśnieniem tętniczym, hiperlipidemią, cukrzycą typu 2 leczoną dietą, przewlekłą chorobą nerek w stadium 4, przyjmującą na stałe następujące leki: warfarynę, ramipril, indapamid, bisoprolol, atorwastatynę i diclofenac.
Pytanie 22
Pacjent lat 80 z napadowym migotaniem przedsionków przyjmuje dabigatran w dawce 2x110 mg. Pacjent oczekuje na planowy zabieg operacji zaćmy za trzy tygodnie. Aktualny wynik poziomu kreatyniny 1,5 mg/dl, GFR 49 ml/min/1,73 m2. Kiedy powinien odstawić dabigatran przed zabiegiem?
Pytanie 23
Pacjent lat 75 leczony dabigatranem w dawce 2x150 mg wymaga pilnego zabiegu operacyjnego z powodu tętniaka rozwarstwiającego aorty. Ostatnią dawkę dabigatranu przyjął 6 godzin temu. U chorego należy zastosować:
Pytanie 24
Do Poradni Kontroli Rozruszników Serca przywieziono 40-letniego chorego po utracie przytomności z podejrzeniem dysfunkcji komorowego układu stymulującego serca wszczepionego miesiąc temu z powodu całkowitego bloku przedsionkowo-komorowego. W zapisie EKG oprócz bloku AV IIIo, zarejestrowano nieskuteczną bioelektrycznie stymulację komorową. Częstość impulsów stymulacyjnych wynosiła 70/min. i były one prawidłowo hamowane rytmem endogennym. Najbardziej prawdopodobnym rozpoznaniem jest:
Pytanie 25
Nagły i niespodziewany zgon u młodych, trenujących wyczynowo sportowców jest przeważnie spowodowany obecnością nierozpoznanej choroby układu sercowo-naczyniowego. Do najczęstszych przyczyn zalicza się:
1) kardiomiopatię przerostową;
2) nieprawidłowe odejście tętnicy wieńcowej;
3) arytmogenną kardiomiopatię prawej komory;
4) zespół Brugadów;
5) wielokształtny częstoskurcz komorowy zależny od katecholamin.
Prawidłowa odpowiedź to:
Pytanie 26
Aby zapobiec wystąpieniu częstoskurczu niekończącej się pętli (endless - loop tachycardia) w stymulatorach DDD lub VDD przy obecnym przewodzeniu wstecznym do przedsionków, konieczne jest odpowiednie zaprogramowanie:
1) okresu refrakcji kanału przedsionkowego po pobudzeniu komór (PVARP);
2) włączenie opcji wydłużenia PVARP (PVARP extension), jeżeli jest ona dostępna;
3) rodzaju stymulacji;
4) czułości kanału komorowego;
5) okresu refrakcji kanału komorowego.
Prawidłowa odpowiedź to:
Pytanie 27
Ostry zespół aortalny nie odnosi się do:
Pytanie 28
U chorego przyjętego do szpitala z rozpoznaniem ostrego zatoru płucnego, u którego w badaniu fizykalnym stwierdzono tachykardię, prawidłowe wartości ciśnienia tętniczego, w badaniu echo serca cechy ostrego przeciążenia powiększanej prawej komory a w badaniach laboratoryjnych podwyższony poziom markerów martwicy mięśnia sercowego rozpoznamy ostry zator płucny:
Pytanie 29
Leczenie bakteryjnego zapalenia wsierdzia w przypadkach kiedy patogen nie jest znany polega na:
Pytanie 30
Pacjent w wieku 65 lat, po przebytym 20 lat temu zawale serca, po wykonanej rok temu angioplastyce gałęzi przedniej zstępującej z implantacją stentu, aktualnie bez dolegliwości stenokardialnych, frakcja wyrzutowa lewej komory (EF) 25%, II klasa wg NYHA, w EKG z rytmem zatokowym 70/ min., QRS 130 ms (całkowity blok prawej odnogi pęczka Hisa), został skierowany do poradni kardiologicznej w celu dalszego leczenia. Postępowanie lekarza-kardiologa powinno obejmować:
1) sprawdzenie stosowania przez pacjenta optymalnej farmakoterapii przynajmniej 3 miesiące przed oceną EF;
2) zaplanowanie implantacji kardiowertera-defibrylatora serca (ICD) w ramach profilaktyki pierwotnej nagłej śmierci sercowej;
3) zaplanowanie implantacji stymulatora resynchronizującego (CRT) w celu poprawy frakcji wyrzutowej lewej komory serca;
4) z uwagi na stabilny stan pacjenta kontynuacja dotychczasowej farmakoterapii bez dalszych działań ze strony lekarza;
5) kontrolną koronarografię w celu weryfikacji drożności stentu implantowanego rok temu.
Prawidłowa odpowiedź to:
Pytanie 31
Do oddziału kardiologicznego po raz czwarty w ostatnich 6 miesiącach trafił pacjent z pozawałową ciężką dysfunkcją skurczową lewej komory (LVEF=25%) oraz objawami niewydolności serca odpowiadającymi klasie IV wg NYHA. W EKG obserwowano migotanie przedsionków (utrwalone od ponad 10 lat) z częstością rytmu serca średnio 90-110/min oraz poszerzenie zespołów QRS do 160ms niespełniające kryteriów bloku żadnej z odnóg. Leczenie niewydolności serca pod postacią beta-blokera, inhibitora konwertazy angiotensyny, antagonisty aldosteronu w dawkach maksymalnych tolerowanych przez pacjenta. Neguje objawy stenokardialne, ostatnia interwencja wieńcowa 3 lata wcześniej w przebiegu zawału serca, przyjmuje na stałe acenokumarol pod kontrolą INR. Jakie dalsze postępowania jest właściwe?
Pytanie 32
U pacjenta po przebytym zawale mięśnia sercowego, z pozawałowym uszkodzeniem lewej komory, obecnie w klasie CCS 0, NYHA II/III, w koronarografii z 70% zwężeniem gałęzi międzykomorowej przedniej, wykonano badanie obciążeniowe z małą dawką dobutaminy, wykazując poprawę kurczliwości w zakresie segmentów 3,8,9,14 lewej komory. Jakie powinno być dalsze postępowanie u przedstawionego chorego?
Pytanie 33
Następstwem leczenia antracyklinami może być:
1) dysfunkcja skurczowa lewej komory;
2) dysfunkcja rozkurczowa lewej komory;
3) wzrost stężenia troponiny;
4) wydłużenie odstępu PQ;
5) wydłużenie odstępu QT.
Prawidłowa odpowiedź to:
Pytanie 34
Wieloośrodkowe badania kliniczne wykazały, że u chorych z niewydolnością serca z zachowaną frakcją wyrzutową zmniejszenie chorobowości i śmiertelności możliwe jest przy stosowaniu:
Pytanie 35
Wystąpienie bezobjawowej dysfunkcji lewej komory stwierdzonej w badaniu echokardiograficznym (ECHO) w postaci wartości frakcji wyrzutowej 40% u chorego w trakcie chemioterapii z powodu choroby nowotworowej, jest wskazaniem do:
Pytanie 36
Pacjentka w wieku 70 lat, z cechami niewydolności serca (klasa III wg NYHA), z frakcją wyrzutową lewej komory serca (EF) 20%, bez zmian w wykonanej rok temu koronarografii, z rytmem zatokowym 60/ min. w EKG, QRS 150 ms (całkowity blok lewej odnogi pęczka Hisa), została skierowana do poradni kardiologicznej w celu dalszego leczenia. Postępowanie lekarza-kardiologa powinno obejmować:
1) sprawdzenie stosowania przez pacjentkę optymalnej farmakoterapii przynajmniej 3 miesiące przed oceną EF;
2) zaplanowanie implantacji kardiowertera-defibrylatora serca (ICD) w ramach profilaktyki pierwotnej nagłej śmierci sercowej;
3) zaplanowanie implantacji ICD w połączeniu ze stymulatorem resynchronizującym (CRT-D) w celu poprawy frakcji wyrzutowej lewej komory serca i profilaktyki pierwotnej nagłej śmierci sercowej;
4) z uwagi na stabilny stan pacjenta kontynuację dotychczasowej farmakoterapii bez dalszych działań ze strony lekarza;
5) kontrolną koronarografię w celu weryfikacji stanu naczyń wieńcowych.
Prawidłowa odpowiedź to:
Pytanie 37
W przewlekłej pozawałowej niewydolności serca z obniżoną frakcją wyrzutową < 40%, utrwalonym migotaniem przedsionków i cukrzycą niewskazane jest stosowanie:
Pytanie 38
Podczas auskultacji serca turkot rozkurczowy można stwierdzić u pacjenta z:
1) ciasnym zwężeniem zastawki mitralnej;
2) ubytkiem międzyprzedsionkowym i bardzo dużym przeciekiem lewo-prawym;
3) ciasnym zwężeniem zastawki trójdzielnej;
4) ciężką przewlekłą niedomykalnością zastawki mitralnej;
5) ciężką przewlekłą niedomykalnością zastawki aortalnej.
Prawidłowa odpowiedź to:
Pytanie 39
Skorygowane przełożenie pni tętniczych (cc-TGA, L-TGA) to:
Pytanie 40
U 28-letniej chorej z podejrzeniem zespołu Marfana i poszerzeniem aorty stwierdzono w czasie kolejnej wizyty wymiar aorty wstępującej - 51 mm, co jest 5 mm więcej niż w badaniu rok wcześniej. Należy:
Pytanie 41
Sinicy wtórnej do desaturacji krwi tętniczej należy spodziewać się u chorych z:
1) ubytkiem przegrody międzykomorowej i ciasnym zwężeniem zastawki pnia płucnego;
2) tetralogią Fallota;
3) ubytkiem przegrody międzyprzedsionkowej typu żyła główna górna;
4) kolateralami w krążeniu płucnym po operacji sposobem Fontan;
5) izolowanym przetrwałym przewodem tętniczym bez nadciśnienia płucnego.
Prawidłowa odpowiedź to:
Pytanie 42
Szmer ciągły może wskazywać na:
1) przetrwały przewód tętniczy z dużym przeciekiem lewo-prawym;
2) przetrwały przewód tętniczy z przeciekiem dwukierunkowym;
3) odejście pnia lewej tętnicy wieńcowej od pnia płucnego (ALPACA);
4) wadę aortalną - zwężenie i niedomykalność zastawki;
5) ubytek przegrody międzykomorowej powikłany niedomykalnością aortalną.
Prawidłowa odpowiedź to:
Pytanie 43
Wskaż prawdziwe stwierdzenia dotyczące tętniczego nadciśnienia płucnego:
1) może być późnym następstwem dużego lewo-prawego przecieku w przebiegu ubytku przegrody międzykomorowej;
2) charakteryzuje się ciśnieniem zaklinowania w tętnicy płucnej > 15 mmHg;
3) zamknięcie przecieku zawsze zapobiega jego rozwojowi;
4) rzadziej wikła przeciek lewo-prawy przez ubytek międzyprzedsionkowy typu wtórnego niż przez ubytek międzykomorowy;
5) w każdym wypadku wymaga leczenia celowanego (np. blokery endoteliny).
Prawidłowa odpowiedź to:
Pytanie 44
U 28-letniej chorej z dwupłatkową zastawką aortalną, małą niedomykalnością zastawki aortalnej, poszerzeniem aorty do 51 mm powyżej opuszki stwierdzonym w badaniu echokardiograficznym, która planuje zajść w ciążę - należy:
Pytanie 45
48-letni mężczyzna, bez objawów, jest obserwowany z powodu dużej niedomykalności zastawki mitralnej. W kolejnym badaniu echo stwierdzono wypadanie segmentu P2 i A2. Lewa komora w skurczu - 45 mm, EF 58%, lewy przedsionek poszerzony - 50 mm, szacowane ciśnienie w tętnicy płucnej około 55 mmHg. Dalsze postępowanie to:
Pytanie 46
Wskaż prawdziwe stwierdzenia dotyczące zastawki trójdzielnej:
1) najczęstszą przyczyną wady jest choroba reumatyczna;
2) niedomykalność ma zwykle charakter wtórny do przebudowy prawej komory;
3) zwykle konieczne jest badanie rezonansem magnetycznym w celu ustalenia obecności wady;
4) wymaga plastyki, gdy pierścień > 40 mm w ECHO przezklatkowym, a operowana jest zastawka mitralna;
5) w zdrowym sercu pierścień zastawki jest mniejszy niż zastawki mitralnej.
Prawidłowa odpowiedź to:
Pytanie 47
Skrajnie wysokie ryzyko zgonu matki związane z wrodzoną wadą serca dotyczy kobiet:
1) po korekcji metodą Fontana;
2) z ciężką bezobjawową niedomykalnością zastawki mitralnej;
3) z ciężkim zwężeniem lewego ujścia żylnego;
4) z objawowym ciężkim zwężeniem zastawki aortalnej;
5) po korekcji całkowitego kanału przedsionkowo-komorowego.
Prawidłowa odpowiedź to:
Pytanie 48
Wysokie ciśnienie tętnicze u chorego z ciasnym zwężeniem zastawki aortalnej:
1) nie ma wpływu na ocenę stopnia zwężenia zastawki;
2) utrudnia obiektywną ocenę pola zwężonej zastawki;
3) sprzyja wcześniejszej manifestacji objawów podmiotowych;
4) utrudnia obiektywną ocenę gradientów przezzastawkowych;
5) jest wskazaniem do inwazyjnej oceny stopnia zaawansowania wady.
Prawidłowa odpowiedź to:
Pytanie 49
Przeciek międzyprzedsionkowy należy zamknąć przezskórnie, jeżeli:
1) jest lewo-prawy;
2) prowadzi do poszerzenia jamy prawej komory;
3) powoduje dużą niedomykalność trójdzielną;
4) są przeciwwskazania do korekcji chirurgicznej;
5) jest spowodowany ubytkiem typu wtórnego.
Prawidłowa odpowiedź to:
Pytanie 50
Przeciwwskazaniem do zajścia w ciążę (klasa IV - krańcowo wysokiego ryzyka sercowo-naczyniowego u kobiety ciężarnej na podstawie zmodyfikowanej klasyfikacji WHO) jest:
Pytanie 51
Wskazaniem do operacji opuszki aorty (bez względu na stopień́ ciężkości niedomykalności zastawki aortalnej) nie jest:
Pytanie 52
Wskazaniem do operacji ciężkiej niedomykalności zastawki aortalnej nie jest:
Pytanie 53
U osoby dorosłej kardiomiopatię przerostową (ang. HCM) można rozpoznać, jeśli zmierzona w przynajmniej jednym segmencie grubość ściany lewej komory serca wynosi ≥15mm, niezależnie od zastosowanej techniki obrazowania (echokardiografia, rezonans magnetyczny, tomografia komputerowa) i nie można jej wytłumaczyć obciążeniem. U pacjentów z kardiomiopatią z zawężaniem drogi odpływu lewej komory serca (ang. LVOT) można rozważyć dwujamową stymulację serca z krótkim czasem opóźnienia przedsionkowo-komorowego, co przyczynia się do zmniejszenia gradientu przez LVOT i poprawy kontroli objawów klinicznych.
Pytanie 54
U chorego z zespołem Barlowa głośność szmeru telesystolicznego zwiększa się:
Pytanie 55
Które z poniższych stwierdzeń dotyczących wad serca jest fałszywe lub niezgodne z aktualnymi rekomendacjami?
Pytanie 56
U chorego z wszczepioną w pozycję aortalną sztuczną zastawką stwierdzono w badaniu doplerowskim maksymalną prędkość przepływu przez zastawkę o wartości 3,5 m/sek. Które z wymienionych poniżej wartości wskaźników echo-kardiograficznych i doplerowskich przemawiają za prawidłową funkcją zastawki?
1) średni gradient przez zastawkę = 18 mmHg;
2) doplerowski indeks prędkości (DVI) = 0,30;
3) doplerowski indeks prędkości (DVI) = 0,20;
4) zaokrąglony kształt krzywej zmian prędkości wyrzutowej przez zastawkę;
5) czas akceleracji do szczytu prędkości wyrzutowej przez zastawkę = 75 msek.
Prawidłowa odpowiedź to:
Pytanie 57
Najczęstszą wrodzoną anomalią towarzyszącą zwężeniu cieśni aorty jest:
Pytanie 58
Duże ryzyko zgonu związanego z ciążą dotyczy kobiet:
1) z zespołem Eisenmengera;
2) z zespołem Fallota;
3) ze stenozą aortalną;
4) z mechaniczną protezą zastawki mitralnej;
5) z zespołem Marfana i uszkodzeniem aorty.
Prawidłowa odpowiedź to:
Pytanie 59
Które zalecenia dotyczące kobiet z zespołem Marfana są prawdziwe?
1) kobiety z zespołem Marfana i średnicą aorty wstępującej > 40 mm powinny być leczone operacyjnie przed zajściem w ciążę;
2) u pacjentek ze średnicą aorty wstępującej < 40 mm preferuje się poród drogami natury;
3) należy rozważyć profilaktyczny zabieg operacyjny w czasie ciąży, gdy średnica aorty wynosi ≥ 50 mm i szybko rośnie;
4) należy odradzać zachodzenie w ciążę pacjentkom z (rozpoznanym w przeszłości) rozwarstwieniem typu B;
5) kobietom z zespołem Marfana i poszerzeniem aorty > 45 mm należy odradzać zachodzenie w ciążę.
Prawidłowa odpowiedź to:
Pytanie 60
W badaniu echokardiograficznym wykonanym u 24-letniej kobiety będącej w 20. tygodniu ciąży stwierdzono ubytek w przegrodzie międzyprzedsionkowej typu II o średnicy 5 mm z przeciekiem lewo-prawym. Dotychczasowy przebieg ciąży był prawidłowy, pacjentka nie zgłasza dolegliwości. Jakie postępowanie należy zaproponować?
1) pilne przeprowadzenie zabiegu zamknięcia ASD II met. przezskórną z implantacją zapinki;
2) stosowanie pończoch uciskowych;
3) stosowanie leczenia warfaryną lub acenokumarolem pod kontrolą INR z utrzymywaniem jego wartości w zakresie 2,0-3,0;
4) w przypadkach przedłużonego unieruchomienia w łóżku rozważenie stosowania heparyny w dawkach profilaktycznych;
5) terminowe rozwiązanie ciąży metodą cięcia cesarskiego.
Prawidłowa odpowiedź to:
Pytanie 61
Maksymalna prędkość przepływu przez zastawkę aortalną (Vmax < 4m/s) oraz średni gradient skurczowy < 40 mmHg może charakteryzować zwężenie zastawki aortalnej jako:
1) umiarkowane - u chorego z prawidłową objętością wyrzutową i prawidłową frakcją wyrzutową lewej komory;
2) ciasne - u chorego z obniżoną objętością wyrzutową i obniżoną frakcją wyrzutową;
3) trudno ocenić - dane są wskazaniem do inwazyjnej oceny wady w celu wykluczenia ciasnego zwężenia;
4) ciasne - u chorego z obniżoną objętością wyrzutową i zachowaną frakcją wyrzutową lewej komory;
5) trudno ocenić - należy w każdym wypadku wykonać echokardiografię dobutaminową.
Prawidłowa odpowiedź to:
Pytanie 62
Który z parametrów nie jest związany z hemolizą spowodowaną sztuczną zastawką?
Pytanie 63
Pierwszą kontrolę poziomu cholesterolu LDL u pacjenta po zawale serca z uniesieniem odcinka ST w celu upewnienia się, że osiągnięto docelowe jego stężenie zaleca się po:
Pytanie 64
Do betablokerów preferowanych u pacjentów z upośledzoną czynnością nerek należą:
Pytanie 65
U 39-letniej kobiety z wieloletnim nadciśnieniem tętniczym, z ciężką niedomykalnością dwupłatkowej zastawki aortalnej, frakcją wyrzutową > 55% i prawidłowym wymiarem rozkurczowym lewej komory serca oraz aortą wstępującą poszerzoną do 45 mm:
Pytanie 66
U pacjenta ze stabilną chorobą wieńcową z zajęciem pnia lewej tętnicy wieńcowej zaleca się leczenie operacyjne oraz:
Pytanie 67
Wskaż stwierdzenia prawdziwe:
1) u chorych na cukrzycę powinno się raz w roku wykonywać pomiar wskaźnika kostkowo-ramiennego celem wykrycia bezobjawowej choroby tętnic kończyn dolnych;
2) celem terapeutycznym u diabetyków z chorobą tętnic obwodowych jest stężenie LDL < 100 mg% i ciśnienie tętnicze < 130/80 mmHg;
3) u każdego pacjenta z chromaniem przestankowym i cukrzycą należy stosować lek przeciwpłytkowy, o ile nie ma przeciwwskazań;
4) u pacjenta z podejrzeniem zwężenia tętnicy nerkowej poddawanego koronarografii zawsze w jej trakcie należy wykonać angiografię tętnic nerkowych;
5) zabiegi z zakresu chirurgii tętnic obwodowych są zabiegami obarczonymi ryzykiem zgonu z powodów sercowo-naczyniowych lub zawału serca na poziomie > 5%.
Prawidłowa odpowiedź to:
Pytanie 68
Rozpowszechnienie zwężenia tętnic nerkowych (RAS, Renal Artery Stenosis) w populacji jest stosunkowo duże, jednak tylko u części chorych prowadzi ono do wtórnego, źle kontrolowanego farmakologicznie nadciśnienia tętniczego. Które stwierdzenia są prawdziwe w odniesieniu do aktualnego stanu wiedzy na temat interwencyjnego leczenia RAS?
1) przezskórną angioplastykę tętnic nerkowych należy rozważyć w przypadku istotnego zwężenia tętnic nerkowych o charakterze dysplazji włóknisto-mięśniowej i źle kontrolowanego farmakologicznie nadciśnienia tętniczego, szczególnie w młodszej grupie pacjentów (klasa IIa, poziom B);
2) w przypadku pacjentów z istotnym zwężeniem tętnic nerkowych o charakterze miażdżycowym, brakiem farmakologicznej kontroli ciśnienia tętniczego oraz stabilnymi parametrami funkcji nerek w ciągu ostatnich 6-12 miesięcy przezskórna angioplastyka jest przeciwwskazana (klasa III, poziom B);
3) w przypadku opornego nadciśnienia tętniczego i > 80% miażdżycowego zwężenia tętnic nerkowych można rozważyć przezskórną angioplastykę, preferencyjnie z implantacją stentu (klasa IIb, poziom A);
4) w przypadku decyzji o angioplastyce ostialnego, miażdżycowego zwężenia tętnicy nerkowej, implantacja stentu jest przeciwwskazana (klasa III, poziom B);
5) według wyników randomizowanego badania klinicznego (ASTRAL) przezskórna angioplastyka zwężenia tętnic nerkowych o etiologii miażdżycowej nie powoduje istotnej statystycznie redukcji skurczowego ciśnienia tętniczego, spowolnienia progresji choroby nerek i zmniejszenia ryzyka zgonu.
Prawidłowa odpowiedź to:
Pytanie 69
Wskaż prawdziwe stwierdzenia dotyczące zwężenia tętnic nerkowych (RAS):
1) w grupie osób w podeszłym wieku miażdżyca odpowiada za około 70% przypadków RAS i zwykle obejmuje ujście oraz proksymalną 1/3 głównej tętnicy nerkowej;
2) badaniem pierwszego rzutu w diagnostyce RAS o etiologii miażdżycowej jest angiografia tomografii komputerowej z wyjątkiem pacjentów z klirensem kreatyniny <30 ml/min, u których badaniem pierwszego rzutu jest angiografia rezonansu magnetycznego;
3) diagnostykę w kierunku RAS należy rozważyć u pacjentów z nadciśnieniem tętniczym, które wystąpiło przed 40 r.ż i po 65 r.ż, z nadciśnieniem tętniczym z hipokaliemią lub hipokalcemią oraz izolowanym nadciśnieniem skurczowym u osób młodych;
4) inhibitory ACE, blokery receptora angiotensyny II i blokery kanału wapniowego są skuteczne w leczeniu nadciśnienia tętniczego związanego z jednostronnym RAS;
5) leczenie wewnątrznaczyniowe można rozważyć u pacjentów z objawowym RAS > 50% oraz bezobjawowym RAS > 70%, u pacjentów z nagłym obrzękiem płuc oraz obniżoną < 40% frakcją wyrzutową lewej komory serca oraz u pacjentów z RAS > 90% z prawidłową funkcją nerek.
Prawidłowa odpowiedź to:
Pytanie 70
Jaka wartość wskaźnika ABI odpowiada krytycznemu niedokrwieniu kończyny dolnej?
Pytanie 71
U 40-letniego mężczyzny ze stabilną chorobą niedokrwienną serca, utrwalonym migotaniem przedsionków i nadciśnieniem tętniczym przeprowadzono zabieg angioplastyki gałęzi przedniej zstępującej z implantacją stentu uwalniającego lek (paklitaksel). Właściwy schemat leczenia przeciwzakrzepowego u tego pacjenta to:
Pytanie 72
66-letni mężczyzna, otyły, ze skutecznie leczonym nadciśnieniem tętniczym, zachowaną funkcją nerek (eGFR > 90 ml/min/1,73 m2) i cukrzycą typu 2 leczoną przy pomocy diety i metforminy został skierowany na planowaną angiografię wieńcową. Wskaż prawidłowe postępowanie u takiego chorego:
Pytanie 73
66-letnia kobieta, otyła, ze skutecznie leczonymi nadciśnieniem tętniczym i hipercholesterolemią, stabilną chorobą wieńcową powinna mieć ocenione występowanie zaburzeń metabolizmu glukozy. W tym celu należy zlecić:
Pytanie 74
Preferowanym rodzajem rewaskularyzacji jest CABG w następujących sytuacjach klinicznych, z wyjątkiem:
Pytanie 75
Najczęstszą patologią stwierdzaną u chorych z opornym nadciśnieniem tętniczym jest:
Pytanie 76
U 68-letniej pacjentki, kwalifikowanej do chirurgicznej rewaskularyzacji tętnic wieńcowych (CABG) z powodu objawowej trójnaczyniowej choroby wieńcowej ze zwężeniem krytycznym pnia lewej tętnicy wieńcowej, rozpoznano bezobjawowe 90-procentowe zwężenie lewej tętnicy szyjnej wewnętrznej. U chorej należy wykonać:
Pytanie 77
Jakie postępowanie należy zalecić choremu z zaplanowanym za 3 miesiące zabiegiem ortopedycznym wymiany stawu biodrowego, u którego z powodu występującej dławicy piersiowej klasy CCS II wykonano angioplastykę tętnicy wieńcowej z wszczepieniem stentu pokrytego substancją antymitotyczną zotarolimus (DES) z zaleceniem stosowania kwasu acetylosalicylowego i klopidogrelu?
Pytanie 78
Który z wymienionych leków przeciwpłytkowych najkrócej blokuje płytki, umożliwiając już po 4 godzinach od jego odstawienia bezpieczne przeprowadzenie operacji kardiochirurgicznej?
Pytanie 79
W leczeniu dyslipidemii u chorego z przewlekłą chorobą nerek i wartością GFR < 50 ml/min/1,73m2 nie zaleca się stosowania:
Pytanie 80
Wskaż prawidłowe zalecenia dotyczące stratyfikacji ryzyka sercowego u chorych przed planowaną operacją niekardiochirurgiczną:
1) u wszystkich chorych z grupy wysokiego ryzyka zaleca się oznaczenie stężenia troponin przed dużą operacją;
2) u wszystkich chorych bezobjawowych poddawanych operacji związanej z dużym ryzykiem zaleca się wykonanie spoczynkowego badania echokardiograficznego;
3) u chorych z co najmniej dwoma klinicznymi czynnikami ryzyka oraz słabą wydolnością fizyczną (< 4 MET) poddawanych operacji związanej z wysokim ryzykiem zaleca się obciążeniowe badanie obrazowe;
4) w celu oceny ryzyka okołooperacyjnego zaleca się wykorzystanie modelu NSQIP lub wskaźnika Lee.
Prawidłowa odpowiedź to:
Pytanie 81
Choroby sercowo-naczyniowe (cardiovascular disease - CVD) pozostają główną przyczyną zgonu w Europie. Dane opublikowane w 2014 roku wskazują, że całkowita śmiertelność z powodu CVD w Europie wynosi:
Pytanie 82
W algorytmie rozpoznawania stabilnej choroby wieńcowej u kobiet powyżej 80 roku życia z typowymi dolegliwościami dławicowymi można pominąć wykonanie badań nieinwazyjnych w celach diagnostycznych, gdyż o wykonaniu koronarografii w grupie chorych charakteryzujących się wysokim prawdopodobieństwem choroby przed testem rozstrzyga stratyfikacja ryzyka.
Pytanie 83
U pacjentów ze stabilnym tętniakiem aorty:
1) palenie papierosów przyczynia się do istotnego powiększenia wymiaru aorty;
2) obowiązują standardowe zalecenia kontroli ciśnienia tętniczego (<140/90 mmHg);
3) dowiedziono przydatności stosowania β-blokerów, ACE-I oraz ARB w zapobieganiu powiększania wymiaru aorty jedynie u chorych z zespołem Marfana;
4) wymiar tętniaka aorty wstępującej powiększa się szybciej niż wymiar tętniaka aorty zstępującej;
5) istnieje wyższe od populacyjnego ryzyko wystąpienia ostrych zespołów wieńcowych, niezwiązanych z obecnością tętniaka aorty.
Prawidłowa odpowiedź to:
Pytanie 84
Wykonanie badania serca metodą rezonansu magnetycznego z zastosowaniem LGE (późnego wzmocnienia po gadolinie) w kardiomiopatii przerostowej zaleca się:
1) u wszystkich chorych z podejrzeniem HCM;
2) może być bezpiecznie wykonane u chorego z niewydolnością nerek i GFR< 30 ml/min/m2;
3) przy braku przeciwwskazań u pacjentów z podejrzeniem HCM, u których okno echokardiograficzne nie zapewnia możliwości uzyskania obrazów dobrej jakości celem potwierdzenia rozpoznania;
4) przy braku przeciwwskazań należy rozważyć u pacjentów z rozpoznaną HCM celem oceny anatomii serca, czynności komór oraz oceny obecności i nasilenia włóknienia miokardium.
Prawidłowa odpowiedź to:
Pytanie 85
Implantację kardiowertera defibrylatora (ICD) u pacjentów z HCM:
1) zaleca się u wszystkich pacjentów z rozpoznaniem HCM;
2) zaleca się u pacjentów po przebytym NZK w mechanizmie VT lub VF;
3) zaleca się u pacjentów ze spontanicznie występującym utrwalonym VT powodującym omdlenie lub zaburzenia hemodynamiczne;
4) zaleca się u pacjentów, u których oszacowane 5-letnie ryzyko nagłego zgonu sercowego wynosi 3% i nie występują inne cechy kliniczne o udowodnionym znaczeniu prognostycznym.
Prawidłowa odpowiedź to:
Pytanie 86
Wskaż zdanie prawdziwe dotyczące leczenia pacjentów z chorobą tętnic obwodowych (PAD):
Pytanie 87
Jaka jest częstość zgonów w czasie próby obciążeniowej z dobutaminą?
Pytanie 88
Bezwzględnym przeciwwskazaniem do perikardiocentezy u pacjenta z tamponadą osierdzia jest/są:
Pytanie 89
Chirurgia aorty i dużych naczyń charakteryzuje się > 5%:
Pytanie 90
Które z poniższych zabiegów niekardiochirurgicznych obarczone są wysokim ryzykiem operacji lub interwencji (powyżej 5%)?
1) objawowa choroba tętnic szyjnych (CEA lub CAS);
2) przeszczepienie płuca lub wątroby;
3) przeszczepienie nerki;
4) całkowita resekcja pęcherza moczowego;
5) operacja aorty i innych dużych naczyń.
Prawidłowa odpowiedź to:
Pytanie 91
Niski woltaż zespołów QRS w EKG u chorego z istotnie zwiększoną grubością ścian lewej i prawej komory oraz restrykcyjnym profilem napływu mitralnego w obrazie echokardiografii doplerowskiej wskazuje na możliwość:
Pytanie 92
Pacjenci, którzy należą do grupy wysokiego ryzyka powikłań zakrzepowo-zatorowych i są poddawani zabiegom niekardiochirurgicznym wymagają pomostowego leczenia heparyną niefrakcjonowaną lub drobnocząsteczkową w dawce leczniczej. Do wyżej wymienionych pacjentów należą pacjenci:
1) z migotaniem przedsionków i ≥ 4 punktami w skali CHA2DS2VASc;
2) z mechaniczną protezą zastawki serca;
3) po naprawie zastawki mitralnej w ciągu ostatnich trzech miesięcy;
4) z trombofilią;
5) po przebytej żylnej chorobie zakrzepowo-zatorowej w ciągu ostatnich trzech miesięcy.
Prawidłowa odpowiedź to:
Pytanie 93
Kardiomiopatia przerostowa jest genetycznie uwarunkowaną chorobą mięśnia sercowego, charakteryzująca się przerostem głównie mięśnia lewej komory. Częstość jej występowania w populacji osób dorosłych szacuje się na:
Pytanie 94
Złotym standardem w leczeniu objawowym młodych chorych z zaawansowaną postacią kardiomiopatii przerostowej, z wysokim gradientem w drodze odpływu lewej komory i poddanych optymalnej terapii farmakologicznej jest:
Pytanie 95
Wskaż prawdziwe stwierdzenia dotyczące mięsaka naczyniopochodnego (angiosarcoma):
1) jest najczęstszym pierwotnym nowotworem złośliwym serca u dorosłych;
2) występuje częściej u kobiet;
3) w 80% stanowi pojedynczą zmianę głównie w prawym przedsionku;
4) może powodować niewydolność prawokomorową oraz tamponadę osierdzia;
5) wchodzi w skład zespołu Bourneville-Pringla.
Prawidłowa odpowiedź to:
Pytanie 96
Lekami z grupy nowych doustnych antykoagulantów, które mogą być stosowane jako alternatywa do leczenia ostrej fazy zatoru płucnego bez wcześniejszego leczenia parenteralnego lekami przeciwkrzepliwymi są:
1) rywaroksaban;
2) fondaparynuks;
3) dabigatran;
4) apiksaban.
Prawidłowa odpowiedź to:
Pytanie 97
U pacjenta hospitalizowanego z powodu pierwszego incydentu idiopatycznej zatorowości płucnej niskiego ryzyka, dotychczas bez dodatkowych obciążeń, prawdziwe jest stwierdzenie:
Pytanie 98
U chorego z ostrą zatorowością płucną umiarkowanego ryzyka i czynną chorobą nowotworową należy zastosować następującą strategię leczenia:
Pytanie 99
Wskaźnikiem echokardiograficznym wskazującym na podwyższone ryzyko zgonu u chorego z zatorowością płucną nie jest:
Pytanie 100
Odwracalnym inhibitorem czynności płytek krwi jest:
Pytanie 101
W zawale prawej komory nie zaleca się stosowania:
Pytanie 102
Bezwzględnym przeciwwskazaniem do leczenia trombolitycznego jest:
1) rozpoznane rozwarstwienie aorty;
2) w wywiadzie choroba wrzodowa żołądka przed 2 laty;
3) menstruacja (miesiączka);
4) w wywiadzie udar krwotoczny (w okresie < 6 tygodni);
5) zabieg usunięcia tłuszczaka w obrębie prawego barku (3 miesiące wcześniej).
Prawidłowa odpowiedź to:
Pytanie 103
W zawale prawej komory w echokardiografii nie stwierdza się:
Pytanie 104
Chory zakwalifikowany do operacji kardiochirurgicznej, u którego nie wystąpił wcześniej udar mózgu wymaga wykonania usg - dopplera tętnic szyjnych w wieku:
Pytanie 105
Pośród pacjentów wysokiego ryzyka w grupie chorych ze zwężeniem zastawki aortalnej heart team można zaproponować leczenie procedurą TAVI. Do bezwzględnych, anatomicznych przeciwwskazań dla takiego postępowania należą:
1) średnica pierścienia aortalnego powyżej 26 mm;
2) obecność skrzepliny w lewej komorze serca;
3) obecność blaszek miażdżycowych ze skrzepliną w obrębie aorty wstępującej lub łuku aorty;
4) zbyt duża odległość ujść tętnic wieńcowych od pierścienia zastawki aortalnej;
5) obecność dwupłatkowej zastawki aortalnej.
Prawidłowa odpowiedź to:
Pytanie 106
Przeciwwskazaniem do przezkoniuszkowego TAVI nie jest:
Pytanie 107
Przed usuwaniem kamienia nazębnego profilaktykę antybiotykową za pomocą amoksycykliny należy zastosować u następujących grup pacjentów:
Pytanie 108
Która z poniższych chorób zapalnych najczęściej współistnieje z zapaleniem aorty?
Pytanie 109
Szczególnie często do samoistnego zamknięcia ubytku przegrody międzykomorowej dochodzi w przypadku lokalizacji ubytku w:
Pytanie 110
Do obrazu klinicznego zespołu Fallota nie należy/ą:
Pytanie 111
Wskaż prawdziwe stwierdzenia dotyczące nadciśnienia tętniczego i hormonalnych środków antykoncepcyjnych:
1) zazwyczaj przy stosowaniu antykoncepcji hormonalnej obserwowany jest niewielki wzrost ciśnienia tętniczego;
2) środki antykoncepcyjnie zawierające wyłącznie progestagen mają podobny wpływ na ryzyko sercowo-naczyniowe jak preparaty złożone;
3) u ok. 20% kobiet stosujących antykoncepcję hormonalną rozwija się nadciśnienie tętnicze;
4) niekontrolowane nadciśnienie tętnicze jest przeciwwskazaniem do stosowania doustnych środków antykoncepcyjnych;
5) doustne środki antykoncepcyjne są przeciwwskazane u kobiet z II i III stopniem nadciśnienia.
Prawidłowa odpowiedź to:
Pytanie 112
Wskaż fałszywe stwierdzenie dotyczące roli kwasu acetylosalicylowego (ASA) w prewencji incydentów sercowo-naczyniowych u pacjentów z nadciśnieniem tętniczym:
Pytanie 113
Wskaż fałszywe stwierdzenie dotyczące peptydu natriuretycznego typu B (BNP):
Pytanie 114
U pacjenta z nadciśnieniem tętniczym i wynikiem oznaczenia potasu w surowicy krwi 2,8 mmol/l w diagnostyce różnicowej należy uwzględnić:
1) przewlekłą chorobę nerek;
2) zwężenie tętnicy nerkowej;
3) biegunkę;
4) kwasicę metaboliczną;
5) pierwotny hiperaldosteronizm.
Prawidłowa odpowiedź to:
Pytanie 115
Wskaż prawdziwe stwierdzenie dotyczące doksazosyny:
Pytanie 116
U pacjentów z nadciśnieniem tętniczym i przewlekłą chorobą nerek dopuszczalny maksymalny spadek eGFR, który nie wiąże się jeszcze z koniecznością zmiany dawki lub odstawienia inhibitora konwertazy angiotensyny lub antagonisty receptora angiotensynowego to:
Pytanie 117
W ostrym zespole wieńcowym należy szybko obniżyć ciśnienie do najniższych wartości tolerowanych przez pacjenta. Takie postępowanie poprawia przepływ wieńcowy.
Pytanie 118
Mężczyzna l.56, w drugiej dobie hospitalizacji z powodu zawału serca bez uniesienia odcinka ST, zakwalifikowany do wczesnej strategii zachowawczej leczenia NSTEMI. U pacjenta wystąpił nawrót bólu zamostkowego, CTK 168/100 mm Hg, HR 92/min. Wskaż prawidłowe postępowanie:
1) podanie morfiny iv;
2) podanie kaptoprilu sl;
3) podanie nitrogliceryny iv;
4) kontakt z pracownią hemodynamiki w celu kwalifikacji do leczenia inwazyjnego;
5) podanie digoksyny iv.
Prawidłowa odpowiedź to:
Pytanie 119
U kobiety w ciąży z II st. nadciśnienia wskazane są - uszereguj w kolejności wyboru:
Pytanie 120

