Wyszukaj egzamin lub pytanie
Egzamin PES Kardiologia / jesień 2012
120 pytań
Pytanie 1
Badaniami stosowanymi w diagnostyce pierwotnego hiperaldosteronizmu są:
Pytanie 2
Ciśnienie tętnicze u kobiet w ciąży ≥170/110 mmHg:
Pytanie 3
U pacjentów w podeszłym wieku z izolowanym nadciśnieniem skurczowym zalecane są:
Pytanie 4
U chorych z nadciśnieniem tętniczym badanie dna oka zaleca się:
Pytanie 5
U chorych z nadciśnieniem tętniczym zaleca się wykonanie:
Pytanie 6
Do rutynowych badań wykonywanych u chorych z nadciśnieniem tętniczym nie należy oznaczenie:
Pytanie 7
Wartości progowe ciśnienia tętniczego w rozpoznaniu nadciśnienia w 24-godzinnym monitorowaniu RR wynoszą:
Pytanie 8
Do grupy pacjentów z nadciśnieniem tętniczym wysokiego i bardzo wysokiego ryzyka nie należą chorzy, u których stwierdza się:
Pytanie 9
Do subklinicznych uszkodzeń narządowych w nadciśnieniu tętniczym nie należy/ą:
Pytanie 10
Wartość ciśnienia 135/85 mmHg oznacza:
Pytanie 11
Parametrami, których nie da się zmierzyć i wyliczyć przy użyciu cewnika Swana-Ganza są:
1) frakcja wyrzutowa lewej komory;
2) rzut minutowy serca;
3) ciśnienie zaklinowania w kapilarach płucnych;
4) opór w łożysku płucnym;
5) objętość wyrzutowa;
6) gradient w drodze odpływu lewej komory.
Prawidłowa odpowiedź to:
Pytanie 12
Ostry zespół aortalny obejmuje:
1) ostre rozwarstwienie aorty; 3) ostrą niedomykalność zastawki aortalnej;
2) owrzodzenie penetrujące aorty; 4) krwiak śródścienny aorty.
Prawidłowa odpowiedź to:
Pytanie 13
Lekiem przeciwkrzepliwym bezpośrednio hamującym trombinę jest:
Pytanie 14
Nefropatię indukowaną kontrastem radiologicznym po koronarografii rozpoznaje się wtedy, gdy po badaniu stężenie kreatyniny w surowicy wzrasta w stosunku do jej wyjściowych wartości o więcej niż:
Pytanie 15
Bezwzględnym przeciwwskazaniem do perikardiocentezy w tamponadzie serca jest/są:
Pytanie 16
Podstawowym badaniem w rozpoznawaniu i monitorowaniu przewlekłej obturacyjnej choroby płuc jest:
Pytanie 17
Pierwotna nadczynność przytarczyc może charakteryzować się:
Pytanie 18
Zapalenie płuc związane z kontaktem ze służbą zdrowia to:
Pytanie 19
Napadowa nocna hemoglobinuria to:
Pytanie 20
Która z poniżej podanych informacji dotyczących oceny czynności nerek jest nieprawdziwa?
Pytanie 21
Tetralogia Fallota - atrezja płucna z ubytkiem przegrody międzykomorowej, przerwanie ciągłości łuku aorty, pień tętniczy, ubytek przegrody międzykomorowej oraz potwierdzona wada genetyczna - mikrodelecja 22q11.2 wskazują na:
Pytanie 22
Charakterystyczne cechy elektrokardiograficzne arytmogennej kardiomiopatii prawokomorwej to:
1) blok prawej odnogi pęczka Hisa;
2) ujemny załamek T w odprowadzeniach prawokomorowych;
3) poszerzenie QRS w V1 > 110 ms i poszerzenie S w V1-V3 > 50 ms;
4) fala epsilon;
5) arytmie komorowe w ukształtowaniu zespołu QRS jak w bloku lewej odnogi pęczka Hisa.
Prawidłowa odpowiedź to:
Pytanie 23
U pacjentki w ciąży z częstoskurczem o wąskich zespołach komorowych:
1) należy wykonać próbę Valsalvy, a w przypadku nieskuteczności podać Isoptin i.v. w celu przerwania arytmii;
2) należy wykonać próbę Valsalvy, a w przypadku nieskuteczności podać Adenozynę i.v. w celu przerwania arytmii;
3) należy zastosować jako leki pierwszego rzutu doustny Propafenon lub Prokainamid w celu długotrwałej profilaktyki nawrotów arytmii;
4) należy zastosować Atenolol doustny jako lek pierwszego rzutu w celu długotrwałej profilaktyki nawrotów arytmii;
5) w celu profilaktyki udaru mózgu u ciężarnych z ryzykiem w skali CHA2DS2-VASc ³ 2 należy w czasie całej ciąży stosować antykoagulację doustnymi antagonistami witaminy K, jeżeli oprócz częstoskurczu rozpoznawane jest migotanie lub trzepotanie przedsionków.
Prawidłowa odpowiedź to:
Pytanie 24
U ciężarnej pacjentki z dwupłatkową zastawką aorty i poszerzeniem aorty wstępującej do 45 mm, z migotaniem przedsionków, u której przed ciążą rozpoznano nadciśnienie tętnicze:
1) należy stosować kwas acetylosalicylowy i klopidogrel przez cały okres ciąży;
2) należy stosować niskocząsteczkową heparynę w pierwszym trymestrze i ostatnim miesiącu ciąży, a riwaroksaban w pozostałym okresie ciąży;
3) należy stosować niskocząsteczkową heparynę w pierwszym trymestrze i ostatnim miesiącu ciąży, a leki będące doustnymi antagonistami witaminy K w pozostałym okresie ciąży;
4) należy zalecić kontrolę kardiologiczną co trymestr, bowiem pacjentka jest w II klasie ryzyka powikłań sercowo-naczyniowych u matki wg WHO;
5) należy zalecić kontrolę kardiologiczną co 1-2 miesiące, bowiem pacjentka jest w III klasie ryzyka powikłań sercowo-naczyniowych u matki wg WHO.
Prawidłowa odpowiedź to:
Pytanie 25
Wskaż prawdziwe stwierdzenia dotyczące postępowania u chorej ciężarnej z mechaniczną protezą zastawkową:
1) doustne leki przeciwzakrzepowe stosować można wyłącznie u kobiet w ciąży w II i III trymestrze do 36. tygodnia ciąży;
2) w przypadku rozpoczęcia akcji porodowej u kobiety przyjmującej doustne leki przeciwzakrzepowe wskazane jest wykonanie cięcia cesarskiego;
3) zmiany leczenia przeciwzakrzepowego u kobiet w ciąży powinny się odbywać w warunkach szpitalnych;
4) u ciężarnych pacjentek leczonych LMWH poziom anty-Xa uzyskiwany po podaniu leku powinien być oceniany co miesiąc;
5) wskazane jest natychmiastowe wykonanie badania echokardiograficznego w przypadkach kobiet z mechaniczną protezą zastawkową zgłaszających duszność i/lub z incydentem zatorowym.
Prawidłowa odpowiedź to:
Pytanie 26
U ciężarnej pacjentki z utrwalonym częstoskurczem komorowym, niestabilnej hemodynamicznie, leczeniem z wyboru jest kardiowersja elektryczna. Stosowanie atenololu jest w ciąży przeciwwskazane.
Pytanie 27
U kobiet w ciąży ze sztuczną zastawką serca doustne antykoagulanty powinny zostać zmienione na heparynę drobnocząsteczkową lub niefrakcjonowaną od:
Pytanie 28
Która z następujących pacjentek nie ma przeciwwskazań (nie jest w klasie IV zmodyfikowanej klasyfikacji WHO ryzyka sercowo-naczyniowego u matki) do zajścia w ciążę?
Pytanie 29
U kobiet z chorobą serca ciąża nie jest przeciwwskazana w następujących przypadkach:
Pytanie 30
Wskazaniem do zabiegu korekcyjnego przed zajściem w ciążę u kobiety z zastawką aortalną dwupłatkową jest poszerzenie aorty wstępującej:
Pytanie 31
Wskaż prawdziwe zdania dotyczące zwężenia zastawki aortalnej u kobiet w ciąży:
1) najczęstszą przyczyną występowania tej wady u kobiet ciężarnych jest dwupłatkowa zastawka aortalna;
2) zwykle nie jest związane z poszerzeniem aorty wstępującej;
3) optymalnym sposobem leczenia ciężkiego objawowego zwężenia zastawki aortalnej w trakcie ciąży jest wykonanie plastyki balonowej;
4) w każdym przypadku zwężenia zastawki aortalnej odradza się poród drogami natury.
Prawidłowa odpowiedź to:
Pytanie 32
Wskaż nieprawidłowe stwierdzenie dotyczące postępowania u kobiet w ciąży lub planujących ciążę:
Pytanie 33
Pacjentkę 24-letnią w 20 tygodniu ciąży przywieziono na Oddział Ratunkowy z kolejnym napadem częstoskurczu. Akcja serca 180/min. Ciśnienie tętnicze 110/80. EKG: częstoskurcz z wąskimi QRS 180/min. Jakie leczenie należy zastosować?
1) wykonanie kardiowersji elektrycznej;
2) wykonanie masażu zatoki szyjnej, a jeśli jest nieskuteczny, podanie dożylnie adenozyny;
3) należy w pierwszej kolejności podać werapamil dożylnie;
4) zalecić do domu lek beta-adrenolityczny, najlepiej atenolol;
5) zalecić do domu lek beta-adrenolityczny, najlepiej metoprolol.
Prawidłowa odpowiedź to:
Pytanie 34
U 31-letniej chorej z bezobjawowym dotychczas zespołem WPW w II trymestrze ciąży wystąpił napad migotania przedsionków. Jakie leczenie należy zastosować?
Pytanie 35
Częstoskurcz typu torsade de pointes charakteryzuje się występowaniem:
1) wydłużenia QT;
2) inicjacji w układzie poprzedzających sprzężeń „długi-krótki-długi”;
3) inicjacji w układzie poprzedzających sprzężeń „krótki-długi-krótki”;
4) zmieniającej się w kolejnych ewolucjach morfologii zespołów QRS;
5) prawidłowego QT.
Prawidłowa odpowiedź to:
Pytanie 36
Konsultacja kardiologiczna: mężczyzna lat 84, po zawale serca, NYHA III, okresowo IV, LVEF 25%, QRS 170 ms (blok lewej odnogi pęczka Hisa), optymalnie leczony farmakologicznie, z przebytym udarem, zaawansowanym POChP i niedokrwistością o niejasnej etiologii skierowany z zapytaniem, czy jest kandydatem do elektroterapii serca. Jaka powinna być odpowiedź?
Pytanie 37
Mężczyzna 40-letni zemdlał w nocy w przebiegu infekcji górnych dróg oddechowych z gorączką. Brat zmarł nagle w wieku 38 lat. Jakie badania można przeprowadzić, aby potwierdzić podejrzenie zespołu Brugadów?
1) 12-odprowadzeniowe EKG;
2) EKG z odprowadzeń V1-V3 o 1 międzyżebrze wyżej;
3) EKG po obfitym posiłku;
4) badanie elektrofizjologiczne;
5) test wysiłkowy.
Prawidłowa odpowiedź to:
Pytanie 38
Pacjentka lat 30 z wrodzonym zespołem wydłużonego QT leczona przewlekle propranololem zgłosiła się na wizytę kontrolną. W ciągu ostatnich 3 miesięcy 4-krotnie zemdlała. Omdlenia były poprzedzone kołataniem serca. Jakie leczenie należy zaproponować?
1) wszczepienie kardiowertera-defibrylatora serca i odstawienie propranololu;
2) wszczepienie kardiowertera-defibrylatora i kontynuację propranololu;
3) odstawienie propranololu i włączenie amiodaronu;
4) zakaz intensywnych ćwiczeń fizycznych;
5) nie zmienianie terapii.
Prawidłowa odpowiedź to:
Pytanie 39
Do czynników zwiększających ryzyko nagłej śmierci sercowej w zespole długiego QT nie należy:
Pytanie 40
Zagrożenie nagłym zgonem sercowym u chorych z zespołem WPW jest zwiększone przez:
Pytanie 41
Chory lat 32, bibliotekarz, został skierowany z powodu zarejestrowanego w Oddziale Ratunkowym częstoskurczu przedsionkowo-komorowego o częstości 160/min, dobrze tolerowanego, który ustąpił po zaleconych zabiegach zwiększających napięcie nerwu błędnego, z rozpoznaniem zespołu WPW. Był to jedyny epizod arytmii do tej pory, chory nie ma innych czynników ryzyka chorób układu sercowo-naczyniowego. W ekg nie stwierdzono cech preekscytacji. U tego pacjenta:
Pytanie 42
Do poradni rozruszników serca zgłosiła się 65-letnia pacjentka z wszczepionym stymulatorem serca typu DDD. W wywiadzie uskarżała się ona na napady szybkiego bicia serca. W 24-godzinnym badaniu EKG metodą Holtera stwierdzono okresowy brak rejestracji endogennego załamka P przez elektrodę przedsionkową. Konsekwencją tej nieprawidłowości było wysłanie impulsu przedsionkowego po upłynięciu okresu częstości podstawowej rozrusznika serca. Impuls ten nie pobudzał przedsionka, ponieważ znajdował się w okresie refrakcji po aktywacji zatokowej. Po AV delay rozrusznik wysłał impuls komorowy. Wywołał on pobudzenie komory z wsteczną aktywacją przedsionka, którą stymulator odczytał jako sygnał do następnej stymulacji komory. W przedstawionym powyższym przypadku należy:
Pytanie 43
Lekarz rejonowej poradni ogólnej powinien skierować chorego z rozrusznikiem serca do pracowni kontroli stymulatorów w trybie natychmiastowym w przypadku:
1) objawowej bradyarytmii w następstwie zaburzeń stymulacji i sterowania;
2) całkowitego wyczerpania baterii rozrusznika serca;
3) objawowego częstoskurczu związanego z funkcjonowaniem stymulatora;
4) obniżenia częstości podstawowej i/lub magnetycznej o 6%;
5) zaczerwienia i bolesności w okolicy loży rozrusznika serca bez podwyższonej ogólnej temperatury ciała.
Prawidłowa odpowiedź to:
Pytanie 44
Wybierz prawdziwe stwierdzenie z poniższych:
1) pacjenci z ICD wszczepionym w ramach prewencji wtórnej SCD nie powinni prowadzić pojazdów w celach prywatnych przez 1 miesiąc po zabiegu implantacji;
2) pacjenci z ICD wszczepionym w ramach prewencji pierwotnej i wtórnej SCD mogą prowadzić zawodowo pojazdy mechaniczne;
3) pacjenci z ICD wszczepionym w ramach prewencji pierwotnej i wtórnej SCD po nieadekwatnej interwencji mogą prowadzić pojazdy w celach prywatnych po 1 miesiącu po wizycie kontrolnej;
4) pacjenci z ICD wszczepionym w ramach prewencji pierwotnej SCD nie powinni prowadzić pojazdów w celach prywatnych przez 2 tygodnie po implantacji;
5) pacjenci z ICD wszczepionym w ramach prewencji pierwotnej SCD po adekwatnej terapii nie powinni prowadzić pojazdów w celach prywatnych przez 3 miesiące po interwencji.
Prawidłowa odpowiedź to:
Pytanie 45
W trakcie badania holterowskiego pacjenta ze stymulatorem DDD stwierdzono dwa epizody periodyki Wenckebacha w godzinach nocnych, przy utrzymującej się stymulacji AAI. Okresowo występowała stymulacja sekwencyjna przedsionkowo-komorowa. Świadczy to o:
Pytanie 46
68-letni chory po wszczepieniu kardiowertera-defibrylatora przed 3 laty, obecnie z cechami infekcyjnego zapalenia wsierdzia związanego z wszczepionym urządzeniem, w badaniu echokardiograficznym wegetacja 20 mm związana z elektrodą, bez współistniejących zmian na zastawce trójdzielnej i bez ciężkiej dysfunkcji tej zastawki, powinien zostać poddany następującemu zabiegowi:
Pytanie 47
Chora lat 40 została przyjęta do Oddziału Elektrokardiologii z powodu napadowych częstoskurczów nadkomorowych. Leki antyarytmiczne były nieskuteczne. W trakcie napadów arytmii u chorej kilkakrotnie wystąpiły omdlenia. U pacjentki wykonano badanie elektrofizjologiczne. Na poniższym rysunku pokazano zapis elektrokardiograficzny (powierzchowny: II odpr. i wewnątrzsercowy: AE - zapis z przedsionka prawego, HBE - z pęczka Hisa) w trakcie wykonywania testu przedwczesnej depolaryzacji przedsionka (St). W trakcie badania wywołano częstoskurcz o wąskich zespołach QRS. Obraz jest charakterystyczny dla częstoskurczu o typie:
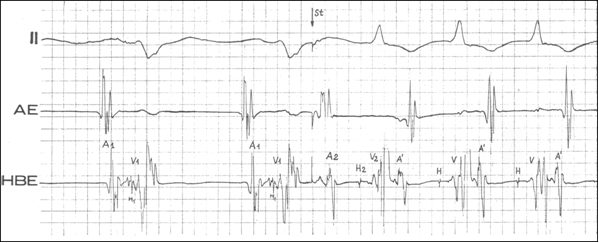
Pytanie 48
U chorych z ciężką bezobjawową niedomykalnością mitralną należy zalecić leczenie operacyjne jeżeli współistnieje:
1) dysfunkcja lewej komory - EF ≤ 60%; 4) nadciśnienie płucne > 50 mmHg;
2) dysfunkcja lewej komory - EF ≤ 50%; 5) chorzy bezobjawowi nie wymagają leczenia zabiegowego.
3) migotanie przedsionków;
Prawidłowa odpowiedź to:
Pytanie 49
Przed ekstrakcją zęba nie należy podawać amoksycyliny w następującej sytuacji klinicznej:
Pytanie 50
Infekcyjne zapalenie wsierdzia może być przyczyną:
1) submikroskopowego kłębkowego zapalenia nerek;
2) rozplemowego, śródwłośniczkowego kłębkowego zapalenia nerek;
3) błoniastorozplemowego kłębkowego zapalenia nerek typu I;
4) błoniastego kłębkowego zapalenia nerek.
Prawidłowa odpowiedź to:
Pytanie 51
Wskaż prawidłowe zdanie dotyczące protez zastawkowych:
Pytanie 52
Wrodzone zwężenie pnia płucnego występuje w:
Pytanie 53
Osobami o najwyższym zagrożeniu infekcyjnym zapaleniem wsierdzia, u których zaleca się profilaktykę antybiotykową przed zabiegami o zwiększonym ryzyku są chorzy:
1) ze sztuczną zastawką;
2) po przebytym wcześniej infekcyjnym zapaleniu wsierdzia;
3) z dwupłatkową zastawką aortalną;
4) ze zwężeniem zastawki aortalnej z obecnością zwapnień;
5) z siniczą wrodzoną wadą serca.
Prawidłowa odpowiedź to:
Pytanie 54
Wskaż wskazania do leczenia operacyjnego w przebiegu infekcyjnego zapalenia wsierdzia:
1) średniego stopnia niedomykalność zastawki mitralnej;
2) niewydolność serca;
3) średniego stopnia zwężenie zastawki aortalnej;
4) niedające się opanować zakażenie;
5) średniego stopnia niedomykalność zastawki aortalnej;
6) zapobieganie incydentom zatorowym.
Prawidłowa odpowiedź to:
Pytanie 55
Wskaż nieprawidłowe stwierdzenie dotyczące operacji pozasercowej u chorego z wadą serca:
Pytanie 56
W zespole Eisenmengera w przebiegu VSD oraz jeśli stwierdza się wysiłkowy spadek saturacji u dorosłego pacjenta należy:
Pytanie 57
U 68-letniego chorego przed 2 miesiącami stwierdzono podczas badania z powodu infekcji zwężenie lewego ujścia tętniczego. Chory nie ma żadnych dolegliwości, nie jest leczony farmakologicznie. W badaniu echokardiograficznym zastawka trójpłatkowa, pole powierzchni ujścia aorty wynosi 0,9 cm2, średni gradient 45 mmHg, aorta wstępująca 44 mm, EF lewej komory 55%. W wykonanej próbie wysiłkowej stwierdzono niewielką duszność przy końcowym etapie, wzrost ciśnienia tętniczego o 10 mmHg, chory osiągnął 75% maksymalnej częstotliwości rytmu dla wieku i płci. Optymalne postępowanie obejmuje:
Pytanie 58
Podczas cewnikowania prawego serca u chorego stwierdzono: średnie PAP > 25 mmHg, PWP > 15 mmHg, CO prawidłowe, TPG < 12 mmHg. Powyższy wynik pozwala na postawienie następującego rozpoznania:
Pytanie 59
W identyfikacji osób, u których istnieje wysokie prawdopodobieństwo rodzinnej hiperlipidemii mieszanej wykorzystuje się ocenę następujących parametrów lipidowych i/lub danych z wywiadu:
1) apolipoproteinę B (apo-B) > 120 mg/dl;
2) apolipoproteinę B (apo-B) > 100 mg/dl;
3) trójglicerydy (TG) > 133 mg/dl;
4) trójglicerydy (TG) > 150 mg/dl;
5) przedwczesną chorobę sercowo-naczyniową w wywiadzie rodzinnym.
Prawidłowa odpowiedź to:
Pytanie 60
U 35-letniego otyłego, palącego papierosy mężczyzny z hipercholesterolemią, z prawidłowym spoczynkowym zapisem elektrokardiograficznym i zaburzeniami funkcji rozkurczowej mięśnia lewej komory serca w badaniu echokardiograficznym, po omdleniu które wystąpiło w trakcie wysiłku fizycznego, zaleca się:
Pytanie 61
Wskaż prawidłowe stwierdzenie dotyczące rehabilitacji kardiologicznej po zawale serca:
Pytanie 62
U pacjentów z zespołem metabolicznym lub/i zagrożonych wystąpieniem cukrzycy nie zaleca się stosowania leków:
Pytanie 63
10-letnie ryzyko zgonu z powodu chorób sercowo-naczyniowych 65-letniego, palącego mężczyzny w naszym kraju, mającego nieleczone nadciśnienie tętnicze (ciśnienia skurczowe do 180 mmHg) i hipercholesterolemię (cholesterol całkowity >300 mg/dl) wynosi blisko:
Pytanie 64
Prawidłowa dawka tenekteplazy dla 102-kilogramowego mężczyzny ze świeżym zawałem serca z przetrwałym uniesieniem ST wynosi:
Pytanie 65
Nawet po skutecznym leczeniu fibrynolitycznym świeżego zawału serca z przetrwałym uniesieniem ST, zaleca się wykonanie badania koronarograficznego:
Pytanie 66
Niedowagę pacjenta stwierdzisz w przypadku wskaźnika BMI:
Pytanie 67
Młody mężczyzna z ryzykiem <1% w skali EUROSCORE, bez chorób przewlekłych, z kontrolnie wykonanym lipidogramem i wynikiem LDL-cholesterolu 188 mg/dl powinien:
Pytanie 68
W jakiej sytuacji klinicznej spośród wymienionych, nie ma potrzeby natychmiastowej terapii statynowej, obok zmiany stylu życia?
Pytanie 69
Jaki jest cel terapeutyczny dla LDL-C u pacjenta z miażdżycą tętnic obwodowych (PAD)?
Pytanie 70
Chory lat 55 z migotaniem przedsionków utrwalonym, z frakcją LK ok 35%, NYHA II, po OZW STEMI przed około 2 laty, poza tym bez innych epizodów niedokrwiennych ani udaru mózgu. Nie podaje nadciśnienia tętniczego, nie przyjmuje leków przeciwzapalnych. Parametry biochemiczne wyrównane.
Pytanie 71
Kobieta lat 60 z napadowym migotaniem przedsionków, z nadciśnieniem tętniczym i cukrzycą, po przebytym zawale serca, długotrwale dializowana, rozpatrywana jest pod kątem włączenia leczenia przeciwzakrzepowego. W skalach: CHA2DS2-VASc i HAS-BLED winna otrzymać odpowiednio:
Pytanie 72
Występowanie u pacjenta objawów, które można przypisać incydentom migotania przedsionków i powodujących zaburzenie codziennej aktywności wskazuje na:
Pytanie 73
Skala oceny ryzyka powikłań zakrzepowo-zatorowych CHA2DS2-VASc u pacjentów z migotaniem przedsionków uwzględnia:
1) wiek równy lub większy niż 75 lat;
2) wiek pomiędzy 65 i 74 lat;
3) przebyty udar mózgu;
4) przebyty zawał mięśnia sercowego;
5) przebyty zabieg rewaskularyzacji z powodu miażdżycy zarostowej kończyn dolnych.
Prawidłowa odpowiedź to:
Pytanie 74
W przypadku migotania przedsionków o niedawnym początku, kiedy preferowana jest kardiowersja farmakologiczna i nie występuje strukturalna choroba serca, w celu przywrócenia rytmu zatokowego zaleca się podanie dożylne:
Pytanie 75
Pacjentka lat 67 ma utrwalone migotanie przedsionków, nadciśnienie tętnicze, cukrzycę, kreatyninę 250 umol/L, z powodu problemów stawowych okresowo przyjmuje niesteroidowe leki przeciwzapalne. Jaką ma punktację w stali CHA2DS2-VASc i HAS-BLED?
Pytanie 76
Najlepszą odległą (10-15 lat) drożnością po zabiegach pomostowania aortalno-wieńcowego charakteryzują się pomosty wykonane przy użyciu:
Pytanie 77
U pacjenta w 48 godzinie po zabiegu CABG dochodzi do zawału mięśnia sercowego ze znacznym wzrostem biomarkerów i niestabilnością hemodynamiczną. W pilnie wykonanej koronarografii stwierdzono niewydolność żylnego pomostu aortalno-wieńcowego z brakiem możliwości poszerzenia śródnaczyniowego tętnicy wieńcowej w obszarze pomostowanym. Preferowanym sposobem postępowania w takiej sytuacji jest:
Pytanie 78
Pacjentka w wieku 74 lat z obustronnym bezobjawowym 80% zwężeniem tętnic szyjnych wewnętrznych jest planowana do zabiegu pomostowania tętnic wieńcowych. Najlepszym sposobem postępowania w tej sytuacji będzie:
Pytanie 79
Czynnikiem najbardziej podnoszącym ryzyko operacji kardiochirurgicznej według skali EuroScore jest:
Pytanie 80
Bezwzględnym przeciwwskazaniem do użycia tętnicy piersiowej wewnętrznej w trakcie zabiegu pomostowania tętnic wieńcowych jest/są:
1) deformacja klatki piersiowej;
2) stan po radioterapii klatki piersiowej;
3) stan po operacji klatki piersiowej;
4) brak pulsacyjnego wypływu krwi po jej pobraniu w trakcie zabiegu;
5) wiek podeszły chorego (>80 roku życia).
Prawidłowa odpowiedź to:
Pytanie 81
Czynnikiem ryzyka powstania tętniaka aorty piersiowej nie jest:
Pytanie 82
Operacyjne leczenie bezobjawowego pacjenta z tętniakiem aorty wstępującej o wymiarze 45 mm należy rozważyć w przypadku tempa wzrostu tętniaka:
Pytanie 83
Międzynarodowa skala Euroscore II, oceniająca ryzyko zabiegów kardiochirurgicznych zawiera wszystkie wymienione czynniki, z wyjątkiem:
Pytanie 84
Które z poniższych jest względnym przeciwwskazaniem do zastosowania kontrapulsacji wewnątrzaortalnej?
Pytanie 85
Niskie wyjściowe stężenie hemoglobiny jest niezależnym czynnikiem ryzyka niedokrwienia i zdarzeń krwotocznych u pacjentów z NSTEMI. W związku z powyższym zaleca się:
Pytanie 86
Które ze stwierdzeń dotyczących wysokoczułego testu troponinowego (hsTn) są prawdziwe?
1) w diagnostyce ostrych zespołów wieńcowych bez uniesienia odcinka ST zalecane jest zastosowanie szybkiego protokołu wykluczającego, który polega na oznaczeniu markera wyjściowo i po upływie 3 godzin;
2) możliwe jest wykrycie niskich stężeń omawianego biomarkera u osób zdrowych;
3) przyczyną wzrostu wartości omawianego biomarkera może być uszkodzenie mięśnia sercowego niezwiązane z chorobą wieńcową.
Prawidłowa odpowiedź to:
Pytanie 87
U chorych po przebytym ostrym zespole wieńcowym przyjmujących leki przeciwpłytkowe, u których konieczne jest wykonanie w trybie planowym poważnego zabiegu chirurgicznego oraz gdy pozwala na to sytuacja kliniczna i o ile nie występuje wysokie ryzyko zdarzeń wieńcowych:
1) należy rozważyć odroczenie operacji o co najmniej 5 dni po przerwaniu stosowania tikagreloru lub klopidogrelu;
2) należy rozważyć odroczenie operacji o co najmniej 7 dni po zaprzestaniu przyjmowania prasugrelu;
3) większość procedur chirurgicznych jest możliwa do przeprowadzenia z akceptowalnym poziomem ryzyka krwawień bez konieczności zaprzestania terapii kwasem acetylosalicylowym.
Prawidłowa odpowiedź to:
Pytanie 88
Badanie echokardiograficzne w diagnostyce ostrych zespołów wieńcowych bez uniesienia odcinka ST:
1) jest aktualnie zalecane u wszystkich pacjentów;
2) jest aktualnie zalecane jedynie przed planowanym postępowaniem inwazyjnym;
3) nie jest zalecane, gdy w spoczynkowym zapisie elektrokardiograficznym (EKG) występują obniżenia odcinka ST przekraczające 1 mm.
Prawidłowa odpowiedź to:
Pytanie 89
U chorych z zawałem serca i utrzymującymi się objawami wstrząsu kardiogennego inwazyjne leczenie rewaskularyzacyjne za pomocą przezskórnej interwencji wieńcowej jest przeciwwskazane jeżeli od początku zawału serca upłynęło więcej niż:
Pytanie 90
Wśród leków przeciwpłytkowych i przeciwkrzepliwych, u chorych z ciężką niewydolnością nerek (klirens kreatyniny < 20 ml/min) i ostrym zespołem wieńcowym bez uniesienia odcinka ST przeciwwskazane są:
Pytanie 91
U 55-letniego mężczyzny po przebytym przed 14-dniami ostrym zespole wieńcowym z uniesieniem odcinka ST (STEMI) ściany przedniej leczonym pierwotną angioplastyką, z aktualną frakcją wyrzutową lewej komory 35%, który przed zawałem prowadził siedzący tryb życia, optymalnym badaniem dla oceny czynnościowej i zaplanowania treningu wysiłkowego jest:
Pytanie 92
U chorego ze zawałem STEMI ściany dolnej doszło do ostrej niedomykalności zastawki mitralnej w przebiegu pęknięcia mięśnia brodawkowatego; RR 90/60, HR 100/min. Postępowanie powinno uwzględniać stabilizację hemodynamiczną, co pozwala na przygotowanie do pilnego leczenia kardiochirurgicznego (m.in. wykonanie pilnej koronarografii). W tym celu należy:
1) zastosować wlew amin presyjnych, np. dobutaminy;
2) przy braku normalizacji RR zastosować kontrapulsację wewnątrzaortalną;
3) podać wlew nitroprusydku sodu pod kontrolą RR;
4) podać ACE-I w celu zmniejszenia obciążenia następczego.
Prawidłowa odpowiedź to:
Pytanie 93
W zaawansowanej niewydolności serca najczęstszym zaburzeniem funkcji tarczycy jest tzw. zespół niskiego T3, który charakteryzuje się:
1) nikimi wartościami T3 wolnej i całkowitej;
2) niskimi wartościami T4;
3) podwyższonymi stężeniami TSH;
4) prawidłowymi stężeniami T4;
5) prawidłowymi stężeniami TSH.
Prawidłowa odpowiedź to:
Pytanie 94
Wskaż wszystkie zmiany w parametrach czynności skurczowej i rozkurczowej wspólne dla niewydolności serca skurczowej oraz niewydolności serca z zachowaną frakcją wyrzucania:
1) obniżenie frakcji wyrzucania;
2) obniżenie szybkości aktywnej relaksacji mięśnia lewej komory;
3) wzrost ciśnienia końcowo-rozkurczowego w lewej komorze;
4) wzrost średniego ciśnienia w lewym przedsionku;
5) powiększenie objętości końcowo-rozkurczowej lewej komory.
Prawidłowa odpowiedź to:
Pytanie 95
56-letnia kobieta jest leczona z powodu niewydolności serca od kilku miesięcy, obecnie w II klasie czynnościowej. Bez obrzęków, bez cech zastoju, HR miarowa ok. 65/min. Parametry biochemiczne: kreatynina 1,1 mg%, potas 4,3 mEq/l. Otrzymuje leczenie inhibitorem konwertazy (enalapril 20 mg na dobę), bisoprololem w dawce 10 mg dobę, hydrochlorothiazydem 25 mg. Od momentu włączenia pełnych dawek wymienionych leków nie zauważyła istotnej poprawy klinicznej. Obecnie należy:
Pytanie 96
U chorego z niewydolnością serca leczonego przewlekle amiodaronem z powodu komorowych zaburzeń rytmu serca rozpoznano nadczynność tarczycy związaną ze stosowaniem amiodaronu. Nie stwierdzano wcześniej patologii tarczycy. W USG tarczycy nie zaobserwowano wola guzowatego.
1) u chorego najbardziej prawdopodobną postacią jest typ 1 nadczynności tarczycy związany z nadmiarem jodu;
2) postępowaniem z wyboru u tego chorego jest stosowanie tiamazolu;
3) najbardziej prawdopodobną postacią jest typ 2 (destrukcyjne zapalenie tarczycy);
4) leczeniem z wyboru u tego chorego jest stosowanie glikokortykosteroidów ze względu na nieskuteczność tiamazolu.
Prawidłowa odpowiedź to:
Pytanie 97
Wskazania do stosowania betablokerów u pacjentów z niewydolnością serca obejmują:
Pytanie 98
Farmakoterapia pacjentów z rozkurczową niewydolnością serca powinna obejmować:
Pytanie 99
Wskazania do cewnikowania tętnicy płucnej w ostrej i przewlekłej niewydolności serca obejmują:
Pytanie 100
Główne przyczyny dysfunkcji nerek u pacjentów z niewydolnością serca to:
Pytanie 101
Wskazania dotyczące terapii resynchronizującej (CRT) mięśnia serca obejmują:
Pytanie 102
Przeciwwskazania do stosowania antagonistów aldosteronu u chorych z niewydolnością serca obejmują:
Pytanie 103
Do niekorzystnych czynników prognostycznych w niewydolności serca należy:
Pytanie 104
Cewnikowanie prawego serca:
Pytanie 105
Wykonywanie testów wysiłkowych u chorych z niewydolnością serca:
Pytanie 106
Wskazania do wykonania echokardiografii przezprzełykowej u chorych z niewydolnością serca obejmują:
Pytanie 107
Echokardiogram przezklatkowy u chorego z podejrzeniem niewydolności serca informuje lekarza o:
Pytanie 108
Do najbardziej specyficznych objawów niewydolności serca w badaniu fizykalnym należy:
1) trzeci ton nad sercem (rytm cwałowy); 4) przesunięcie uderzenia koniuszkowego w bok;
2) szmer nad sercem; 5) przesięk w opłucnej.
3) rzężenia nad płucami;
Prawidłowa odpowiedź to:
Pytanie 109
Bezwzględnym przeciwwskazaniem do rehabilitacji ruchowej u chorych z niewydolnością serca nie jest:
Pytanie 110
Które z poniżej przedstawionych stwierdzeń dotyczących znaczenia elektrokardiogramu spoczynkowego (EKG) u chorych z niewydolnością serca (HF) jest prawdziwe?
1) rozpoznanie niewydolności serca jest mało prawdopodobne (2%) u osób z ostrą postacią i prawidłowym zapisem krzywej EKG;
2) u osób z postacią nieostrą, prawidłowy EKG ma nieco niższą ujemną wartość predykcyjną (prawdopodobieństwo 10-14%);
3) zapis EKG jest istotny dla podejmowania decyzji o leczeniu;
4) EKG może dawać informacje co do etiologii HF;
5) zapis EKG u chorych z HF pozwala na precyzyjne ustalenie przyczyny niewydolności serca.
Prawidłowa odpowiedź to:
Pytanie 111
Wg wytycznych ESC z 2012 roku dotyczących niewydolności serca postępowanie diagnostyczne u chorych z podejrzeniem HF różni się u pacjentów z nagłym początkiem lub pogorszeniem HF w porównaniu do chorych z objawami łagodnymi między innymi punktem odcięcia dla stężenia peptydów natriuretycznych. Wybierz poprawne stwierdzenia:
1) w przypadku osób z ostrymi objawami wartości dla BNP < 100 pg/mL, dla Nt-pro BNP < 300 pg/ml lub MRpro-ANP < 120 pmol/L czynią rozpoznanie niewydolności serca mało prawdopodobnym;
2) w przypadku nieostrych objawów wartości BNP < 35 pg/ml lub Nt-proBNP < 125 pg/ml czynią rozpoznanie HF mało prawdopodobnym;
3) w przypadku osób z ostrymi objawami wartości dla BNP < 100 pg/mL, dla Nt-pro BNP < 400 pg/ml lub MRpro-ANP < 120 pmol/L czynią rozpoznanie niewydolności serca bardzo mało prawdopodobnym;
4) w przypadku nieostrych objawów wartości BNP < 55 pg/ml lub Nt-proBNP < 300 pg/ml czynią rozpoznanie HF mało prawdopodobnym;
5) w przypadku nieostrych objawów wartości BNP < 25 pg/ml lub Nt-proBNP < 125 pg/ml czynią rozpoznanie HF mało prawdopodobnym.
Prawidłowa odpowiedź to:
Pytanie 112
Zgodnie z nowymi wytycznymi dotyczącymi postępowania w ostrej i przewlekłej HF z 2012 roku lekiem pierwszego wyboru w celu kontroli częstości komór u chorych z migotaniem przedsionków i skurczową niewydolnością serca jest:
Pytanie 113
Które z poniżej wymienionych leków mogą być stosowane u chorych ze skurczową niewydolnością serca i objawami wysiłkowej dusznicy bolesnej?
Pytanie 114
Typowym objawem podmiotowym niewydolności serca jest:
Pytanie 115
Do częstych nieprawidłowości w badaniach laboratoryjnych u osoby z niewydolnością serca należy:
Pytanie 116
W niewydolności serca nie należy stosować:
1) tiazolidinedionów; 4) werapamilu;
2) inhibitorów COX-2 (koksybów); 5) inhibitorów reniny.
3) amlodipiny;
Prawidłowa odpowiedź to:
Pytanie 117
Według nowych zaleceń dotyczących terapii niewydolności serca, stymulację resynchronizującą zaleca się w III i ambulatoryjnie w IV klasie NYHA u osoby z trwale obniżoną frakcją wyrzucania (EF) lewej komory i rytmem zatokowym, mającej objawy niewydolności serca pomimo optymalnej farmakoterapii, przy:
Pytanie 118
Stymulację resynchronizującą można również rekomendować w II klasie niewydolności serca wg skali NYHA, ale tylko:
Pytanie 119
W celu kontroli częstoliwości rytmu komór u pacjentów z niewydolnością serca i przetrwałym/utrwalonym migotaniem przedsionków można stosować różne leki, zachowując z reguły następującą kolejność kroków terapeutycznych:
Pytanie 120

