Wyszukaj egzamin lub pytanie
Egzamin PES Choroby płuc / wiosna 2021
120 pytań
Pytanie 1
Wskaż prawdziwe stwierdzenie dotyczące mepolizumabu:
Pytanie 2
Antybiotykoterapia u chorych na pozaszpitalne zapalenie płuc przyjętych do szpitala:
Pytanie 3
Wskaż fałszywe stwierdzenie dotyczące pozaszpitalnego zapalenia płuc wywołanego przez Streptococcus pneumoniae:
Pytanie 4
W celu ustalenia czynnika etiologicznego u chorych z pozaszpitalnym zapaleniem płuc zaleca się:
Pytanie 5
U 70-letniego chorego lekarz rodzinny rozpoznał zapalenie płuc. Chory jest w pełnym kontakcie słowno-logicznym. W badaniu przedmiotowym stwierdzono tachypnoe 30 oddechów/minutę, ciśnienie tętnicze 85/60 mmHg. Prawidłowe jest:
Pytanie 6
Według zaleceń ATS/IDSA z 2019 r. badanie bakteriologiczne plwociny wskazane jest u chorych na zapalenie płuc w przypadku:
Pytanie 7
Niezwłocznej interwencji lekarskiej wymagają ci chorzy z zaostrzeniem astmy obciążeni wysokim ryzykiem zgonu, którzy:
Pytanie 8
Leczenie przewlekłej astmy podczas pandemii COVID-19:
Pytanie 9
Wskaż prawdziwe stwierdzenie dotyczące długo działających β2-agonistów wziewnych (LABA) stosowanych w leczeniu astmy:
Pytanie 10
Wskaż prawdziwe stwierdzenia dotyczące alergicznej aspergilozy oskrzelowo-płucnej (AAOP): 1) jest spowodowana zakażeniem oskrzeli przez grzyb Aspergillus fumigatus, u chorych na astmę atopową lub na mukowiscydozę, 2) cechuje się występowaniem nacieków eozynofilowych w płucach oraz w postaci przewlekłej obecnością proksymalnych rozstrzeni oskrzeli, 3) leczenie polega na stosowaniu dużych dawek kortykosteroidów w postaci wziewnej, 4) bytowanie grzyba w oskrzelach pobudza wydzielanie przeciwciał klasy IgE i IgG, 5) nie stwierdza się eozynofilii krwi obwodowej.
Pytanie 11
Wskaż prawdziwe stwierdzenia dotyczące rozlanego krwawienia pęcherzykowego (diffuse alveolar hemorrhage, DAH): 1) najczęściej występuje w przebiegu układowych zapaleń naczyń lub chorób tkanki łącznej, 2) w tomografii komputerowej wysokiej rozdzielczości (TKWR) występują zmiany typu mlecznego szkła lub zagęszczeń pęcherzykowych, 3) w nawracających DAH obecne są w badaniu spirometrycznym cechy restrykcji, a także występuje zmniejszenie transferu płucnego dla tlenku węgla (TLCO), 4) w DAH nie wykonuje się bronchoskopii, 5) w leczeniu nie stosuje się nigdy kortykosteroidów, tylko przetaczanie koncentratu krwinek płytkowych lub mrożonego osocza.
Pytanie 12
Wskaż prawdziwe stwierdzenia dotyczące szczepienia przeciwko grypie i zakażeniom pneumokokowym: 1) Szczepieniom przeciwko grypie podlegają kobiety planujące ciążę lub ciężarne bez względu na stan zaawansowania ciąży, w okresie poporodowym, karmiące piersią. 2) Przeciwciała ochronne antyhemaglutyninowe i antyneuraminidazowe w organizmie człowieka wytwarzane są po ponad 30 dniach od zaszczepienia szczepionką przeciwgrypową, a utrzymują się niemal przez cały rok. 3) Zaostrzenie POChP jest bardzo często następstwem zakażeń pneumokokowych i grypowych. 4) U chorych na astmę, POChP u palaczy tytoniu należy stosować szczepionkę 13-walentną skoniugowaną z białkiem nośnikowym. 5) U pacjenta, który otrzymał szczepionkę 13-walentną, nie wolno stosować szczepionki 23-walentnej i odwrotnie.
Pytanie 13
Wskaż prawdziwe stwierdzenia dotyczące zespołu zarostowego zapalenia oskrzelików (BOS - bronchitis obliterans syndrome): 1) może rozwijać się po przeszczepieniu płuca, serca lub komórek krwiotwórczych, 2) występuje zwykle po upływie roku od transplantacji, 3) po transplantacji, BOS rozpoznaje się bez biopsji tylko na podstawie zmniejszenia wskaźnika FEV1 utrzymującego się 2-3 tygodnie, 4) BOS powinien być długotrwale leczony dużymi dawkami kortykosteroidów, 5) czynniki zewnętrzne, takie jak zanieczyszczenie powietrza i zakażenia, nie zwiększają ryzyka wystąpienia lub pogorszenia przebiegu BOS.
Pytanie 14
Wskaż prawdziwe stwierdzenia dotyczące międzybłoniaka opłucnej: 1) około 50-60% międzybłoniaka opłucnej to postać nabłonkowa, 2) średni wiek rozpoznania nowotworu wynosi około 60 lat, 4) rozpoznanie się na badaniu histologicznym wycinka z guza pobranego drogą wideotorakoskopii.
Pytanie 15
Wskaż prawdziwe stwierdzenia dotyczące ostrego uszkodzenia płuc związanego z używaniem papierosów elektronicznych (EVALI): 1) jednym z kryteriów rozpoznania EVALI jest stosowanie e-papierosów w ciągu < 90 dni przed rozpoczęciem choroby oraz zmiany naciekowe w płucach w badaniu RTG, 2) najczęstsze objawy EVALI to duszność, kaszel, ból w klatce piersiowej, gorączka, dreszcze, krwioplucie, 3) w EVALI nie dochodzi do rozwoju niewydolności oddechowej, 4) leczenie w cięższych przypadkach polega na stosowaniu kortykosteroidów systemowych, 5) w większości przypadków rozpoznania EVALI stwierdza się zakażenie wirusem grypy oraz innymi wirusami zakażającymi układ oddechowy.
Pytanie 16
Wskaż prawdziwe stwierdzenia dotyczące leków antyfibrotycznych w leczeniu idiopatycznego włóknienia płuc (IPF): 1) Działanie pirfenidonu może wynikać z hamowania profibrotycznych prozapalnych cytokin takich jak: IL-6 i IL-10, IL-1α, TNF-α, TGF-β. 2) Obecnie nie zaleca się jednoczasowego stosowania pirfenidonu i nintedanibu. 3) Leczenie antyfibrotyczne należy stosować tylko u chorych z dużym zmniejszeniem parametrów czynnościowych układu oddechowego. 4) Progresja choroby stanowi wskazanie do zakończenia leczenia antyfibrotycznego. 5) W przypadku wystąpienia istotnej nietolerancji leczenia można dokonać zamiany jednego leku antyfibrotycznego na inny lek antyfibrotyczny.
Pytanie 17
Wskaż cechy wzorca radiologicznego zwykłego śródmiąższowego zapalenia płuc (UIP) w badaniu tomografii komputerowej o wysokiej rozdzielczości (HRCT): 1) najważniejsze dla rozpoznania UIP są zmiany o charakterze „plastra miodu”, 2) występują liczne mikroguzki w środkowej części zrazika, 3) zmiany typowo umiejscowione są podopłucnowo przypodstawnie, 4) dystrybucja zmian jest okołooskrzelowa i okołonaczyniowa, 5) występują obszary zmian siateczkowatych z rozstrzeniami oskrzeli i oskrzelików z pociągania.
Pytanie 18
Wskaż prawdziwe stwierdzenia dotyczące diagnozowania idiopatycznego włóknienia płuc (IPF) zwykłego śródmiąższowego zapalenia płuc (UIP): 1) warunkiem rozpoznania IPF jest stwierdzenie tzw. wzorca radiologicznego lub histopatologicznego UIP, 2) 'złotym standardem' mikroskopowego rozpoznania IPF i UIP jest chirurgiczna biopsja płuca, 3) u każdego chorego z podejrzeniem IPF należy wykonać płukanie oskrzelikowo-pęcherzykowe (BAL), 4) IPF w fazie początkowej daje niecharakterystyczne objawy kliniczne, powodując, że do rozpoznania IPF dochodzi dopiero po kilku latach od momentu wystąpienia tych objawów, 5) u każdego chorego z podejrzeniem IPF należy oznaczyć w surowicy stężenie swoistych immunoglobulin (precypityn) w kierunku zapalenia płuc z nadwrażliwości (AZPP).
Pytanie 19
Wskaż prawdziwe stwierdzenia dotyczące obrazu klinicznego i leczenia zapalenia płuc z nadwrażliwości HP (AZPP): 1) ostra postać HP rozwija się w ciągu 2-9 godzin po ekspozycji na antygen, a objawy to duszność, dreszcze, podwyższona ciepłota ciała, ból mięśni i stawów, 2) w wyniku przewlekłego narażenia na antygen w małym stężeniu rozwija się przewlekła, nieodwracalna postać choroby, 3) w ostrej postaci nie obserwuje się zmian w tomografii komputerowej wysokiej rozdzielczości, 4) w postaci przewlekłej utrzymują się przeciwciała precypitujące, zwiększone stężenie IgG, wartości wskaźników ostrych mogą być nieznacznie zwiększone, 5) w postaci ostrej przewlekłej leczenie polega tylko na eliminacji narażenia na antygen.
Pytanie 20
Wskaż prawdziwe stwierdzenia dotyczące zapalenia płuc z nadwrażliwości HP (wcześniej określane jako ostre alergiczne zapalenie pęcherzyków płucnych AZPP): 1) W patogenezie rozwoju HP bierze udział reakcja alergiczna typu III (Arthusa) z wytworzeniem precypityn w klasie IgG i IgM z powstaniem kompleksu antygen-przeciwciało, aktywacją dopełniacza, a także reakcja typu IV oraz typu zależna od IgE. 2) W HP dochodzi do rozwoju ziarniniaków w wyniku nasilonego wytwarzania interferonu gamma. 3) HP rozwija się u pracowników narażonych na pył organiczny. 4) W HP nie dochodzi do rozwoju włóknienia płuc. 5) W materiale z płukania oskrzeli (BAL) w postaci ostrej stwierdza się zwiększenie liczby komórek, są to limfocyty CD4+ i eozynofile.
Pytanie 21
Wskaż prawdziwe stwierdzenia dotyczące badań diagnostycznych w wykrywaniu COVID-19 oraz postępowania terapeutycznego: 1) w badaniu RTG klatki piersiowej stwierdza się obszary matowej szyby umiejscowione głównie w obszarach podopłucnowych tylnych segmentach, 2) radiologiczne cechy zapalenia płuc wywołanego przez SARS-CoV-2 traktowane są jako swoiste dla tej infekcji, 3) do badań diagnostycznych u pacjentów ambulatoryjnych należy uzyskiwać wymaz lub popłuczyny z nosogardła oraz z jamy ustno-gardłowej, 4) ujemne wyniki badań serologicznych nie mogą być stosowane jako podstawa rozpoznania zakażenia wirusem SARS-CoV-2, 5) u chorych na astmę i COVID-19 należy odstawić wziewne kortykosteroidy.
Pytanie 22
Wskaż prawdziwe stwierdzenia dotyczące przebiegu COVID-19: 1) najczęstsze kliniczne objawy COVID-19 to gorączka (około 90%), kaszel (około 60%), duszność (około 46%), 2) bardzo często występują objawy nieżytu górnych dróg oddechowych, takie jak katar, ból gardła, 3) u około 30% chorych leczonych w oddziałach intensywnej terapii dochodzi do rozwoju ostrej niewydolności oddechowej (ARDS), 4) badanie metodą tomografii komputerowej pozwala na rozpoznanie zapalenia płuc tylko wtedy, kiedy zmiany są widoczne na radiogramie, 5) w chorobie o ciężkim przebiegu może dojść do ostrej niewydolności serca, ostrej niewydolności nerek, wstrząsu.
Pytanie 23
Wskaż prawdziwe stwierdzenia dotyczące diagnozowania zakażenia wirusem SARS-CoV-2: 1) u zdecydowanej większości chorych objawowych okres inkubacji wirusa wynosi 2-12 dni, 2) WHO do ustalenia rozpoznania, jako złoty standard zaleca stosować testy amplifikacji kwasu nukleinowego, które wykrywają RNA wirusa stosując reakcję łańcuchowej polimerazy w czasie rzeczywistym z odwrotną transkrypcją (RT-PCR), 3) testy wykrywające przeciwciała przeciwko wirusowi pozwalają wykryć zakażenie w ostrej fazie, 4) testy antygenowe wykrywają antygen SARS-CoV-2, fragment białka powierzchniowego, 5) testy antygenowe to jakościowe testy immunochromatograficzne tzw. kasetkowe, które charakteryzują się dużą czułością i dużą swoistością.
Pytanie 24
Wskaż prawdziwe stwierdzenia dotyczące zaostrzenia astmy: 1) czynniki nasilające objawy zwiększające ryzyko zaostrzenia to niestosowanie się chorego do zaleconego leczenia, nieprawidłowa technika inhalacji, palenie tytoniu, narażenie na alergeny, 2) lekami pierwszego wyboru w leczeniu zaostrzeń są β-agonisty podani z inhalatora z przystawką, 3) kortykosteroidy podawane ogólnoustrojowo należy stosować w leczeniu wszystkich zaostrzeń astmy oprócz najlżejszych, 4) metyloksantyny krótko działające podane dożylnie są stosowane w ciężkim zaostrzeniu, ponieważ powodują dodatkowe rozszerzenie oskrzeli, 5) w zaostrzeniach astmy kortykosteroidy należy stosować tylko dożylnie.
Pytanie 25
Wskaż prawdziwe stwierdzenia dotyczące astmy i chorób współistniejących: 1) u osób otyłych uzyskanie kontroli astmy jest trudniejsze, ale redukcja masy ciała nie poprawia kontroli astmy, 2) zaburzenia lękowe i depresja dotyczą dużego odsetka chorych, co wiąże się z większym nasileniem objawów oraz gorszą jakością życia, 3) leczenie nieżytu nosa i zatok przynosowych zmniejsza objawy ze strony nosa, ale prawdopodobnie nie poprawia kontroli astmy, 4) chorych z chorobą dróg oddechowych zaostrzaną przez aspirynę należy skierować do specjalistycznego ośrodka w celu diagnostyki i wdrożenia odpowiedniego leczenia, 5) alergiczna aspergiloza oskrzelowo-płucna wymaga leczenia tylko wziewnymi kortykosteroidami.
Pytanie 26
Wskaż prawdziwe stwierdzenia dotyczące astmy trudnej i ciężkiej: 1) Astma trudna to ta, która pozostaje niekontrolowana pomimo leczenia 4. lub 5. stopnia lub wymagająca takiego leczenia w celu utrzymania dobrej kontroli. 2) Zaleca się zwiększanie dawki wziewnego kortykosteroidu dopiero wówczas, gdy w ciągu około 3 miesięcy nie osiągnie się kontroli astmy. 3) Dodatkowe metody leczenia u chorych na astmę ciężką to przeciwciała monoklonalne przeciwko IgE, IL-5, kortykosteroidy doustne, tiotropium, termoplastyka oskrzeli. 4) Nawet jeśli astma trudna jest w pełni kontrolowana, to nie należy zmniejszać stosowanego intensywnego leczenia. 5) Leczenia biologicznego nie należy przerywać nawet w razie braku odpowiedzi.
Pytanie 27
Wskaż prawdziwe stwierdzenia dotyczące postępowania w astmie podczas ciąży: 1) podczas ciąży u 1/3 kobiet dochodzi do pogorszenia kontroli astmy, 2) zaostrzenia astmy należy leczyć krótko działającymi β-agonistami podawanymi przez spacer, kortykosteroidami ogólnoustrojowymi i tlenem, aby utrzymać SpO2 > 95%, 3) wziewne kortykosteroidy powinny być stosowane we wszystkich stopniach kontroli astmy przewlekłej, 4) podczas ciąży, gdy astma jest dobrze kontrolowana, to można odstawić wszystkie leki przeciwastmatyczne, w tym wziewne kortykosteroidy, 5) u chorych na ciężką astmę alergiczną należy natychmiast rozpocząć leczenie omalizumabem.
Pytanie 28
Wskaż prawdziwe stwierdzenia dotyczące badań wskaźników wentylacji w astmie: 1) prawidłowa wartość wskaźników wentylacji nie wyklucza astmy, 2) dodatni test odwracalności obturacji charakteryzuje się poprawą FEV1 lub FVC wynoszącą co najmniej 12% w stosunku do wartości wyjściowej lub >200 ml, 3) w każdej postaci astmy po podaniu leku rozkurczowego lub wziewnego kortykosteroidu może nastąpić normalizacja wskaźników wentylacji, 4) nadreaktywność oskrzeli jest cechą, która znika po uzyskaniu dobrej kontroli astmy, 5) w astmie wartość szczytowego przepływu wydechowego (PEF) charakteryzuje się zwiększoną dobową zmiennością, której stopień odpowiada stopniowi kontroli astmy.
Pytanie 29
Wskaż prawdziwe stwierdzenia dotyczące przyczyn rozwoju i diagnozowania POChP: 1) palenie papierosów w niewielkiej liczbie 5 - 10 dziennie znamiennie przyspiesza tempo utraty czynności płuc i efekt ten jest podobny jak w przypadku większej liczby wypalanych papierosów, 2) wskaźnik FEV1/FVC po inhalacji leku rozkurczającego oskrzela wynoszący 0,7 stanowi kryterium rozpoznania POChP i świadczy o nieodwracalności obturacji, 3) do bezpośrednich przyczyn obturacji należą zmiany zapalne w ścianie oskrzelików oraz utrata przyczepów przegród międzypęcherzykowych do zewnętrznych ścian oskrzelików małych oskrzeli oraz skurcz mięśni gładkich, 4) zmiany patomorfologiczne w oskrzelach to utrata rzęsek, defragmentacja komórek nabłonka i depozycja kolagenu w błonie podstawnej, 5) nasilenie objawów podmiotowych ocenia się na podstawie testu 6-minutowego marszu.
Pytanie 30
Wskaż prawdziwe stwierdzenia dotyczące zaostrzeń przewlekłej obturacyjnej choroby płuc (POChP): 1) u chorych z 2-3 zaostrzeniami w ciągu ostatniego roku lub 2-1 hospitalizacji można zastosować azytromycynę przez 6-12 miesięcy w dawce 500 mg 3 x tygodniowo lub 250 mg codziennie, 2) antybiotykoterapię należy stosować w zaostrzeniach co najmniej przez 12 dni, 3) u chorych z zaostrzeniem POChP leczonych szpitalnie należy włączyć suplementację witaminy D, jeśli stwierdzi się jej niedobór, 4) czynnikami ryzyka zakażenia przez Pseudomonas aeruginosa są niedawna hospitalizacja, częsta antybiotykoterapia (2-4 x w roku), ciężki przebieg zaostrzenia, wyhodowanie Pseudomonas aeruginosa w czasie poprzedniego zaostrzenia, 5) kortykoterapię doustną lub dożylną należy stosować tak długo jak antybiotyk, czyli > 12 dni.
Pytanie 31
Wskaż prawdziwe stwierdzenia dotyczące przewlekłego stosowania kortykosteroidów w POChP: 1) u chorych z grupy B należy stosować długo działające leki przeciwcholinergiczne łącznie z wziewnymi kortykosteroidami, 2) zastosowanie wziewnych kortykosteroidów należy rozważyć, gdy chory przebył hospitalizację z powodu zaostrzenia POChP 2-3/rok umiarkowane zaostrzenia, przy współistnieniu astmy, 3) terapia trójlekowa w porównaniu ze stosowaniem 1 lub 2 leków rozkurczających oskrzela zmniejsza ryzyko występowania zaostrzeń, ale zwiększa ryzyko zapalenia płuc, 4) u chorych z grupy D należy przewlekle stosować małe dawki kortykosteroidów systemowych, 5) zakresy liczby eozynofilów we krwi pomocne przy podejmowaniu decyzji o włączeniu wziewnych kortykosteroidów wynoszą <100/μl oraz >300/μl.
Pytanie 32
Wskaż prawdziwe stwierdzenia dotyczące POChP jako systemowej choroby zapalnej: 1) W procesie zapalnym w POChP biorą udział makrofagi, neutrofile, limfocyty Th1, Th17, a u chorych z cechami astmy także eozynofile, limfocyty Th2. 2) Markerem zapalenia jest jedynie czynnik martwicy nowotworu α (TNFα). 3) Chorzy na POChP nie mogą być przewlekle leczeni inhibitorami konwertazy angiotensyny, ponieważ leki te zwiększają siłę mięśni oddechowych. 4) U chorych hospitalizowanych z powodu zaostrzenia POChP należy rozważyć leczenie przeciwzakrzepowe z powodu zwiększonej gotowości prozakrzepowej. 5) U około 20% chorych na ciężką, umiarkowaną, lekką postać POChP dochodzi do rozwoju raka płuca z powodu przewlekłego zapalenia i stresu oksydacyjnego.
Pytanie 33
Wskaż prawdziwe stwierdzenia dotyczące nałogu palenia tytoniu: 1) Tempo pogarszania się czynności płuc u byłych palaczy pozostaje szybsze niż u nigdy niepalących; powraca do normy dopiero po upływie 20-30 lat od zerwania z nałogiem. 2) Obligatoryjnie leczenie farmakologiczne należy zastosować u palaczy silnie uzależnionych (6 punktów w kwestionariuszu Fagerströma). 3) Nie należy podawać łącznie plastra i krótko działających form terapii nikotynozastępczej, np. gum. 4) Palenie nawet niewielkiej liczby papierosów (< 5/dziennie) znamiennie przyspiesza tempo utraty czynności płuc, podobnie jak w przypadku palenia większej liczby papierosów. 5) Po zastosowaniu interwencji minimalnej całkowite zaprzestanie palenia (abstynencję przez rok) uzyskuje się u około 2% palących.
Pytanie 34
Wskaż fałszywe stwierdzenia dotyczące przezskórnej kapnometrii: 1) Przebudzenia związane z wysiłkiem oddechowym stanowią wskazanie do monitorowania stężeń CO2 za pomocą przezskórnej kapnometrii, 2) Nie ma zastosowania w monitorowaniu skuteczności leczenia za pomocą koncentratora tlenowego w warunkach domowych, 3) Może stanowić alternatywną metodę pomiaru dla inwazyjnej gazometrii krwi z płatka ucha, 4) Ma zastosowanie w monitorowaniu stężenia CO2 w każdej fazie obturacyjnego bezdechu sennego, 5) Z uwagi na dużą zmienność wyników nie ma zastosowania u chorego ze współistniejącym centralnym obturacyjnym bezdechem sennym.
Pytanie 35
U chorej przyjmującej leki moczopędne z powodu nadciśnienia tętniczego uzyskano następujący wynik badania gazometrii krwi tętniczej: pH 7,48, pCO2 28,4 mmHg, pO2 55,8 mmHg, HCO3 22,9 mmol/l, BE -1,7 mmol/l. Wynik badania: 1) pozwala na rozpoznanie zasadowicy metabolicznej nieskompensowanej, 2) charakteryzuje zasadowicę oddechową nieskompensowaną, 3) uzasadnia sprowokowanie wymiotów, 4) może być wynikiem pourazowego bólu, 5) stanowi wskazanie do wywołania hiperwentylacji stanowiącej mechanizm wyrównawczy.
Pytanie 36
Wskaż prawdziwe stwierdzenia dotyczące wykonanych badań czynnościowo-wychodzących u pacjenta skarżącego się na duszność przy większym wysiłku, okresowo występujący suchy kaszel: 1) umiarkowana obturacja oskrzeli, 2) podwyższony całkowity opór dróg oddechowych, 3) współwystępowanie umiarkowanie ciężkiej obturacji i łagodnej restrykcji, 4) rozdęcie płuc, 5) umiarkowana restrykcja.
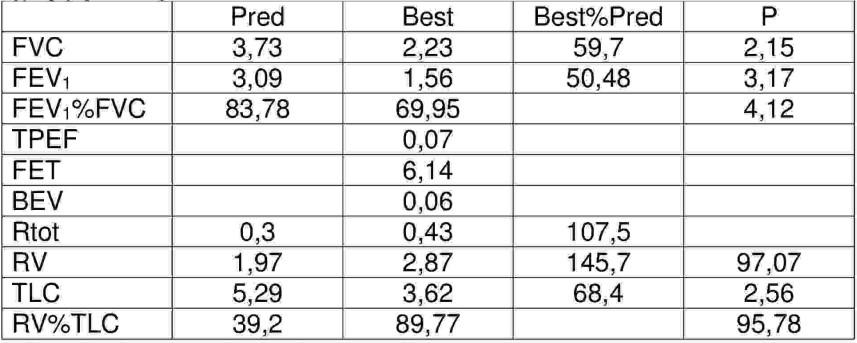
Pytanie 37
Wskaż fałszywe stwierdzenia dotyczące wyników badań czynnościowych uzyskanych u hodowcy gołębi, zgłaszającego od ponad roku duszność w czasie wysiłku: 1) umiarkowanym zaburzeniom zdolności dyfuzyjnej płuc dla CO towarzyszy restrykcja, 2) rozdęcie płuc, 3) restrykcja ciężkiego stopnia, 4) umiarkowanej restrykcji towarzyszą zaburzenia zdolności dyfuzyjnej płuc dla CO umiarkowanego stopnia, 5) zaburzenia zdolności dyfuzyjnej płuc dla CO umiarkowanego stopnia.
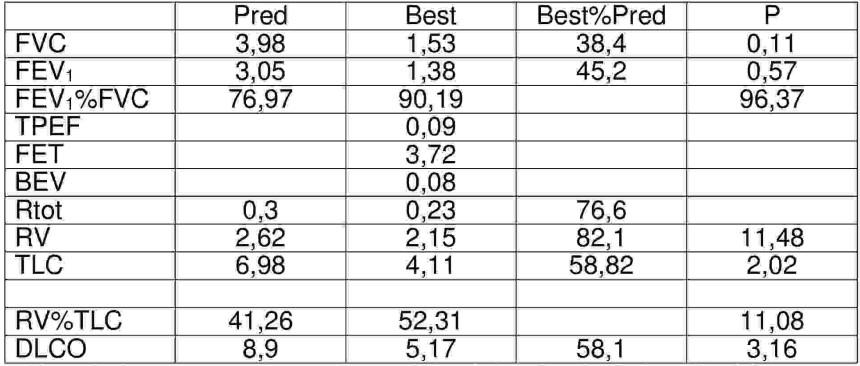
Pytanie 38
Wskaż fałszywe stwierdzenia dotyczące wyników badań czynnościowych wykonanych u chorego przed planowaną koronarografią: 1) zaburzenia zdolności dyfuzyjnej płuc dla CO łagodnego stopnia, obturacja oskrzeli, 2) restrykcja umiarkowanego stopnia i łagodna obturacja oskrzeli, 3) łagodna restrykcja, rozdęcie płuc, 4) obturacja oskrzeli, podwyższony całkowity opór dróg oddechowych, 5) zaburzenia zdolności dyfuzyjnej płuc dla CO łagodnego stopnia, restrykcja.
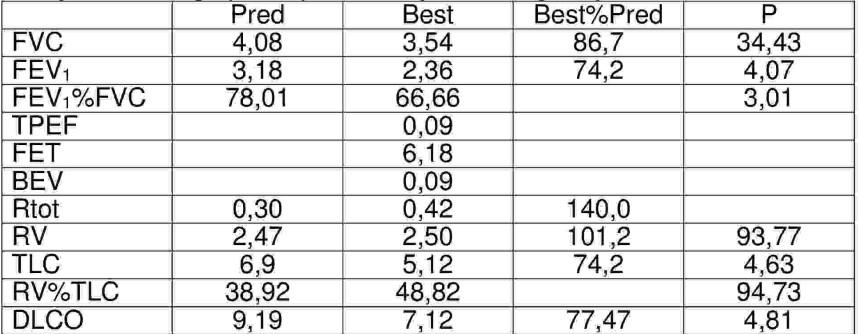
Pytanie 39
Wskaż prawdziwe stwierdzenia dotyczące przezskórnej pulsoksymetrii: 1) docelowy zakres saturacji w ostrej niewydolności oddechowej u chorych na POChP wynosi 94-98%, 2) spadek saturacji < 88% w teście 6-minutowego chodu u chorego na UIP stanowi kryterium do skierowania do ośrodka transplantacji płuc, 3) docelowy zakres saturacji w przewlekłej niewydolności oddechowej bez retencji CO2 wynosi 94-98%, 4) docelowy zakres saturacji w ostrej niewydolności oddechowej u chorych na POChP wynosi 88-92%, 5) docelowy zakres saturacji w przewlekłej niewydolności oddechowej bez retencji CO2 wynosi 88-92%.
Pytanie 40
Wskaż fałszywe stwierdzenie dotyczące testu 6-minutowego marszu:
Pytanie 41
Wskaż fałszywe stwierdzenie dotyczące pomiaru pojemności dyfuzyjnej płuc dla tlenku węgla (DLCO):
Pytanie 42
Wskaż fałszywe stwierdzenie dotyczące oscylometrii impulsowej:
Pytanie 43
Wskaż prawdziwe stwierdzenie dotyczące testu 6-minutowego marszu:
Pytanie 44
Które z wymienionych poniżej sytuacji klinicznych stanowią wskazanie do leczenia operacyjnego odmy opłucnowej? 1) drugi epizod odmy po tej samej stronie, 2) praca w zawodzie pilota, nurka lub trębacza, 3) pierwszy epizod odmy okołomiesiączkowej, 4) liczne pęcherze rozedmowe w TK klatki piersiowej, 5) nieskuteczne leczenie drenażem opłucnej.
Pytanie 45
68-letnia chora jest od 3 dni leczona drenażem z powodu odmy opłucnowej samoistnej lewostronnej. Kiedy u chorej można usunąć dren z jamy opłucnej? 1) gdy czas drenażu będzie wynosił przynajmniej 5 dni, 2) gdy przeciek powietrza występuje wyłącznie przy nasilonym kaszlu, 3) gdy nie stwierdza się przecieku powietrza w drenie, 4) gdy w zdjęciu RTG klatki piersiowej nie stwierdza się cech odmy, 5) gdy w TK klatki piersiowej nie stwierdza się cech odmy.
Pytanie 46
Które z poniższych stwierdzeń dotyczących odmy katamenialnej są prawdziwe? 1) dotyczy najczęściej kobiet między 20. a 40. rokiem życia, 2) sporadycznie może występować w czasie hormonoterapii raka piersi u mężczyzn, 3) obraz TK klatki piersiowej charakteryzuje się występowaniem licznych, dużych pęcherzy rozedmowych, 4) leczeniem zmniejszającym częstość nawrotów może być antykoncepcja hormonalna, 5) leczenie operacyjne wiąże się z wyższym ryzykiem nawrotów niż w przypadku typowej odmy samoistnej.
Pytanie 47
74-letnia kobieta zgłosiła się do Szpitalnego Oddziału Ratunkowego z powodu duszności. Pacjentka do tej pory nie chorowała. Na podstawie badania przedmiotowego rozpoznano odmę opłucnową, w RTG klatki piersiowej płaszcz odmy obejmuje całe płuco prawe i ma grubość około 4 cm. Jakie jest właściwe postępowanie w tym przypadku?
Pytanie 48
U 67-letniej pacjentki przed planowaną przednią resekcją odbytnicy z powodu raka jelita grubego założono kontakt centralny przez żyłę podobojczykową lewą. Kilka godzin po zabiegu pacjentka zgłosiła duszność. W badaniu przedmiotowym nad lewą połową klatki piersiowej stwierdzono szmer pęcherzykowy, ściszony odgłos opukowy, nadmiernie jawny. Które z niżej wymienionych jest najbardziej prawdopodobnym rozpoznaniem w przedstawionej sytuacji?
Pytanie 49
Do zespołów paranowotworowych raka płuca należą: 1) zespół Bazexa, 2) zespół Cushinga, 3) zespół Lambert-Eatona, 4) zespół Acanthosis nigricans, 5) zespół Schwartz-Barttera.
Pytanie 50
Najczęstszą postacią centralnego bezdechu sennego (CBS) jest:
Pytanie 51
Stosowanie domowego leczenia tlenem (DLT) u chorych na POChP bez hipoksemii w badaniu gazometrycznym:
Pytanie 52
U pacjenta z czynnikami ryzyka hiperkapnii w czasie tlenoterapii domowej docelowa SpO2 wynosi:
Pytanie 53
Domowe leczenie tlenem (DLT) jest wskazane u pacjenta z:
Pytanie 54
Nieinwazyjna wentylacja mechaniczna jest przeciwwskazana: 1) w przypadku odmy leczonej drenażem ssącym, 2) u chorego po zabiegu operacyjnym na górnym odcinku przewodu pokarmowego, 3) u pacjenta z zaburzeniami połykania, 4) u pacjenta z zaburzeniami świadomości, 5) u pacjenta z niekontrolowanym nadciśnieniem tętniczym.
Pytanie 55
Wskazaniami do zastosowania nieinwazyjnej wentylacji mechanicznej (NWM) ze wskazań ostrych są: 1) obrzęk płuc ze wstrząsem kardiogennym, 2) ciężkie zaostrzenie astmy z niewydolnością oddechową, 3) zaostrzenie hiperkapnicznej niewydolności oddechowej w przebiegu kifoskoliozy, 4) zaostrzenie POChP przebiegające z hiperkapnią i kwasicą oddechową, 5) zaostrzenie niewydolności oddechowej w przebiegu zespołu hipowentylacji otyłych przebiegające z PaCO2 > 45 mmHg.
Pytanie 56
Wskaż prawdziwe stwierdzenie dotyczące nieinwazyjnej wentylacji mechanicznej (NWM) u chorych na zapalenie płuc spowodowane SARS-CoV-2:
Pytanie 57
Wskazaniem do wdrożenia nieinwazyjnej wentylacji mechanicznej (NWM) dwupoziomowym dodatnim ciśnieniem w warunkach domowych jest:
Pytanie 58
Do powikłań nieinwazyjnej wentylacji mechanicznej (NWM) zalicza się: 1) otarcia skóry twarzy, 2) zapalenie spojówek, 3) rozdęcie żołądka, uraz ciśnieniowy płuc, 4) hipotensję.
Pytanie 59
Wskaż prawdziwe stwierdzenia dotyczące domowego leczenia tlenem (DLT): 1) należy dążyć do uzyskania PaO2 > 75 mmHg, 2) w czasie wysiłku fizycznego należy zwiększyć przepływ tlenu o 1 l/min w stosunku do stosowanego w spoczynku, 3) w czasie snu należy zmniejszyć przepływ tlenu o 1 l/min w stosunku do stosowanego w czasie czuwania, 4) chory powinien przyjmować tlen przez przynajmniej 15 godzin/dobę, 5) chory powinien przyjmować tlen przez przynajmniej 12 godzin/dobę.
Pytanie 60
U pacjenta zakwalifikowanego do domowego leczenia tlenem (DLT) po hospitalizacji z powodu zaostrzenia POChP:
Pytanie 61
Wskazaniem do terapii CPAP (continuous positive airway pressure) w leczeniu obturacyjnego bezdechu sennego jest: 1) RDI 15-30 u chorego z nasiloną sennością dzienną, 2) RDI >30, 3) RDI 5-15 u chorego ze współistniejącymi chorobami układu sercowo-naczyniowego, 4) RDI 0-5 u chorego z nasilonym chrapaniem, 5) RDI 5-15 u chorego z depresją.
Pytanie 62
W badaniu polisomnograficznym bezdech obturacyjny charakteryzuje się:
Pytanie 63
Wskaż prawdziwe stwierdzenia dotyczące leczenia zespołu hipowentylacji otyłych (ZHO): 1) należy dążyć do trwałej redukcji masy ciała, 2) podstawową metodą leczenia jest tlenoterapia w czasie snu, 3) u chorych ze współwystępowaniem ZHO i ciężkiego obturacyjnego bezdechu sennego należy rozpocząć leczenie od CPAP, 4) u chorych z ZHO bez cech obturacyjnego bezdechu sennego wskazane jest leczenie nieinwazyjną wentylacją mechaniczną, 5) u chorych z ZHO bez ciężkich chorób współistniejących metodą z wyboru jest leczenie autoCPAP.
Pytanie 64
U otyłego pacjenta z POChP i nadciśnieniem tętniczym rozpoznano obturacyjny bezdech senny umiarkowanego stopnia. Właściwym postępowaniem będzie: 1) zalecenie redukcji masy ciała, 2) konsultacja laryngologiczna - ocena możliwości leczenia operacyjnego, 3) leczenie protezą powietrzną autoCPAP, 4) leczenie protezą powietrzną CPAP, 5) leczenie farmakologiczne - teofilina, acetazolamid.
Pytanie 65
W toczniu odmrozinowym w przebiegu sarkoidozy mogą wystąpić stwardniałe, zniekształcające nacieki, zmiany guzkowe na: 1) skórze nosa z destrukcją kości nosa, 2) skórze klatki piersiowej, 3) skórze rąk i podudzi, 4) skórze policzków, ust, uszu, 5) błonie śluzowej nosogardzieli.
Pytanie 66
Jaka powinna być początkowa dawka prednizonu w leczeniu sarkoidozy płuc?
Pytanie 67
Sarkoidozę należy różnicować z: 1) chłoniakiem, 2) gruźlicą, 3) atypowymi mykobakteriozami, 4) AZPP, 5) toksoplazmozą.
Pytanie 68
Jaka powinna być dawka prednizonu w leczeniu nawrotu sarkoidozy?
Pytanie 69
Rumień guzowaty może wystąpić w: 1) zakażeniu Chlamydią, 2) chorobie Leśniowskiego-Crohna, 3) sarkoidozie, 4) gruźlicy, 5) mononukleozie.
Pytanie 70
Wskazaniem do przeszczepienia płuc u chorego na POChP jest:
Pytanie 71
Nieinwazyjna wentylacja mechaniczna w schyłkowym okresie choroby oskrzelowo-płucnej u chorego na mukowiscydozę: 1) nie jest stosowana, 2) może stanowić pomost do przeszczepienia płuc, 3) może być stosowana jako składowa opieki hospicyjnej, 4) nie powinna być stosowana, jeśli pacjent nie znajduje się na aktywnej liście oczekujących na transplantację płuc, 5) jest przeciwwskazana ze względu na duże ilości wydzieliny produkowanej w drogach oddechowych.
Pytanie 72
Wskaż bezwzględne przeciwwskazanie do przeszczepienia płuc: 1) otyłość z BMI > 35 kg/m2, 2) niedowaga z BMI < 18 kg/m2, 3) wiek > 65 lat, 4) osteoporoza, 5) nałóg palenia papierosów w wywiadzie (rok po zaprzestaniu palenia).
Pytanie 73
W którym przypadku zastosowanie nieinwazyjnej wentylacji mechanicznej jest przeciwwskazane?
Pytanie 74
Wskaż prawdziwe stwierdzenia: 1) Przeszczepienie pojedynczego płuca wykonuje się zwłaszcza u osób starszych, u których istotny jest krótki czas operacji. 2) Wiek nie ma znaczenia przy podejmowaniu decyzji o przeszczepieniu jednego lub obu płuc. 3) U chorych na mukowiscydozę można przeprowadzić przeszczepienie jednego płuca. 4) U chorych na POChP, w zależności od sytuacji klinicznej, można przeprowadzić zabieg przeszczepienia jednego lub obu płuc. 5) U chorych z chorobą naczyń płucnych, w zależności od sytuacji klinicznej, można przeprowadzić zabieg przeszczepienia jednego lub obu płuc.
Pytanie 75
W którym wskazaniu, w przypadku wystąpienia ostrej niewydolności oddechowej, można zastosować duże stężenie tlenu w mieszaninie oddechowej, bez ryzyka rozwoju/nasilenia hiperkapni kwasicy oddechowej?
Pytanie 76
Wskaż prawdziwe stwierdzenie dotyczące przeszczepienia płuc u chorego na samoistne włóknienie płuc (IPF):
Pytanie 77
Do przeszczepienia płuc należy zakwalifikować:
Pytanie 78
W badaniu KT klatki piersiowej u chorego z rozpoznanym rakiem gruczołowym płuca prawego (guz śr. 3 cm w płacie górnym płuca prawego) stwierdzono oprócz guza płuca kilka niewielkich (do 4 mm średnicy) zmian na opłucnej o niejednoznacznym charakterze oraz ok. 500 ml płynu w jamie opłucnej. W badaniu cytologicznym płynu opłucnowego pobranego podczas torakocentezy nie stwierdzono komórek nowotworowych. W badaniu PET-CT (pozytonowa emisyjna tomografia) stadium zaawansowania raka określono jako T2aN0M0. Najlepszą metodą postępowania u tego chorego jest:
Pytanie 79
Ryzyko wystąpienia odmy opłucnowej z koniecznością drenażu jamy opłucnej po wykonaniu biopsji przezklatkowej guza płuca kontrolą tomografii komputerowej wynosi:
Pytanie 80
U chorego z rozpoznanym niedrobnokomórkowym rakiem płuca prawego w tomografii komputerowej klatki piersiowej oprócz guza płuca stwierdzono powiększony węzeł chłonny podostrogowy (śr. 2 cm). Pacjenta wstępnie zakwalifikowano do leczenia operacyjnego po wykluczeniu cech N2. Aby potwierdzić lub wykluczyć obecność przerzutów w węzłach grupy N2 przed planowanym leczeniem operacyjnym w pierwszej kolejności należy wykonać:
Pytanie 81
Wskaż prawdziwe stwierdzenia: 1) Chory na mykobakteriozę płuc wywołaną przez MAC z niewielkimi zmianami guzkowymi, rozstrzeniami oskrzeli oraz z pojedynczą jamą może przyjmować ryfampicynę, etambutol, azytromycynę 3 razy na tydzień. 2) Leczenie mykobakteriozy wywołanej przez M. kansasii z opornością prątków na ryfampicynę 3 lekami wybranymi na podstawie lekowrażliwości jest właściwym postępowaniem. 3) Rozsiana mykobakterioza MAC u osób zakażonych HIV występuje najczęściej, gdy liczba limfocytów T CD4+ we krwi jest między 200 a 500 na μL. 4) W początkowym okresie leczenia mykobakteriozy wywołanej przez M. kansasii zaleca się dodanie i.v. amikacyny do ryfampicyny, etambutolu, izoniazydu, makrolidu. 5) Chory na mykobakteriozę wywołaną przez M. xenopi ma małe prawdopodobieństwo wyleczenia, gdy wyhodowany szczep jest oporny na ryfampicynę, makrolidy.
Pytanie 82
Wskaż prawdziwe stwierdzenia: 1) Zwiększenie średnicy odczynu tuberkulinowego od 5 mm do 9 mm w badaniu wykonanym po miesiącu od pierwszego świadczy o zakażeniu prątkiem gruźlicy w tym czasie. 2) U osób zakażonych HIV za dodatni wynik próby tuberkulinowej uznaje się odczyn o średnicy ≥ 5 mm, a nie > 10 mm, co zwiększa swoistość testu. 3) Osoba lat 40, szczepiona BCG w dzieciństwie, powinna być rewakcynowana przed wyjazdem na 2 lata do kraju o dużej zapadalności na gruźlicę, ponieważ nie ma już we krwi przeciwciał neutralizujących M. tuberculosis. 4) U nastolatków zmiany naciekowe z rozpadem w szczytach płuc mogą być objawem gruźlicy pierwotnej. 5) Cechą charakterystyczną gruźlicy pierwotnej u osób dorosłych bez zaburzeń odporności jest duże powiększenie węzłów chłonnych wnęk śródpiersia.
Pytanie 83
Wskaż prawdziwe stwierdzenia dotyczące IGRA testów opartych na pomiarze interferonu gamma: 1) Antygeny stosowane w teście T-SPOT.TB, w odróżnieniu od QuantiFERON-TB Gold, nie występują w prątkach M. kansasii. 2) Stan immunosupresji u osoby badanej nie ma wpływu na wynik IGRA. 3) U osoby z dodatnim wynikiem Xpert MTB/RIF z popłuczyn oskrzelowych, z naciekiem miąższowym w dole płuca, ujemny wynik T-SPOT.TB wyklucza gruźlicę. 4) Osoba w wieku 30 lat, bez zaburzeń odporności, z dodatnim wynikiem IGRA, bez objawów gruźlicy, która miała przed 6 miesiącami bliski kontakt z chorym na gruźlicę płuc z dodatnim wynikiem rozmazu plwociny, ma 40% ryzyka zachorowania na gruźlicę w ciągu 2 lat. 5) Osoba kwalifikowana do leczenia inhibitorem TNF, która ma dodatni wynik QuantiFERON-TB Gold, ale prawidłowy obraz płuc w tomografii komputerowej płuc o wysokiej rozdzielczości, może rozpocząć terapię biologiczną bez chemioprofilaktyki gruźlicy.
Pytanie 84
U pacjentki przyjętej na oddział z powodu zasłabnięcia spowodowanego celowym głodzeniem się, uzyskano następujący wynik badania gazometrii krwi tętniczej: pH 7,32, pCO2 41,7 mm Hg, pO2 50,3 mm Hg, HCO3 20,1 mmol/l, BE -8,5 mmol/l. Na podstawie powyższego wyniku rozpoznano:
Pytanie 85
Sarkoidoza jest uogólnioną chorobą ziarniniakową o nieznanej etiologii, występującą przeważnie u młodych osób dorosłych. Obraz kliniczny zależy od zajętych narządów. Jednym z najczęściej towarzyszących jej objawów jest rumień guzowaty. Z poniżej przedstawionych odpowiedzi wybierz tę, która nieprawidłowo opisuje powyższy objaw:
Pytanie 86
Zajęcie serca w przebiegu sarkoidozy jest drugą co do częstości przyczyną zgonu chorych na sarkoidozę. Choroba może objąć wszystkie warstwy serca (endocardium, myocardium, pericardium). Obraz kliniczny sarkoidozy serca jest różnorodny, ale obecność ziarniny sarkoidalnej w sercu zawsze pogarsza odległe rokowanie. Leczeniem, które można zaproponować pacjentowi w przebiegu sarkoidozy serca, są:
Pytanie 87
Iwakaf tor, lumikaftor, tezakaftor to leki biologiczne, które przy zachowaniu wskazań są używane w przebiegu:
Pytanie 88
Rozpoznanie LAM (limfangioleiomiomatozy) opiera się na badaniu podmiotowym, przedmiotowym oraz wynikach badań dodatkowych. Wynik u chorych z prawdopodobnym możliwym LAM w pełni potwierdza rozpoznanie?
Pytanie 89
Badaniem, którego wynik nie ma znaczenia w potwierdzeniu rozpoznania mukowiscydozy u chorego z typowym obrazem klinicznym jest:
Pytanie 90
Pewne rozpoznanie płucnej postaci histiocytozy z komórek Langerhansa (PLCH = ang. pulmonary Langerhans cell histiocytosis) opiera się na obrazie klinicznym oraz:
Pytanie 91
Z powodu istotnej roli infekcji w patogenezie zmian w układzie oddechowym w przebiegu mukowiscydozy leki przeciwbakteryjne są ważnym elementem leczenia: Celem antybiotykoterapii w przebiegu mukowiscydozy są wszystkie wymienione, z wyjątkiem:
Pytanie 92
Do czynników pogarszających rokowanie w sarkoidozie należą wszystkie wymienione, z wyjątkiem:
Pytanie 93
36-letni mężczyzna zgłosił się do lekarza podstawowej opieki zdrowotnej z powodu złego samopoczucia, uczucia przewlekłego zmęczenia oraz suchego kaszlu. Objawy te pojawiły się przed około 6 tygodniami i stopniowo ulegały nasileniu. W tym czasie schudł około 5 kg. Od około tygodnia do tych objawów dołączyła się duszność wysiłkowa oraz uczucie ciężaru w klatce piersiowej. Krwioplucie i gorączkę pacjent negował. Do tej pory nigdy nie chorował, nie palił papierosów. Lekarz w badaniu przedmiotowym nie stwierdził nieprawidłowości. Skierował pacjenta na badanie RTG klatki piersiowej, na którym stwierdzono nierówny, policykliczny zarys obu wnęk oraz guzki o wymiarach do 12 mm, o nieostrych granicach, małej gęstości radiologicznej (nieuwapnione) w dole płuca prawego. Choremu, na podstawie obrazu klinicznego i radiologicznego, wysunięto podejrzenie sarkoidozy i wydano skierowanie do Poradni Pulmonologii. W poradni specjalistycznej choremu między innymi wykonano TK klatki piersiowej z kontrastem oraz TKWR (tomografia komputerowa wysokiej rozdzielczości). Które stwierdzenie dotyczące sarkoidozy jest prawdziwe?
Pytanie 94
U chorych na sarkoidozę do remisji choroby w ciągu 2 lat od rozpoznania dochodzi u około 60% pacjentów.
Pytanie 95
Przeciwwskazaniem bezwzględnym do immunoterapii alergenowej (AIT) na jady owadów jest:
Pytanie 96
Astma z nadwrażliwością na aspirynę i inne niesteroidowe leki przeciwzapalne obecnie jest nazywana:
Pytanie 97
W przewlekłej postaci alergicznego zapalenia pęcherzyków płucnych (AZPP) w BAL-u zwykle stwierdza się:
Pytanie 98
Według najnowszych wytycznych GINA 2020 w astmie ciężkiej doraźnie nie powinno się stosować:
Pytanie 99
Duże dawki flutikazonu wraz z salmeterolem (terapia podwójna) mogą być stosowane wziewnie w astmie ciężkiej jako leczenie podstawowe: Co należy zastosować w przypadku tej kombinacji leków jako leczenie doraźne?
Pytanie 100
W 2020 roku ukazała się aktualizacja raportu Global Initiative for Asthma (GINA), w którym uznano, iż omalizumab można stosować w astmie ciężkiej od:
Pytanie 101
Jeżeli dane kliniczne u chorego na astmę ciężką są niespójne, utrzymuje się suchy napadowy kaszel mimo dobrej kontroli choroby, należy:
Pytanie 102
W patomechanizmie AZPP (alergiczne zapalenie pęcherzyków płucnych) zasadniczą rolę odgrywa ekspozycja na alergen, która doprowadza do wytworzenia:
Pytanie 103
Immunoterapia alergenowa (AIT) jest jednym ze sposobów leczenia astmy. Terapię tę możemy stosować w:
Pytanie 104
Który z wymienionych testów jest testem swoistym?
Pytanie 105
Punktowe testy skórne z alergenami wziewnymi mogą być dodatnie lub ujemne. Wynik dodatni świadczy o reakcji skórnej:
Pytanie 106
62-letni pracownik budowy został przywieziony na SOR po zasłabnięciu powikłanym upadkiem z drabiny bez utraty przytomności. Przy przyjęciu chory przytomny, zgłasza duszność oraz ból w prawej połowie klatki piersiowej, który nasila się podczas oddychania. Pacjent nie leczył się dotychczas, pali papierosy od 20. roku życia. W badaniu lekarskim bez objawów ogniskowego uszkodzenia OUN, tachypnoe 26/min, temperatura 37,8 °C. RT-PCR w kierunku SARS-CoV-2 wynik ujemny. W TK klatki piersiowej uwidoczniono guza płuca prawego średnicy 2,5 cm, który nacieka trzecie żebro po stronie prawej. W badaniu TK klatki piersiowej nie stwierdzono limfadenopatii śródpiersia: W takiej sytuacji należy:
Pytanie 107
Na podstawie badania biochemicznego płynu opłucnowego stwierdzono, że płyn ma charakter wysięku, a stężenie glukozy wynosi 1,4 mmol/l (25,2 mg/dl). Najbardziej prawdopodobną przyczyną wysięku może być: 1) ropniak opłucnej, 2) reumatoidalne zapalenie stawów, 3) rak gruczołowy płuca, 4) przerzuty do opłucnej z raka jajnika, 5) nadczynność przytarczyc.
Pytanie 108
U pacjenta chorego na astmę konieczne jest wykonanie bronchoskopii. W związku z tym:
Pytanie 109
U pacjenta z przedłużającym się zapaleniem płuc w badaniu RTG klatki piersiowej stwierdzono warstwę płynu w prawej jamie opłucnej sięgającą do V żebra. Zaplanowano diagnostyczną torakocentezę. W celu wyznaczenia miejsca nakłucia USG przed zabiegiem:
Pytanie 110
Powikłaniem późnym torakocentezy są: 1) zakażenie skóry w miejscu wkłucia, 2) odma opłucnowa, 3) ropniak opłucnej, 4) odruch wazowagalny, 5) rozsiew komórek nowotworowych w kanale wkłucia (zwłaszcza w międzybłoniaku opłucnej).
Pytanie 111
Ultrasonografia wewnątrzoskrzelowa (EBUS) nie jest wykorzystywana do:
Pytanie 112
U pracownika huty szkła stwierdzono obustronną odmę samoistną: Zalecanym postępowaniem w tym przypadku będzie:
Pytanie 113
Badania, które należy wykonać przed bronchofiberoskopią z biopsją u pacjenta z podejrzeniem guza płuca to: 1) APTT, INR, liczba płytek krwi, ALT, AST, 2) RTG klatki piersiowej lub TK klatki piersiowej, EKG, 3) APTT, INR, liczba płytek krwi, 4) SpO2 lub gazometria krwi tętniczej u chorych z niewydolnością oddychania, 5) ALT, AST, stężenie kreatyniny i mocznika.
Pytanie 114
Pacjent z podejrzeniem guza płuca, prawidłową czynnością nerek, przyjmuje doustnie antykoagulanty niebędące antagonistami witaminy K (NOAC). Ze względu na planowaną bronchofiberoskopię z biopsją powinien odstawić ww. leki:
Pytanie 115
Pacjent lat 50, leczony z powodu raka gruczołowego płuca EGFR i ALK ujemnego, zgłosił się z powodu narastającej od tygodnia duszności. W badaniu USG klatki piersiowej stwierdzono obecność płynu w prawej jamie opłucnej sięgającego do grzebienia łopatki. Podjęto decyzję o wykonaniu terapeutycznej torakocentezy. Jednorazowo pacjentowi zwykle można usunąć:
Pytanie 116
U pacjenta z podejrzeniem guza płuca w RTG klatki piersiowej stwierdzono obecność masy guzowatej w szczycie płuca prawego oraz płyn w prawej jamie opłucnej: Wykonano diagnostyczną torakocentezę. W celu wykluczenia odmy opłucnowej kontrolne RTG klatki piersiowej:
Pytanie 117
Pacjent z podejrzeniem guza płuca prawego przyjmuje klopidogrel. Ze względu na planowaną bronchofiberoskopię z biopsją chory powinien:
Pytanie 118
U pacjenta z podejrzeniem guza płuca wykonano RTG TK klatki piersiowej, następnie badanie PET (SUVmax 6), które uwidoczniły zmianę zlokalizowaną w odległości 5 mm od ściany klatki piersiowej po stronie prawej, o wymiarach 28 x 30 mm. Najlepszą opcją diagnostyczną, pozwalającą na ustalenie rozpoznania w tym przypadku, jest:
Pytanie 119
U pacjenta z nawracającymi zmianami zapalnymi, krwiopluciem wysunięto podejrzenie guza płuca: Wykonano TK klatki piersiowej, która uwidoczniła zmianę w okolicy wnęki płuca lewego, zwężającą oskrzele główne lewe tuż przed odejściem oskrzeli języczka. Procedurą diagnostyczną, którą należy wykonać w pierwszej kolejności, jest:
Pytanie 120

