Wyszukaj egzamin lub pytanie
Egzamin PES Choroby płuc / jesień 2021
120 pytań
Pytanie 1
Wskaż prawdziwe stwierdzenia dotyczące wyników badań czynnościowych układu oddechowego: 1) podwyższony całkowity objętość dróg oddechowych, 2) wynik spirometrii nie potwierdza obturacji oskrzeli, 3) wynik pletyzmografii potwierdza umiarkowaną restrykcję, 4) rozdęcie płuc, 5) spirometria wskazuje na możliwą restrykcję.
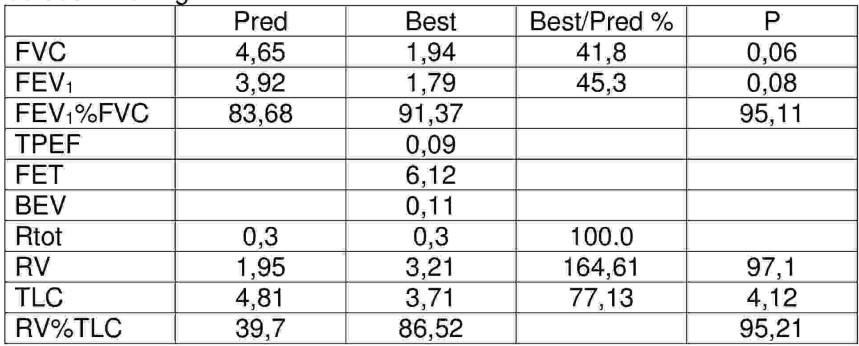
Pytanie 2
Wskaż prawdziwe stwierdzenia dotyczące uzyskanych wyników spirometrii pletyzmografii: 1) umiarkowana obturacja oskrzeli, 2) podwyższony całkowity opór dróg oddechowych, 3) rozdęcie płuc, 4) współwystępowanie obturacji i restrykcji, 5) łagodna restrykcja.
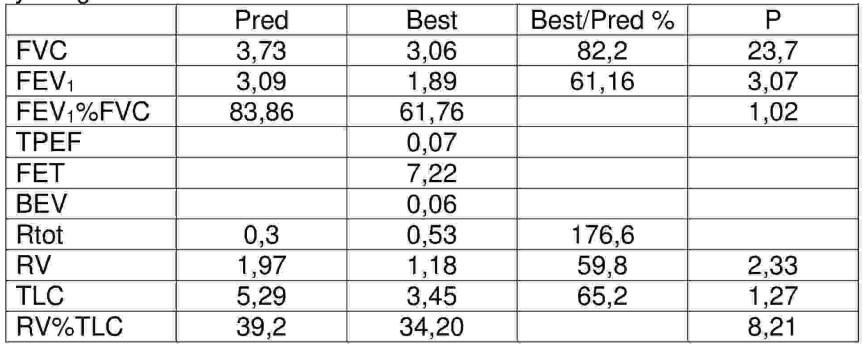
Pytanie 3
Wskaż prawdziwe stwierdzenia dotyczące wyników badań czynnościowych: 1) obniżone wartości TLCO i TLC potwierdzają współwystępowanie obturacji i restrykcji, 2) wynik spirometrii nie potwierdza obturacji oskrzeli, 3) ciężka restrykcja, 4) wynik spirometrii potwierdza restrykcję, 5) współczynnik transferu płucnego dla CO umiarkowanego stopnia.
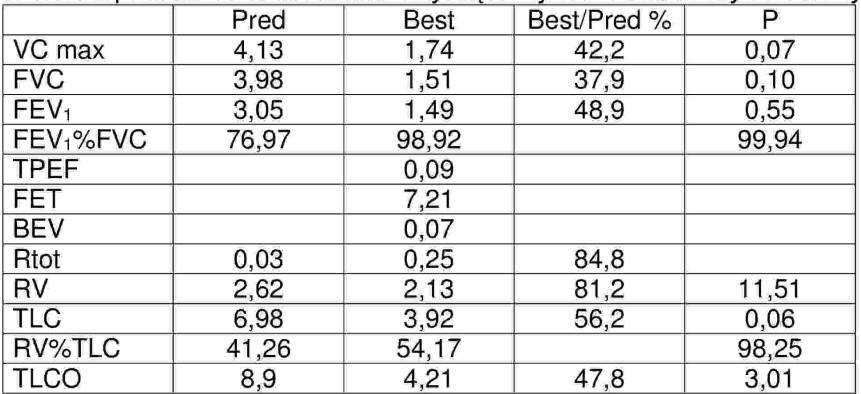
Pytanie 4
Wskaż prawdziwe stwierdzenia dotyczące wyników badań czynnościowych: 1) zaburzenia współczynnika transferu płucnego dla CO umiarkowanego stopnia i obturacja oskrzeli, 2) restrykcja ciężkiego stopnia, 3) umiarkowanie ciężka obturacja oskrzeli ze zmniejszeniem pojemności życiowej, 4) zaburzenia współczynnika transferu płucnego dla CO łagodnego stopnia, 5) umiarkowana obturacja oskrzeli bez rozdęcia płuc.

Pytanie 5
Wskaż prawdziwe stwierdzenie dotyczące desaturacji rejestrowanych za pomocą przezskórnej pulsoksymetrii w czasie polisomnografii:

Pytanie 6
Chory lat 37 został przyjęty na oddział z objawami zaostrzenia astmy. Uzyskano następujący wynik badania gazometrii krwi tętniczej: pH 7,30, pCO2 53,1 mmHg, pO2 57,2 mmHg, HCO3 23,7 mmol/l, BE +2,0 mmol/l. Wskaż prawdziwe stwierdzenie dotyczące wyniku badania: 1) pozwala na rozpoznanie kwasicy metabolicznej niewyrównanej, 2) charakteryzuje kwasicę oddechową niewyrównaną, 3) stanowi podstawę do wykonania natychmiastowej intubacji wentylacji inwazyjnej, 4) uzasadnia podanie barbituranów i obserwację chorego, 5) jest wskazaniem do zastosowania nieinwazyjnej wentylacji mechanicznej.
Pytanie 7
U chorego z zaburzeniami oddychania w czasie snu w zapisie polisomnograficznym (PSG) stwierdzono powtarzające się desaturacje. Wskaż prawdziwe stwierdzenie dotyczące desaturacji rejestrowanych za pomocą przezskórnej pulsoksymetrii w czasie PSG:
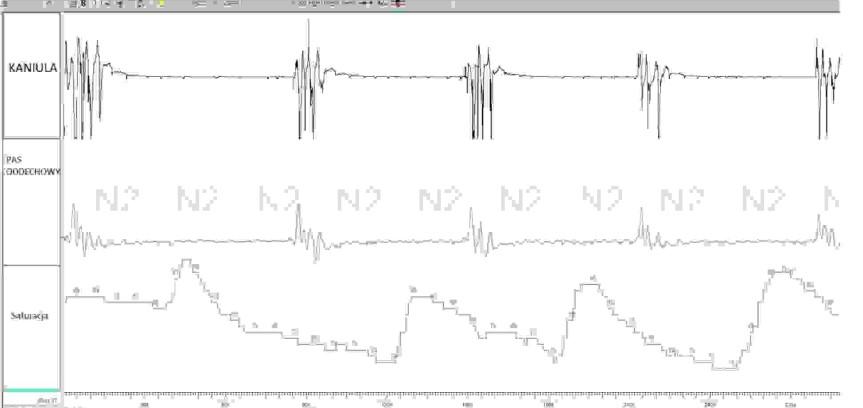
Pytanie 8
U chorego konsultowanego w SOR z podejrzeniem przedawkowania metyloksantyn uzyskano następujący wynik badania gazometrii krwi tętniczej: pH 7,52, HCO3 24,4 mmol/l, pCO2 31,7 mmHg, BE 2,1 mmol/l, pO2 73,8 mmHg. Wskaż prawidłowe rozpoznanie:
Pytanie 9
Wzrost CO2 zarejestrowany kapnometrem może wystąpić w następujących sytuacjach: 1) zmniejszenie wentylacji, 2) nagły wzrost minutowego rzutu serca, 3) zwiększenie wentylacji spowodowane stresem, 4) dożylne przedawkowanie wodorowęglanów, 5) nagły spadek minutowego rzutu serca.
Pytanie 10
Wskaż fałszywe stwierdzenia dotyczące kapnometrii: 1) umożliwia określenie w sposób nieinwazyjny skuteczności wentylacji, 2) nie pozwala w sposób pośredni na ocenę stanu układu krążenia, 3) ma zastosowanie w diagnozowaniu centralnego bezdechu sennego, 4) nie jest stosowana w monitorowaniu leczenia aparatem CPAP, 5) wiarygodny pomiar kapnometrii jest uwarunkowany wcześniejszą gazometrią krwi tętniczej.
Pytanie 11
Wskaż prawdziwe stwierdzenia dotyczące przyczyn rozwoju oraz diagnozowania POChP: 1) POChP rozpoznaje się na podstawie spirometrii wykonanej w 10-15 minucie po podaniu 400 μg salbutamolu lub w 30-45 minucie po podaniu 160 μg bromku ipratropium, 2) palenie papierosów < 5 szt./dzień nie wpływa na przyspieszenie tempa utraty EFV, 3) wskaźnik EFV/FVC < 0,7 nie koreluje z nasileniem zmian w tomografii komputerowej płuc o wysokiej rozdzielczości, częstością zaostrzeń, chorobowością, umieralnością, 4) w POChP charakterystyczną cechą jest zwłóknienie okołooskrzelikowe, które odpowiada za nieodwracalne zwężenie drobnych dróg oddechowych, 5) wskaźnik EFV/FVC po inhalacji leku rozkurczającego oskrzela wynoszący 0,7 stanowi kryterium rozpoznania POChP i świadczy o nieodwracalności obturacji.
Pytanie 12
Wskaż prawdziwe stwierdzenia dotyczące POChP jako systemowej choroby zapalnej: 1) z powodu przewlekłego zapalenia i stresu oksydacyjnego u ponad 20% chorych na POChP dochodzi do rozwoju raka płuca, 2) zaburzenie równowagi między aktywnością proteaz a antyproteaz prowadzi do proteolizy, która ma znaczący udział w procesie uszkodzenia tkanki płucnej, 3) czynnik martwicy nowotworu α (TNF-α) nie odgrywa żadnej roli w procesie zapalnym w POChP, 4) eozynofile nie biorą udziału w procesie zapalnym w POChP, 5) znacząca redukcja przyczepów przegród międzypęcherzykowych do zewnętrznych ścian oskrzelików małych oskrzeli doprowadza do zapadania się ich podczas wydechu.
Pytanie 13
Wskaż prawdziwe stwierdzenia dotyczące nałogu palenia tytoniu: 1) jeśli w teście oceny stopnia motywacji przygotowania do zaprzestania palenia uzyskuje się < 7 odpowiedzi 'TAK', to motywacja jest słaba, 2) w kwestionariuszu oceny uzależnienia od nikotyny (kwestionariusz Fagerströma) 4-6 punktów oznacza, że uzależnienie jest średnie, 3) objawy nikotynowego zespołu abstynencyjnego występują w największym nasileniu w ciągu 1. miesiąca po zaprzestaniu palenia, 4) nikotynową terapię zastępczą należy rozpocząć w momencie zaprzestania palenia papierosów, 5) wareniklinę należy stosować jednocześnie z bupropionem.
Pytanie 14
Wskaż prawdziwe stwierdzenia dotyczące zaostrzeń przewlekłej obturacyjnej choroby płuc (POChP): 1) zwiększone ryzyko występowania zaostrzeń wiąże się ze zwiększoną liczbą eozynofili we krwi obwodowej 2 300 komórek/μl, 2) występowanie u chorych na POChP zwiększonej ilości eozynofilii we krwi obwodowej zawsze dowodzi, że jest to zespół astma-POChP, 3) u chorych z 2-3 zaostrzeniami w ciągu ostatniego roku lub 2 hospitalizacjami można, obok leków wziewnych, zastosować azytromycynę przez 6-12 miesięcy w dawce 500 mg 3 razy w tygodniu lub 250 mg codziennie, 4) szczepienia przeciwko grypie nie zmniejszają ryzyka ciężkich zaostrzeń dolnych dróg oddechowych wymagających hospitalizacji i ryzyka zgonu, 5) u chorych z zaostrzeniem POChP leczonych szpitalnie należy włączyć suplementację witaminy D, jeśli stwierdzi się jej niedobór.
Pytanie 15
Wskaż prawdziwe stwierdzenia dotyczące zaostrzeń przewlekłej obturacyjnej choroby płuc (POChP): 1) W zaostrzeniach lekami rozkurczającymi oskrzela są krótko działające leki 2 grupy β-agonistów (SABA) oraz krótko działające leki przeciwcholinergiczne (SAMA), 2) U chorych znajdujących się w grupie C.
Pytanie 16
Wskaż prawdziwe stwierdzenia dotyczące niewydolności oddechowej: 1) w niewydolności hipoksemiczno-hiperkapnicznej stwierdza się PaO2 60 mmHg, PaCO2 60 mmHg, 2) zmniejszenie podatności płuc powodujące hipowentylację pęcherzyków powodują głównie choroby śródmiąższowe, obrzęk płuc, zapalenie płuc, niedodma i odma opłucnowa, płyn w jamie opłucnej, 3) przewlekła obturacyjna choroba płuc doprowadza tylko do niewydolności hipoksemicznej, 4) bezwzględnym wskazaniem do suplementacji tlenu w większości stanów ostrych jest zmniejszenie wysycenia tlenem hemoglobiny krwi tętniczej 90-92%, 5) domowe leczenie tlenem powinno być prowadzone nie dłużej niż 15 godzin/dobę.
Pytanie 17
Wskaż prawdziwe stwierdzenia dotyczące leczenia astmy: 1) doraźne stosowanie budezonidu z formoterolem wiąże się z mniejszym ryzykiem zaostrzeń niż regularne przyjmowanie wziewnych kortykosteroidów, 2) maksymalne dawki formoterolu stosowane przez chorego dla preparatów zawierających budezonid wynoszą 72 µg, a dla preparatów zawierających beklometazon 48 µg, 3) wziewne kortykosteroidy nie są konieczne w leczeniu astmy w 1. stopniu leczenia, 4) chorych mających zarówno pewne cechy astmy, jak i POChP należy leczyć tak, jak pacjentów chorych na astmę, 5) montelukast nie wykazuje niepożądanych działań na ośrodkowy układ nerwowy.
Pytanie 18
Wskaż prawdziwe stwierdzenia dotyczące zakażenia wirusem SARS-CoV-2: 1) testy antygenowe (tzw. kasetkowe) to jakościowe testy immunochromatograficzne, wykrywające białka SARS-CoV-2, które cechują się małą czułością diagnostyczną i małą swoistością, 2) do ustalenia rozpoznania, jako 'złoty standard' zaleca się stosowanie testów molekularnych, które wykrywają RNA wirusa wykorzystując reakcję łańcuchowej polimerazy z odwrotną transkrypcją w czasie rzeczywistym (RT-PCR), 3) RNA wirusa można wykryć w badanym materiale dopiero gdy wystąpią objawy zakażenia, 4) testy wykrywające przeciwciała przeciwko wirusowi nie pozwalają wykryć zakażenia w ostrej fazie, ponieważ są wykrywalne dopiero po 10-14 dniach, czyli pozwalają jedynie potwierdzić przebyte zakażenie, 5) dodatni wynik testu antygenowego nie wymaga weryfikacji testem PCR.
Pytanie 19
Wskaż prawdziwe stwierdzenia dotyczące leczenia astmy w ciąży: 1) w ostatnich 4 tygodniach ciąży objawy astmy zazwyczaj ulegają złagodzeniu z powodu endogennego wytwarzania kortykosteroidów, a tylko u 10% pacjentek utrzymują się w czasie porodu, 2) dla płodu niekontrolowana astma wynikająca stąd niedotlenienie płodu stanowi zagrożenie większe niż działania niepożądane leków, 3) wziewne kortykosteroidy są bezwzględnie wskazane we wszystkich stopniach astmy, ponieważ zmniejszają zarówno napady astmy, jak i konieczność ponownej hospitalizacji, 4) doustne kortykosteroidy nie mogą być stosowane, ponieważ mogą wykazywać działanie teratogenne, 5) jeśli przed porodem kobieta przyjmowała prednizon w dawce > 7,5 mg/d, to na czas porodu ten lek powinien być odstawiony.
Pytanie 20
Wskaż prawdziwe stwierdzenia dotyczące stosowania, krótko β-agonistów (LABA) oraz wziewnych kortykosteroidów (wGKS) według raportu GINA 2019: 1) Leczenie przewlekłe oraz doraźne (LP i D) wGKS z LABA w jednym inhalatorze można zastosować już od 3. stopnia intensywności leczenia. 2) W 4. i 5. stopniu intensywności leczenia dołączenie tiotropium do wGKS z LABA w inhalatorze miękkiej mgły (soft mist inhaler) poprawia czynność płuc i zmniejsza ryzyko zaostrzeń. 3) U chorych z małym nasileniem objawów nie dochodzi do zaostrzeń astmy, nawet gdy pacjent otrzymuje tylko krótko działające β-2 agonistów. 4) Raport GINA od 2019 r. zaleca stosowanie wGKS jako leczenie przeciwzapalne u wszystkich chorych na astmę. 5) W 1. stopniu leczenia nie zaleca się stosowania wGKS w małej dawce za każdym razem, gdy przyjmuje doraźnie salbutamol.
Pytanie 21
Wskaż prawdziwe stwierdzenia dotyczące osób zakażonych SARS-CoV-2 chorych na COVID-19: 1) wszystkie osoby, u których wystąpiły pierwsze objawy wskazujące na COVID-19, należy niezwłocznie rozpoznać i zbadać w kierunku zakażenia SARS-CoV-2, 2) transmisja SARS-CoV-2 w placówkach opieki zdrowotnej ma znaczący udział w zachorowaniach na COVID-19 na świecie, 3) nie ma konieczności badania wszystkich pacjentów przyjmowanych do szpitala w kierunku zakażenia SARS-CoV-2, jeśli nie występują u nich objawy zakażenia, 4) u zdecydowanej większości chorych objawowych okres inkubacji wynosi 2-12 dni, 5) nie jest konieczne poddawanie badaniom diagnostycznym w kierunku zakażenia SARS-CoV-2 osób bezobjawowych, które miały bliski kontakt z osobą zakażoną.
Pytanie 22
Wskaż prawdziwe stwierdzenia dotyczące następstw COVID-19 w płucach: 1) w przebiegu infekcji wirusem SARS-CoV-2 dochodzi do śródmiąższowego zapalenia płuc, 2) w tomografii komputerowej płuc o wysokiej rozdzielczości stwierdza się głównie zmiany o typie matowego szkła z obecnością lub bez dobrze wysyconych nacieków, 3) u wszystkich chorych na COVID-19 powinno być wykonane zdjęcie tomograficzne klatki piersiowej, 4) ryzyko rozwoju włóknienia płuc po przebytym zapaleniu płuc COVID-19 nie zależy od rozległości zmian ciężkości przebiegu, 5) zmiany płucne są najczęściej obustronne, wieloogniskowe, niecharakterystyczne, z zajmowaniem dolnych obwodowych części płuc oraz segmentów tylnych.
Pytanie 23
Wskaż prawdziwe stwierdzenia dotyczące odmy opłucnowej: 1) wyróżnia się odmę opłucnową samoistną pierwotną oraz odmę wtórną, której najczęstszą przyczyną jest przewlekła obturacyjna choroba płuc, 2) odległość między ścianą klatki piersiowej a opłucną trzewną na poziomie wnęki płuca w RTG klatki piersiowej w projekcji tylno-przedniej określa wielkość komory odmowej, 3) w odmie opłucnowej może jednocześnie występować odma podskórna i odma śródpiersiowa, 4) odma skąpoobjawowa wielkości < 2 cm zamknięta, powinna być leczona w warunkach szpitalnych, 5) odma samoistna pierwotna zwykle (w 80%) występuje podczas wysiłku:
Pytanie 24
Wskaż prawdziwe stwierdzenia dotyczące chorób opłucnej przebiegających z wysiękiem: 1) najczęstszą przyczyną wszystkich wysięków w jamie opłucnej są nowotwory, 2) w nawracającym wysięku nowotworowym wprowadza się do jamy opłucnej środek obliterujący, który wywołuje odczyn zapalny, miejscowe odkładanie fibryny, zarośnięcie jamy opłucnej, 3) w bakteryjnym zapaleniu płuc płyn zawsze jest powikłany stadium włóknikowo-ropnym, 4) drenaż jamy opłucnej wykonuje się, gdy płyn jest ropny lub mętny, pH < 7,2, płyn otorbiony oraz gdy w nieropnym płynie stwierdza się drobnoustroje, 5) jeśli w przypadku obecności płynu parapneumonicznego zastosuje się drenaż jamy opłucnej, stosowanie antybiotyku nie jest zalecane.
Pytanie 25
Wskaż prawdziwe stwierdzenia dotyczące obrazu klinicznego i diagnostyki sarkoidozy: 1) rumień guzowaty wraz z objawami zapalenia stawów i gorączką może występować w sarkoidozie, a także w gruźlicy lub w chłoniaku, 2) zespół Heerfordta, objaw Lofgrena oraz toczeń odmrozinowy to objawy spoza układu oddechowego charakterystyczne dla sarkoidozy, 3) u chorych z bezobjawowym obustronnym powiększeniem węzłów chłonnych wnęk płucnych sugeruje się, aby nie wykonywać biopsji węzłów chłonnych, gdy objawy kliniczne wskazują na sarkoidozę, ale konieczna jest dalsza obserwacja pacjenta, 4) obustronnej, zazwyczaj symetrycznej adenopatii wnękowej nigdy nie towarzyszy zajęcie prawostronnych węzłów okołotchawiczych, 5) zmiany rozsiane w płucach najczęściej są asymetryczne i dominują w segmentach szczytowych.
Pytanie 26
Wskaż prawdziwe stwierdzenia dotyczące obrazu klinicznego sarkoidozy: 1) u chorych z podejrzeniem sarkoidozy z adenopatią wnęk płucnych wstępną metodą diagnostyczną powinna być mediastinoskopia, 2) narząd wzroku stanowi częstą pozapłucną lokalizację sarkoidozy i może o 2-3 lata wyprzedzać pojawienie się innych objawów choroby, 3) sarkoidoza serca może występować w każdym okresie choroby i należy do poważnych powikłań, których pierwszym objawem może być nagły zgon sercowy, 4) wątroba nie jest narządem, w którym dochodzi do pozapłucnej lokalizacji sarkoidozy, 5) hiperkalcemia doprowadzająca do choroby nerek wykryta przed wystąpieniem niewydolności nerek dobrze poddaje się leczeniu immunosupresyjnemu.
Pytanie 27
Wskaż prawdziwe stwierdzenia dotyczące samoistnego włóknienia płuc (IPF - idiopathic pulmonary fibrosis): 1) IPF częściej dotyczy mężczyzn, zwiększa się jego występowanie z wiekiem, największe ryzyko dotyczy osób po 75. r.ż. 2) Palenie tytoniu, szczególnie > 20 paczkolat, stanowi istotny czynnik ryzyka, ponieważ około 70% chorych to aktualni lub byli palacze. 3) IPF nie występuje rodzinnie. 4) W pierwszym etapie rozwoju choroby występuje mikroskopowe uszkodzenie nabłonka oddechowego z uszkodzeniem podstawnej, nieprawidłowo przebiegającymi procesami naprawy. 5) U chorych na IPF nie rozwija się rak płuca.
Pytanie 28
Wskaż prawdziwe stwierdzenia dotyczące postępowania terapeutycznego w sarkoidozie: 1) Leczenie systemowymi kortykosteroidami jest konieczne w sarkoidozie serca, układu nerwowego, nerek oraz narządu wzroku. 2) W sarkoidozie w stadium I, u około 80% chorych można uzyskać samoistną remisję. 3) Systemowy kortykosteroid (prednizon) należy stosować w dawce 0,5 mg/kg m2 na dobę aż do uzyskania poprawy, a następnie dawkę zmniejsza się do 5-10 mg na dobę. 4) Systemowe leczenie sarkoidozy prednizonem należy prowadzić co najmniej 6 miesięcy. 5) Leki przeciwmalaryczne (chlorochina, hydroksychlorochina) należy stosować w sarkoidozie narządu wzroku.
Pytanie 29
Wskaż prawdziwe stwierdzenia dotyczące patogenezy sarkoidozy: 1) W etiopatogenezie sarkoidozy istotną rolę może odgrywać bliżej nieokreślona podatność genetyczna, w której dochodzi do pobudzenia układu immunologicznego na zakaźne i niezakaźne czynniki tzw. „czynniki sarkoidalne”. 2) Cechą charakterystyczną zmian morfologicznych jest gromadzenie się w miejscach aktywnego procesu chorobowego limfocytów Th1 i makrofagów. 3) Za jedną z przyczyn rozwoju sarkoidozy uznaje się prątek gruźlicy, co wynika z podobieństwa histopatologicznego gruzełka gruźliczego i ziarniniaka sarkoidalnego; nie obserwuje się rodzinnego występowania sarkoidozy. 5) W patogenezie sarkoidozy nie stwierdzono udziału interferonu gamma (IFN-γ).
Pytanie 30
Wskaż prawdziwe stwierdzenia dotyczące zapalenia płuc z nadwrażliwości HP (dawniej ostre alergiczne zapalenie pęcherzyków płucnych AZPP): 1) HP to choroba zapalna lub zwłóknieniowa dotycząca tkanki śródmiąższowej drobnych oskrzeli, 2) w HP dochodzi do wytwarzania przeciwciał klasy G z wytworzeniem kompleksów immunologicznych aktywujących układ dopełniacza, jest to typ reakcji immunologicznej (reakcja Arthusa), 3) HP nie należy do chorób ziarniniakowych, 4) w HP dochodzi do wytwarzania swoistych przeciwciał E skierowanych przeciwko uczulającemu antygenowi bez aktywacji dopełniacza, 5) wyróżnia się postać włókniejącą, czyli z czystym włóknieniem lub z włóknieniem zapaleniem oraz postać niewłókniejącą, czyli zapalną.
Pytanie 31
Wskaż prawdziwe stwierdzenia dotyczące diagnostyki zapalenia płuc z nadwrażliwości HP (dawniej AZPP): 1) w tomografii komputerowej o wysokiej rozdzielczości (HRCT) obraz charakterystyczny dla HP to obraz mozaiki, pułapki powietrza, mozaikowej perfuzji, wzorzec trzech gęstości, 2) biopsja diagnostyczna nie jest konieczna, gdy w badaniu HRCT występują zmiany typowe dla HP i stwierdza się wysoką limfocytozę w materiale z płukania oskrzelikowo-pęcherzykowego (BAL), 3) HP rozwija się u osób narażonych na wziewanie grzybów, antygenów bakteryjnych, białek, enzymów oraz na nieorganiczne związki chemiczne i leki, 4) w diagnostyce HP nie bierze się pod uwagę oznaczania swoistych przeciwciał IgG (precypityn) przeciwko antygenom odpowiedzialnym za HP, 5) odsetek limfocytów w płynie BAL nie pozwala odróżnić HP od samoistnego zwłóknienia płuc lub sarkoidozy.
Pytanie 32
Wskaż prawdziwe stwierdzenia dotyczące leczenia zapalenia płuc z nadwrażliwości HP (dawniej AZPP): 1) jeżeli rozpoznano antygen odpowiedzialny za wystąpienie HP, to należy przerwać na stałe narażenie, 2) leczenie postaci zapalnej polega na przewlekłym leczeniu prednizonem w małych dawkach, 3) włókniejąca postać HP źle rokuje nawet po leczeniu prednizonem, 4) do monitorowania przebiegu choroby oraz wyników leczenia stosuje się badania czynnościowe: spirometrię, pletyzmografię, transfer płucny dla tlenku węgla (TLCO), ocenę wymiany gazowej w spoczynku oraz podczas wysiłku, 5) nawet po wczesnym rozpoznaniu HP, jeśli chory unika narażenia na odpowiedzialny antygen, nie jest możliwy powrót do pełnego zdrowia.
Pytanie 33
Wskaż prawdziwe stwierdzenia dotyczące rozlanego krwawienia pęcherzykowego DAH (diffuse alveolar hemorrhage): 1) DAH to wydobywanie się krwi z płucnych naczyń włosowatych, wypełnienie przez nią pęcherzyków płucnych, 2) zwykle występuje w przebiegu układowych zapaleń naczyń lub chorób tkanki łącznej, 3) u chorych z rozpoznaniem idiopatycznej postaci DAH zawsze dochodzi do nawracających epizodów krwawienia, 4) w ciężkiej postaci masywnego krwawienia należy zastosować dożylnie tylko cyklofosfamid, 5) w RTG klatki piersiowej występują plamiste lub rozsiane zacienienia, które mogą się cofać lub zmieniać lokalizację.
Pytanie 34
Punktowe testy skórne z alergenami wziewnymi mogą być dodatnie lub ujemne. Wynik dodatni świadczy o:
Pytanie 35
Wskaż prawdziwe stwierdzenia dotyczące metod leczenia idiopatycznego włóknienia płuc (IPF - Idiopathic Pulmonary Fibrosis): 1) w przewlekłym leczeniu zaleca się stosowanie prednizonu z azatiopryną, 2) lekami zalecanymi do leczenia przewlekłego są także N-acetylocysteina i bosentan, 3) w zaostrzeniach należy stosować prednizon w dawce 40-60 mg/d przez 2-3 tyg. lub 0,5-1,0 g/d przez 3-5 dni, a następnie dawki należy zmniejszać, 4) w zaostrzeniach często stosuje się antybiotyki ze względu na brak możliwości wykluczenia zakażenia, 5) u chorych odpowiednio wcześnie należy rozważyć wskazania i przeciwskazania do przeszczepu i ewentualnie zarejestrować chorego do grupy oczekujących na transplantację.
Pytanie 36
Wskaż prawdziwe stwierdzenia dotyczące przewlekłego leczenia idiopatycznego włóknienia płuc (IPF): 1) W przewlekłym leczeniu IPF stosuje się pirfenidon i nintedanib, ponieważ leki te posiadają działanie przeciwfibrotyczne hamujące produkcję kolagenu. 2) Mechanizm działania nintedanibu polega na hamowaniu receptorów dla kinaz tyrozynowych, tą drogą blokuje czynniki wzrostu biorące udział w angiogenezie i fibrogenezie. 3) Nintedanib nie wpływa na zmniejszenie ryzyka trudnych do leczenia zaostrzeń. 4) Pirfenidon i nintedanib zmniejszają w rocznej obserwacji postęp choroby o 50%. 5) Pirfenidonu nie można podawać z nintedanibem, ponieważ leczenie skojarzone jest nieskuteczne i niebezpieczne.
Pytanie 37
Wskaż prawdziwe stwierdzenia dotyczące leczenia sarkoidozy: 1) podstawowymi lekami są kortykosteroidy doustne, które należy bezwzględnie podawać w sarkoidozie serca i ośrodkowego układu, 2) hiperkalcemia nie stanowi wskazania do leczenia kortykosteroidami, 3) w sarkoidozie narządu wzroku można przeprowadzić próbę leczenia kortykosteroidami w kroplach, a przy braku poprawy stosuje się kortykosteroidy systemowe, 4) początkowa dawka kortykosteroidów w stadium II i III sarkoidozy płuc wynosi 0,5 mg/kg lub 20-40 mg/d, po zakończonym ponad 12 mies. leczeniu kortykosteroidami postaci płucnej nigdy nie dochodzi do nawrotu choroby.
Pytanie 38
Wskaż prawdziwe stwierdzenia dotyczące alergicznej aspergilozy oskrzelowo-płucnej (AAOP): 1) AAOP wywołana jest zakażeniem oskrzeli przez Aspergillus fumigatus, rzadko przez inne gatunki grzybów, 2) immunoglobuliny E wydzielane z powodu obecności grzyba w oskrzelach odpowiadają za reakcję typu natychmiastowego ze skurczem oskrzeli, eozynofilią i dodatnim wynikiem testu skórnego z antygenami grzyba, 3) leczenie polega na stosowaniu prednizonu 0,5 mg/kgi przez 2 tyg., następnie dawkę zmniejsza się, leczenie powinno trwać 6 miesięcy, przy braku poprawy stosuje się intrakonazol, 4) w badaniu RTG klatki piersiowej stwierdza się tylko zmiany o charakterze zagęszczeń pęcherzykowych, 5) w AAOP nigdy nie dochodzi do trwałego uszkodzenia miąższu płucnego.
Pytanie 39
Wskaż prawdziwe stwierdzenia dotyczące zmian śródmiąższowych w układzie oddechowym: 1) Choroby śródmiąższowe płuc często wiążą się z czynnikami szkodliwymi, np. w miejscu pracy, 2) chorobami tkanki łącznej, 2) Występują u około połowy chorych z reumatoidalnym zapaleniem stawów, 3) Przezoskrzelowa obwodowa biopsja płuca (TBLB) często nie pozwala na ostateczne rozpoznanie, trzeba wykonać biopsję chirurgiczną, 4) Diagnostyka czynnościowa układu oddechowego pozwala na różnicowanie chorób śródmiąższowych, 5) Tomografia komputerowa wysokiej rozdzielczości (HRCT) umożliwia określenie wielu cech tych chorób, np. występujących w idiopatycznym włóknieniu płuc.
Pytanie 40
Wskaż prawdziwe stwierdzenia dotyczące pylic płuc: 1) Pylice charakteryzują się gromadzeniem w tkance płucnej skupisk pyłu oraz odczynem tkanki płucnej na obecność pyłu. 2) W Polsce pylica krzemowa dominuje u kobiet. 3) Pylica krzemowa charakteryzuje się włóknieniem tkanki płucnej o charakterze kolagenowym ze skłonnością do hialinizacji. 4) W pylicy azbestowej stwierdza się włóknienie tkanki śródmiąższowej, a także zmiany opłucnowe w postaci odgraniczonego i rozlanego zgrubienia opłucnej. 5) U górników kopalń węgla ujawnia się po 5 latach, ma przebieg kliniczny bardzo ciężki.
Pytanie 41
Wskaż prawdziwe stwierdzenia dotyczące diagnostyki leczenia astmy trudnej ciężkiej, wg GINA 2019: 1) astma trudna to astma, która pozostaje niekontrolowana pomimo leczenia stopnia 4., stopnia 5. lub wymagająca tego leczenia w celu utrzymania dobrej kontroli, 2) astma ciężka to astma, która pozostaje niekontrolowana pomimo stosowania się chorego do zoptymalizowanego leczenia, 3) jeśli po 12 miesiącach od optymalizacji leczenia astma pozostaje niekontrolowana, to należy rozpoznać astmę ciężką, 4) u chorych na astmę ciężką nie zaleca się podejmowania leczenia makrolidem np. azytromycyną, 5) u chorych na ciężką astmę alergiczną IgE-zależną i ciężką astmę eozynofilową można zastosować przez 4 miesiące terapię biologiczną, a następnie ocenić jej skuteczność.
Pytanie 42
Wskaż prawdziwe stwierdzenia dotyczące zespołu ostrej niewydolności oddechowej ARDS (acute respiratory distress syndrome): 1) płucne czynniki ryzyka ARDS to: zapalenie płuc, uraz klatki piersiowej, inhalacja dymu lub toksyn, napromienienie klatki piersiowej oraz podtopienie, 2) w patogenezie podstawowe znaczenie ma uszkodzenie bariery pęcherzykowo-włośniczkowej będące następstwem niekontrolowanego procesu zapalnego, 3) w badaniu gazometrycznym krwi występuje tylko hipoksemia bez hiperkapnii kwasicy oddechowej, 4) typową, choć nieswoistą cechą w tomografii komputerowej o wysokiej rozdzielczości, jest objaw kostki brukowej wyprzedzający zmiany w RTG klatki piersiowej, 5) jeśli tlenoterapia nie koryguje hipoksemii, to stosuje się tylko wentylację mechaniczną płuc metodą inwazyjną.
Pytanie 43
Prawidłowa wartość wskaźników wentylacji nie wyklucza astmy. Wskaż prawdziwe stwierdzenia dotyczące astmy związanej z pracą zawodową: 1) czynniki ryzyka zachorowania to atopia, predyspozycje genetyczne oraz wielkość czasu trwania narażenia, 2) astma zawodowa niealergiczna wywołana przez czynniki drażniące określana jest jako zespół reaktywnej dysfunkcji dróg oddechowych (RADS, reactive airways dysfunction syndrome), 3) astma zawodowa niealergiczna wywołana przez czynniki drażniące rozwija się po wielu dniach od narażenia na te czynniki, 4) astmę zawodową ustala się na podstawie stwierdzenia swoistych IgE w skórze, punktowych testów skórnych oraz inhalacyjnych prób prowokacyjnych z alergenem, 5) seryjny pomiar szczytowego przepływu wydechowego (PEF) w miejscu pracy, poza nim, ma znaczenie w potwierdzeniu związku przyczynowo-skutkowego między narażeniem zawodowym a astmą.
Pytanie 44
Wskaż prawdziwe stwierdzenia dotyczące zapaleń oskrzelików: 1) zarostowe zapalenie oskrzelików BOS (bronchitis obliterans syndrome) najczęściej występuje w reumatoidalnym zapaleniu stawów lub w zakażeniach wirusowych po inhalacji substancji toksycznych, 2) po przeszczepieniu płuca, serca lub komórek krwiotwórczych może pojawić się BOS, 3) BÓS można rozpoznać nie wcześniej niż po upływie 2-5 lat od transplantacji, 4) pewne rozpoznanie BOS wymaga biopsji otwartej płuca, 5) leczenie BOS polega na długotrwałym leczeniu kortykosteroidami w dużych dawkach.
Pytanie 45
Wskaż prawdziwe stwierdzenia dotyczące ostrego uszkodzenia płuc związanego z używaniem papierosów elektronicznych (EVALI): 1) Osoby stosujące e-papierosy w 50-70% używały e-papierosów zawierających nikotynę lub tetrahydrokannabinol (THC), 2) Najczęstsze objawy EVALI to duszność i kaszel (u 85% chorych), a także ból w klatce piersiowej, krwioplucie, gorączka, dreszcze i osłabienie, 3) W badaniu płynu z płukania oskrzelikowo-pęcherzykowego (BAL) stwierdza się jedynie dominującą ilość eozynofilii, 4) W tomografii klatki piersiowej o wysokiej rozdzielczości (TKWR) u wszystkich chorych występują zmiany naciekowe w miąższu płuca lub obszary typu mlecznego szkła, 5) U chorych na EVALI stosuje się tylko tlenoterapię, ewentualnie wspomaganie wentylacji bez żadnego leczenia farmakologicznego.
Pytanie 46
Wskaż prawdziwe stwierdzenia dotyczące diagnostyki samoistnego idiopatycznego włóknienia płuc IPF (idiopathic pulmonary fibrosis): 1) IPF jest postacią przewlekłego postępującego zapalenia śródmiąższowego, ograniczonego tylko do płuc, o nieznanej etiologii, 2) w tomografii komputerowej płuc o wysokiej rozdzielczości (TKWR) stwierdza się zacienienia typu siateczki, dominujące przy podstawie płuc obwodowo podopłucnowo, oraz obraz plastra miodu, 3) w celach diagnostycznych nigdy nie wykonuje się biopsji chirurgicznej podczas wideotorakoskopii, 4) w badaniu czynności układu oddechowego stwierdza się zmiany obturacyjne znikome, we wczesnej fazie choroby, 5) najczulszy wskaźnik zaawansowania włóknienia w IPF to obniżenie ciśnienia parcjalnego tlenu we krwi tętniczej w teście 6-minutowego chodu.
Pytanie 47
Wskaż prawdziwe stwierdzenia dotyczące zatorowości płucnej (ZP): 1) materiałem zatorowym w ZP najczęściej są skrzepliny, ale mogą być także masy nowotworowe, powietrze lub tkanka tłuszczowa, 2) objawy ZP pojawiają się nagle i są to duszność, ból w klatce piersiowej, kaszel, zasłabnięcie, krwioplucie, 3) ciężkość choroby określa się na podstawie liczby wielkości skrzeplin w krążeniu płucnym, 4) scyntygrafia perfuzyjna płuc cechuje się dużą czułością i swoistością, 5) tomografia komputerowa z podaniem środka kontrastowego do żyły obwodowej (tzw. angio-TK) umożliwia ocenę tętnic płucnych od płucnego do tętnic segmentowych.
Pytanie 48
Wskaż prawdziwe stwierdzenie dotyczące astmy u kobiet ciężarnych:
Pytanie 49
Do potwierdzenia rozpoznania powysiłkowego skurczu oskrzeli można wykorzystać:
Pytanie 50
Wskaż fałszywe stwierdzenie dotyczące astmy o późnym początku:
Pytanie 51
Przeciwciałem monoklonalnym stosowanym w terapii astmy, którego mechanizm działania obejmuje m.in. zjawisko cytotoksyczności komórkowej zależnej od przeciwciał, jest:
Pytanie 52
Równoważną dawką glikokortykosteroidu wziewnego u chorego na astmę stosującego 320 μg cyklezonidu 1x dziennie jest:
Pytanie 53
W leczeniu zapalenia płuc wywołanego przez Mycoplasma pneumoniae lekiem z wyboru jest:
Pytanie 54
Na konieczność drenażu jamy opłucnej u chorego hospitalizowanego z powodu zapalenia płuc wskazują następujące wyniki badań płynu z jamy opłucnej:
Pytanie 55
W leczeniu empirycznym ropnia płuca u chorego uczulonego na antybiotyki β-laktamowe zaleca się:
Pytanie 56
Chorego z rozstrzeniami oskrzeli, leczonego 2 miesiące wcześniej antybiotykiem podawanym drogą dożylną, u którego rozwinęło się szpitalne zapalenie płuc w oddziale, gdzie częstość występowania MRSA wynosi, należy wdrożyć leczenie empiryczne:
Pytanie 57
Wskaż prawdziwe stwierdzenie dotyczące gronkowcowego zapalenia płuc:
Pytanie 58
Według najnowszych wytycznych GINA, w astmie ciężkiej doraźnie na pierwszym miejscu należy stosować:
Pytanie 59
W 2020 roku ukazała się aktualizacja raportu Global Initiative for Asthma (GINA), w którym uznano, iż astma ciężka:
Pytanie 60
U chorego na astmę ciężką można stosować przewlekle leki z następujących grup:
Pytanie 61
Duże dawki flutykazonu z salmeterolem w jednym dozowniku mogą być stosowane wziewnie w astmie ciężkiej z nadwrażliwością na aspirynę jako leczenie podstawowe: Wskaż, jakie należy zastosować leczenie doraźne w przypadku tej kombinacji leków wziewnych:
Pytanie 62
W przewlekłej postaci zapalenia płuc z nadwrażliwości (dawniej AZPP), w składzie komórkowym płynu BAL zwykle stwierdza się komórki zapalne z przewagą:
Pytanie 63
Zapalenie płuc z nadwrażliwości (dawniej AZPP), zgodnie z najnowszymi doniesieniami, może występować w postaci:
Pytanie 64
Astma z nadwrażliwością na aspirynę i inne niesteroidowe leki przeciwzapalne obecnie jest nazywana:
Pytanie 65
Astma z nadwrażliwością na aspirynę, polipami nosa oraz przewlekłym zapaleniem zatok obocznych nosa stanowi:
Pytanie 66
Podstawowym kryterium doboru składu preparatu alergenowego do immunoterapii alergenowej (AIT) jest:
Pytanie 67
Do przeciwwskazań bezwzględnych do immunoterapii alergenowej (AIT) na jad owadów należą:
Pytanie 68
W przypadku reakcji anafilaktycznej po glikolu polietylenowym (PEG), przed podaniem choremu szczepionki przeciwko SARS-CoV-2 zawierającej PEG należy wykonać testy ze szczepionką:
Pytanie 69
Jak długo należy obserwować chorego na astmę, nieobciążonego żadnymi reakcjami anafilaktycznymi w przeszłości, po podaniu pierwszej dawki szczepionki mRNA przeciwko SARS-CoV-2?
Pytanie 70
W etiopatogenezie międzybłoniaka złośliwego odgrywa również rolę zakażenie wirusem:
Pytanie 71
- Do zwiększonego wytwarzania płynu w jamie opłucnej nie może dojść w przebiegu:
Pytanie 72
Przyczyną wysięku polekowego mogą być: 1) prokainamid, 2) arechiona, 3) bosentan, 4) cyklofosfamid, 5) lacydypina.
Pytanie 73
Po wyleczeniu odmy opłucnowej przeciwwskazaniem są: 1) lot samolotem po upływie 6 tygodni, 2) nurkowanie, 3) lot samolotem po upływie 4 tygodni, 4) marszobieg, 5) gra w ping-ponga.
Pytanie 74
Wskaż bezwzględne przeciwwskazania do przeszczepienia płuc: 1) zakażenie dróg oddechowych Pseudomonas aeruginosa u pacjenta z mukowiscydozą, 2) BMI ≥ 35 kg/m2 u pacjenta z POChP, 3) ciężka osteoporoza, udokumentowane niestosowanie się do zaleceń lekarskich, 4) BMI < 18,5 kg/m2.
Pytanie 75
W leczeniu pogrypowego pozaszpitalnego zapalenia płuc należy uwzględnić antybiotyk aktywny wobec:
Pytanie 76
Chorym leczonym na pozaszpitalne zapalenia płuc (PZP) zaleca się wykonywanie posiewu krwi: 1) rutynowo, w warunkach szpitalnych, 2) w przypadku ciężkiego PZP, 3) w przypadku obecności nacieków z jamą, 4) w warunkach ambulatoryjnych, 5) w przypadku chorych na AIDS.
Pytanie 77
Czynnikami ryzyka zakażenia drobnoustrojami wielolekoopornymi w pozaszpitalnym zapaleniu płuc nie są: 1) przewlekłe, długoletnie choroby układu oddechowego, 2) antybiotykoterapia pozajelitowa w ciągu ostatnich 90 dni, 3) alergiczne zapalenie pęcherzyków płucnych, 4) idiopatyczne śródmiąższowe zapalenie płuc, 5) pobyt w domu pomocy społecznej.
Pytanie 78
W zapaleniu płuc wywołanym przez gronkowca złocistego nie występują zmiany radiologiczne: 1) w płatach górnych, 2) cienkościenne torbiele, 3) odma opłucnowa, 4) ropnie płuc, 5) wieloogniskowe.
Pytanie 79
Cechy płynu nowotworowego w opłucnej to: 1) płyn krwisty, 2) dominacja monocytów w płynie, 3) obecność komórek nowotworowych w płynie, 4) pH > 7,2, 5) obecność komórek śródbłonka w płynie.
Pytanie 80
Materiał uzyskany od chorego z podejrzeniem gruźlicy, który będzie dostarczony do laboratorium w ciągu 12 godzin od pobrania, należy przechowywać w:
Pytanie 81
Które z wymienionych materiałów wykorzystywane są do diagnostyki mikrobiologicznej gruźlicy płuc u dzieci?
Pytanie 82
Uzyskanie dodatniego wyniku bakterioskopii badania genetycznego z materiału klinicznego od chorego z podejrzeniem gruźlicy pozwala określić go jako chorego:
Pytanie 83
W diagnostyce mikrobiologicznej gruźlicy dodatni wynik testu niacynowego z materiału od chorego świadczy o wyhodowaniu gatunku:
Pytanie 84
Szczególne znaczenie kliniczne u chorych dorosłych na mukowiscydozę przypisuje się zakażeniom wywołanym przez:
Pytanie 85
Wymienionych gatunków prątków nie należą do grupy MOTT?
Pytanie 86
Z materiału pobranego od chorego na gruźlicę wyhodowano szczep Mycobacterium tuberculosis o oporności MDR. Wskaż, który z wymienionych wzorów oporności charakteryzuje szczep prątków gruźlicy typu MDR: 1) oporność na SM, INH, RMP, 2) oporność na INH, 3) oporność na INH, EMB, 4) oporność na SM, EMB, 5) oporność na INH, RMP
Pytanie 87
Testy IGRA (interferon gamma release assays), które oceniają wytwarzanie interferonu gamma przez limfocyty T w krwi obwodowej, służą do:
Pytanie 88
Mycobacterium chimaera, gatunek prątków będący czynnikiem etiologicznym zakażeń układu oddechowego płuc oraz inwazyjnego zakażenia układu krążenia, należy do: 1) Mycobacterium tuberculosis complex, 2) Mycobacterium avium complex (MAC), 3) Mycobacterium fortuitum complex, 4) Mycobacterium abscessus complex, 5) prątków atypowych:
Pytanie 89
Jednym z charakterystycznych składników ściany komórkowej prątków jest 2-mykolan trehalozy. Składnik ten jest charakterystyczny dla gatunku:
Pytanie 90
Kropidlakowy grzybniak płuca (aspergilloma) jest jedną z najczęstszych postaci zakażeń grzybiczych układu oddechowego. Wskaż choroby, w przebiegu których może dojść do rozwoju grzybniaka: 1) astma oskrzelowa, 2) gruźlica, 3) ropień płuca, 4) zesztywniające zapalenie stawów kręgosłupa, 5) pneumocystoza.
Pytanie 91
Zapalenie płuc z nadwrażliwości (dawniej AZPP), to choroba śródmiąższowa płuc o podłożu zapalnym, rozwijająca się w odpowiedzi na wdychanie antygenów pochodzenia organicznego. W odczynie serologicznym płuca farmera wykrywane są precypityny dla antygenów występujących u:
Pytanie 92
Wskaż prawdziwe stwierdzenia dotyczące gruźlicy w Polsce: 1) odsetek chorych na gruźlicę pozapłucną wśród ogółu przypadków gruźlicy jest zawsze większy w grupie wiekowej 15-19 lat niż u dzieci do lat 14, 2) odsetek przypadków gruźlicy płuc potwierdzonej bakteriologicznie wśród wszystkich zachorowań na gruźlicę od pięciu lat nie przekracza 65%, 3) od 2015 roku największa zapadalność na gruźlicę jest u osób w wieku 45-64 lata, 4) liczba przypadków gruźlicy u dzieci do lat 14 od dekady jest z każdym rokiem mniejsza, 5) zgony nastolatków na gruźlicę od 10 lat są nieliczne, tzn. 3-5 każdego roku.
Pytanie 93
Rozpoznanie LAM (limfangioleiomiomatozy) opiera się na badaniu podmiotowym, przedmiotowym oraz na wynikach badań dodatkowych. Wskaż, który wynik u chorych z prawdopodobnym możliwym LAM, potwierdza rozpoznanie:
Pytanie 94
Wskaż prawdziwe stwierdzenia dotyczące terapii gruźlicy: 1) u kobiet w ciąży chorych na gruźlicę etambutol jest przeciwwskazany, ponieważ powoduje hipoplazję nerwu wzrokowego u płodu, 2) u chorego na gruźlicę, u którego koniec intensywnej standardowego leczenia uzyskano wynik wstępnej lekowrażliwości, wykazujący oporność prątków na izoniazyd, należy włączyć lewofloksacynę, podawać ten lek razem z pirazynamidem, ryfampicyną, etambutolem przez kolejne 4 miesiące, 3) u chorego na gruźlicę z ciężką niewydolnością wątroby można stosować cykloserynę, etambutol i amikacynę, 4) u chorych na gruźlicę leczonych inhibitorem kalcyneuryny (po przeszczepieniu narządu) ryfampicyna jest przeciwwskazana, 5) u chorego na gruźlicę wrażliwą na leki, wykrytą podczas leczenia inhibitorem TNF, konieczne jest odstawienie tego leku do końca leczenia przeciwprątkowego.
Pytanie 95
Sarkoidozę należy różnicować z: 1) chłoniakiem, 2) gruźlicą, 3) atypowymi mykobakteriozami, 4) zapaleniem płuc z nadwrażliwości, 5) toksoplazmozą.
Pytanie 96
Jak często dochodzi do rozwoju postaci przewlekłej sarkoidozy?
Pytanie 97
Które cechy należą do postaci przewlekłej sarkoidozy? 1) toczeń odmrozinowy, 2) włóknienie miąższu płuc, 3) jaskra, 4) kamica nerkowa, 5) komórki nabłonkowate i olbrzymie w ziarninie.
Pytanie 98
Wskazaniem do rozpoczęcia terapii w sarkoidozie płuc jest: 1) faza, 2) II faza z dusznością, progresją radiologiczną, obniżeniem parametrów w testach czynnościowych, 3) III faza bez duszności, prawidłowe wartości w testach czynnościowych, 4) faza bez duszności, progresja radiologiczna, obniżenie parametrów testów czynnościowych, 5) IV faza bez duszności, prawidłowe wartości testów czynnościowych.
Pytanie 99
Jaka powinna być początkowa dawka prednizonu w leczeniu sarkoidozy płuc?
Pytanie 100
Jaka powinna być dawka prednizonu w leczeniu nawrotu sarkoidozy płuc?
Pytanie 101
Jak długi jest minimalny okres kontroli po zakończeniu leczenia chorych na sarkoidozę płuc?
Pytanie 102
Wskazaniem do skierowania chorego z IPF do kwalifikacji do transplantacji płuc jest: 1) histologiczne lub radiologiczne potwierdzenie rozpoznania UIP niezależnie od wyników badań czynnościowych układu oddechowego, 2) histologiczne lub radiologiczne potwierdzenie rozpoznania UIP niezależnie od wieku pacjenta, 3) histologiczne lub radiologiczne potwierdzenie rozpoznania UIP oraz spadek FVC ≥ 10% w okresie ostatnich 6 miesięcy, 4) histologiczne lub radiologiczne potwierdzenie rozpoznania UIP oraz spadek FVC ≥ 5% w okresie ostatnich 6 miesięcy, 5) histologiczne lub radiologiczne potwierdzenie rozpoznania UIP oraz spadek saturacji < 88% w czasie testu 6-minutowego marszu.
Pytanie 103
W leczeniu chorego na samoistne włóknienie płuc należy zastosować: 1) pirfenidon lub nintedanib, 2) prednizon, azatioprynę, acetylocysteinę, 3) acetylocysteinę w monoterapii, 4) warfarynę w monoterapii, 5) przeszczepienie płuc u wybranych chorych.
Pytanie 104
Przeciwwskazaniem do zastosowania u chorego nieinwazyjnej wentylacji mechanicznej są: 1) brak współpracy chorego, 2) zaburzenia świadomości, 3) niestabilność hemodynamiczna, 4) aspiracja treści pokarmowej, 5) deformacja twarzy uniemożliwiająca szczelne dopasowanie maski.
Pytanie 105
Hyperkapnia podczas snu z PaCO2 ≥ 50 mmHg u pacjenta z deformacją klatki piersiowej (kyfoskoliozą) jest wskazaniem do zastosowania w pierwszej kolejności:
Pytanie 106
U pacjenta z POChP i chorobą niedokrwienną serca rozpoznano obturacyjny bezdech senny umiarkowanego stopnia. Właściwym postępowaniem u tego pacjenta będzie:
Pytanie 107
U otyłego pacjenta z rozpoznaniem POChP GOLD 4 wykonano polisomnografię. Uzyskany wynik: RDI 8,5/h z przewagą zdarzeń obturacyjnych, średnia SO2 84%, min. SO2 80%, czas trwania minimalnego SO2 30 min. Gazometria krwi tętniczej w czasie czuwania: pH 7,42, pCO2 37 mmHg, pO2 64 mmHg, HCO3 26 mmol/l, SO2 94%. Wskaż, jaką przyczynę hipoksemii w czasie snu wskazują wyniki badań:
Pytanie 108
U którego z opisanych pacjentów wystarczającym postępowaniem diagnostycznym będzie badanie poligraficzne?
Pytanie 109
Jeżeli w badaniu polisomnograficznym zarejestrowano bezdechy o charakterze obturacyjnym, centralny bezdech senny można rozpoznać, jeśli występuje:
Pytanie 110
Do czynników ryzyka obturacyjnego bezdechu sennego zaliczane są: 1) otyłość, 2) ciąża, 3) alergiczny nieżyt nosa, 4) nawracające infekcje górnych dróg oddechowych, 5) przyjmowanie benzodiazepin.
Pytanie 111
U pacjenta z POChP GOLD 4 z dusznością mMRC 3/4 wykonano gazometrię krwi tętniczej w spoczynku, w czasie oddychania powietrzem atmosferycznym: Wynik gazometrii: pH 7,49, pO2 64 mmHg, pCO2 34 mmHg, HCO3 21 mmol/l, SO2 93%. Wskaż prawdziwe stwierdzenie dotyczące przewlekłej tlenoterapii u tego pacjenta:
Pytanie 112
Wskazaniem do tlenoterapii domowej u chorego na POChP w stabilnym okresie choroby są: 1) pO2 < 50 mmHg w gazometrii krwi tętniczej, 2) pO2 < 55 mmHg w gazometrii krwi tętniczej, 3) pO2 < 60 mmHg w gazometrii krwi tętniczej, 4) pO2 < 60 mmHg w gazometrii krwi tętniczej u chorego z nadciśnieniem płucnym, 5) pO2 < 65 mmHg w gazometrii krwi tętniczej u chorego z chorobą niedokrwienną serca.
Pytanie 113
Docelowe parametry w trakcie tlenoterapii domowej u chorego na POChP wynoszą:
Pytanie 114
U pacjenta zakwalifikowanego do tlenoterapii domowej czas tlenoterapii w ciągu doby powinien wynosić minimum:
Pytanie 115
Wskaż prawdziwe stwierdzenia dotyczące domowego leczenia tlenem (DLT) u chorych na POChP: 1) u chorych z czynnikami ryzyka hiperkapnii docelowa SO2 w trakcie tlenoterapii wynosi 88-92%, 2) u chorych z desaturacją po wysiłku, bez spoczynkowej hipoksemii stosuje się tlenoterapię przerywaną (w czasie wysiłku), 3) w czasie wysiłku fizycznego należy zwiększyć przepływ tlenu o 1 l/min w stosunku do stosowanego w spoczynku, 4) w czasie snu należy zmniejszyć przepływ tlenu o 1 l/min w stosunku do stosowanego w czasie czuwania, 5) w czasie zaostrzenia choroby należy zwiększyć przepływ tlenu dwukrotnie w stosunku do stosowanego w stabilnym okresie choroby.
Pytanie 116
Wskaż przeciwwskazania do nieinwazyjnej wentylacji mechanicznej (NWM): 1) rozdęcie żołądka, 2) odma opłucnowa leczona drenażem, 3) kardiogenny obrzęk płuc, zaburzenia połykania, 4) hipotensja.
Pytanie 117
Podstawowym wskazaniem do przewlekłego leczenia nieinwazyjną wentylacją mechaniczną (NWM) w warunkach domowych jest: 1) hiperkapniczna niewydolność oddechowa w przebiegu POChP, 2) przewlekła niewydolność oddechowa w przebiegu chorób nerwowo-mięśniowych, 3) hipoksemiczna niewydolność oddechowa w przebiegu śródmiąższowego włóknienia płuc, 4) zespół hipowentylacji otyłych, 5) częściowa niewydolność oddychania po pneumonektomii.
Pytanie 118
Wskazaniem do wdrożenia nieinwazyjnej wentylacji mechanicznej u chorego z zaostrzeniem POChP jest: 1) podejrzenie odmy opłucnowej, 2) narastanie hiperkapnii z kwasicą oddechową, 3) hiperwentylacja z zasadowicą oddechową, 4) zmęczenie mięśni oddechowych, 5) FEV1 < 20% wartości należnej przed zaostrzeniem.
Pytanie 119
U chorego z zaawansowaną deformacją klatki piersiowej, w przebiegu kifoskoliozy, przewlekłą całkowitą niewydolnością oddechową, właściwym postępowaniem jest:
Pytanie 120

